Złamanie wyniosłości międzykłykciowej kości piszczelowej: Różnice pomiędzy wersjami
literka Z |
(Brak różnic)
|
Wersja z 17:15, 20 lut 2017
| {{{nazwa naukowa}}} | |
 {{{opis grafiki}}} | |
| Synonimy |
{{{synonimy}}} |
|---|---|
| Specjalizacja |
{{{specjalizacja}}} |
| Objawy |
{{{objawy}}} |
| Powikłania |
{{{powikłania}}} |
| Początek |
{{{początek}}} |
| Czas trwania |
{{{czas trwania}}} |
| Typy |
{{{typy}}} |
| Przyczyny |
{{{przyczyny}}} |
| Czynniki ryzyka |
{{{czynniki ryzyka}}} |
| Rozpoznanie |
{{{rozpoznanie}}} |
| Różnicowanie |
{{{różnicowanie}}} |
| Zapobieganie |
{{{zapobieganie}}} |
| Leczenie |
{{{leczenie}}} |
| Leki |
{{{leki}}} |
| Rokowanie |
{{{rokowanie}}} |
| Zapadalność |
{{{zapadalność}}} |
| Śmiertelność |
{{{śmiertelność}}} |
| Klasyfikacje | |
| ICD-11 |
{{{ICD11}}} |
| ICD-10 |
S82.1 |
| DSM-5 |
{{{DSM-5}}} |
| DSM-IV |
{{{DSM-IV}}} |
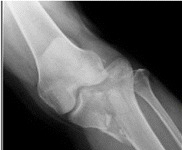
Złamanie wyniosłości międzykłykciowej kości piszczelowej ang. tibial eminence fracture (in. złamanie awulsyjne wyniosłości międzykłykciowej ang. tibial eminence avulsion fracture ) – rzadkie złamanie w obrębie stawu kolanowego, odpowiednik uszkodzenia więzadła krzyżowego przedniego u dzieci i młodzieży, jednakże obserwowane jest również u dorosłych.
Historia
Złamanie zostało po raz pierwszy opisane w 1875 roku przez francuskiego chirurga Antonina Ponceta[2][3].
Epidemiologia
Częstość występowania szacowana jest na 3 na 100 000 rocznie[3] i jest stwierdzane w 2-5% przypadków pourazowego krwawienia do stawu kolanowego u dzieci i młodzieży[3]. Obecnie wrasta częstość tego urazu u osób dorosłych[4].
Etiologia
Do złamania wyniosłości międzykłykciowej kości piszczelowej dochodzi w przypadku urazu skrętnego lub przy upadku z małej wysokości na zgięte kolano[5], przy uprawianiu sportu lub w wypadkach komunikacyjnych[4]. Sporty związane z dużym ryzykiem tego urazu to futbol amerykański, koszykówka, narciarstwo, piłka nożna i piłka siatkowa[6]. Złamanie to jest uważane za odpowiednik uszkodzenia więzadła krzyżowego przedniego u dzieci i młodzieży, związane z niedojrzałością układu kostno-szkieletowego[4].
Obraz kliniczny
Objawy złamania wyniosłości międzykłykciowej kości piszczelowej są następujące[7]:
- ból (większy niż przy uszkodzeniu więzadła krzyżowego przedniego[8])
- wysięk (w przypadku objęcia przez złamanie chrząstki nasadowej pojawia się krwisty płyn z kropelkami tłuszczu)
- zwiotczenie więzadeł kolana
- dodatnie testy oceniające stabilność kolana (test szufladkowy przedni, test Lachmana, test pivot shift[6])
Diagnostyka różnicowa
Rozpoznanie złamania wyniosłości międzykłykciowej kości piszczelowej opiera się na badaniu przedmiotowym, zdjęciu rentgenowskim oraz obrazowaniu metodą rezonansu magnetycznego[7].
Złamanie wyniosłości międzykłykciowej kości piszczelowej należy różnicować ze złuszczeniem chrząstki wzrostowej, uszkodzeniem łąkotki, zwichnięciem rzepki, uszkodzenie więzadeł wewnętrznych stawu kolanowego oraz innymi uszkodzeniami kości[7][9].
Klasyfikacja
Klasyfikacja złamań na podstawie obrazu radiologicznego została opracowana przez Marvina Meyers'a i Francisa McKeever'a w 1959 roku[10], w 1977 roku Basilius Zaricznyj dodał kolejny typ (początkowo jako podtyp IIIB[11], obecnie jako podtyp IV[12])[13] i ostatecznie podział został ustalony w 2005 roku, kiedy James Lubowitz (z zespołem) podzielił typ III na dwa podtypy A i B[14][15].
| Typ | Obraz kliniczny | Leczenie |
|---|---|---|
| I |
|
zachowawcze |
| II |
|
zachowawcze lub operacyjne |
| IIIA |
|
operacyjne |
| IIIB |
|
operacyjne |
| IV |
|
operacyjne |
Leczenie
Leczenie jest operacyjne (zarówno klasyczne jak i w artroskopii) w stadiach IIIA-IV, natomiast w stadiach I i II leczeniem z wyboru jest leczenie zachowawcze[16]. Opatrunek gipsowy powinien być utrzymany przez 4-6 tygodni u pacjentów leczonych zachowawczo i 2 tygodnie u pacjentów leczonych operacyjnie[17]. W kolejnym etapie konieczna jest rehabilitacja i założenie odpowiedniej ortezy[16]. Okres rehabilitacji trwa 3-4 miesięcy[16].
Rokowanie
Nie zależnie od przyjętego sposobu postępowania następstwem urazu jest trwałe osłabienie struktur więzadłowych kolana, jednakże nie ma to poważnego znaczenia klinicznego[7]. Powikłaniami złamania wyniosłości międzykłykciowej kości piszczelowej są ograniczenie ruchomości stawu kolanowego, artrofibroza, niestabilność stawu kolanowego[3] oraz zaburzenie funkcji chrząstki nasadowej[16]. Rokowanie co do pełnego powrotu do zdrowia jest gorsze w typie III i IV złamania[3], jednakże możliwość powrotu do czynnego uprawiania sportu jest taka sama we wszystkich grupach pacjentów[18].
Przypisy
Bibliografia
- Patrick McMahon: Medycyna sportowa, Współczesne metody diagnostyki i leczenia.. Warszawa: PWZWL, 2010. ISBN 978-83-200-4218-4.
- Filippo Castoldi, Davide Edoardo Bonasia: Fractures Around the Knee. Pittsburgh: Springer, 2016. ISBN 978-3-319-28804-8.
- ↑ Błąd w przypisach: Błąd w składni elementu
<ref>. Brak tekstu w przypisie o nazwieHuangBŁĄD PRZYPISÓW - ↑ Błąd w przypisach: Błąd w składni elementu
<ref>. Brak tekstu w przypisie o nazwiePoncetBŁĄD PRZYPISÓW - ↑ a b c d e Błąd w przypisach: Błąd w składni elementu
<ref>. Brak tekstu w przypisie o nazwieGansBŁĄD PRZYPISÓW - ↑ a b c Błąd w przypisach: Błąd w składni elementu
<ref>. Brak tekstu w przypisie o nazwieKieserBŁĄD PRZYPISÓW - ↑ Błąd w przypisach: Błąd w składni elementu
<ref>. Brak tekstu w przypisie o nazwieŚmigielskiBŁĄD PRZYPISÓW - ↑ a b McMahon 2010 ↓, s. 313.
- ↑ a b c d McMahon 2010 ↓, s. 321.
- ↑ McMahon 2010 ↓, s. 320.
- ↑ McMahon 2010 ↓, s. 314.
- ↑ Błąd w przypisach: Błąd w składni elementu
<ref>. Brak tekstu w przypisie o nazwieMeyersBŁĄD PRZYPISÓW - ↑ Błąd w przypisach: Błąd w składni elementu
<ref>. Brak tekstu w przypisie o nazwieBinnetBŁĄD PRZYPISÓW - ↑ a b Castoldi i Bonasia 2016 ↓, s. 17.
- ↑ Błąd w przypisach: Błąd w składni elementu
<ref>. Brak tekstu w przypisie o nazwieZaricznyjBŁĄD PRZYPISÓW - ↑ Błąd w przypisach: Błąd w składni elementu
<ref>. Brak tekstu w przypisie o nazwieLubowitzBŁĄD PRZYPISÓW - ↑ Castoldi i Bonasia 2016 ↓, s. 16.
- ↑ a b c d McMahon 2010 ↓, s. 322.
- ↑ Castoldi i Bonasia 2016 ↓, s. 21.
- ↑ Castoldi i Bonasia 2016 ↓, s. 22.
