Kiła wrodzona
| Lues congenita | |
| Klasyfikacje | |
| ICD-10 | |
|---|---|

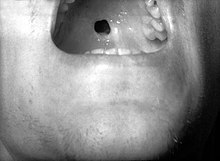
Kiła wrodzona – zakażenie krętkiem Treponema pallidum może nastąpić w każdym okresie ciąży, ale zmiany charakterystyczne dla kiły wrodzonej obserwuje się w przypadku zakażenia po 4 miesiącu ciąży, gdy zaczyna rozwijać się układ odpornościowy płodu. Wynika z tego, że patogeneza kiły wrodzonej zależna jest bardziej od odpowiedzi immunologicznej gospodarza niż od bezpośredniego szkodliwego wpływu T. pallidum. Ryzyko zakażenia płodu przez matkę chorą na kiłę wczesną wynosi 75–95% i zmniejsza się do około 35% jeżeli choroba trwa ponad 2 lata. Niewielkie ryzyko infekcji płodu dotyczy matek chorych na kiłę późną i utajoną. Natomiast zastosowanie odpowiedniego leczenia u matek przed 16 tygodniem ciąży powinno zapobiec zakażeniu płodu. Brak leczenia kiły u ciężarnej w 40% przypadków doprowadzi do śmierci płodu (częściej dochodzi do urodzeń martwych niż poronień), wcześniactwa, śmierci w okresie okołonoworodkowym lub rozwinięcia się objawów kiły wrodzonej. Przeprowadzone badania retrospektywne ujawniły, że u matek chorujących na kiłę ponad 2 lata 21% ciąż zakończyło się poronieniem lub urodzeniem martwego noworodka, 13% urodzeniem dziecka, która zmarło w pierwszych 2 miesiącach życia, 43% urodzeniem noworodka z cechami kiły wrodzonej a 23% urodzeniem zdrowego dziecka. Jak z powyższych danych wynika, najczęściej spotykaną sytuacją jest noworodek bez klinicznych cech choroby, ale z dodatnimi testami w kierunku kiły. W chwili obecnej uważa się, że wykonywanie testów w kierunku kiły we wczesnej ciąży jest uzasadnione ekonomicznie i zalecane wśród rutynowych badań w przebiegu ciąży. W grupach wysokiego ryzyka badania przesiewowe powinny być powtórzone także w III trymestrze ciąży jak i przy porodzie.
Objawy i przebieg[edytuj | edytuj kod]
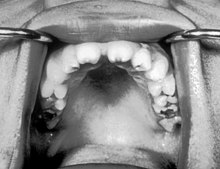
Objawy kiły wrodzonej można podzielić na trzy grupy w zależności od czasu ich wystąpienia:
- objawy wczesne, które występują do 2 roku życia (jednakże zdecydowanie najczęściej pomiędzy 2 a 10 tygodniem życia)
- objawy późne, które pojawiają się po 2 roku życia i są niezakaźne
- objawy zejściowe.
Pierwszym objawem kiły wrodzonej jest sapka, czyli obecność wydzieliny w przewodach nosowych. Dopiero w następnym okresie dochodzi do pojawienia się zmian skórno-śluzówkowych, które przyjmują postać zmian pęcherzy lub pęcherzyków, wybroczyn, zmian grudkowo-łuskowych lub kłykcin kończystych. Innymi charakterystycznymi symptomami kiły wrodzonej są zmiany zapalne w obrębie kości lub chrząstki zwłaszcza w okolicy przynasad kości długich, hepatosplenomegalia, powiększenie węzłów chłonnych, niedokrwistość i żółtaczka z małopłytkowością oraz hiperleukocytozą. Kiła wrodzona może również przebiegać pod postacią zespołu nerczycowego, gdzie w patogenezie tego zespołu biorą udział krążące kompleksy immunologiczne, a także białego zapalenia płuc[1][2]. Charakterystycznymi znamionami kiły wrodzonej są zęby Hutchinsona – szeroko rozstawione, zagłębione górne siekacze i trzonowce w kształcie owoców morwy, czyli zęby z licznymi, ale słabo wykształconymi guzkami. Do innych typowych cech w obrębie twarzy zalicza się także wypukłe kości czołowe i siodełkowaty nos oraz słabo wykształcone kości szczękowe.
Kiłą wrodzoną późną określa się przypadki kiły wrodzonej nieleczone przez okres co najmniej pierwszych 2 lat życia. 60% tych przypadków przebiega w sposób subkliniczny, w pozostałych przypadkach różni się przebiegiem od kiły późnej dorosłych. We wrodzonej kile późnej niezmiernie rzadko obserwuje się zajęcie układu sercowo-naczyniowego. Natomiast częstymi objawami są:
- śródmiąższowe zapalenie rogówki,
- głuchota związana z uszkodzeniem nerwu słuchowego,
- nawracające wysięki stawowe, które w przypadku zajęcia stawów kolanowych noszą nazwę stawów Cluttona.
Częstymi też są przypadki kilakowatego zapalenia okostnej doprowadzające w wieku 5–20 lat do zmian podniebienia i przegrody nosowej. Jedynie kiła późna układu nerwowego przebiega w obu postaciach podobnie.
Leczenie[edytuj | edytuj kod]
- Wszystkie dzieci urodzone przez seropozytywne matki – podanie jednorazowo penicyliny benzatynowej G w dawce 50000 IU/kg.
- Kiła wrodzona wczesna – penicylina krystaliczna 50000 j. na kilogram masy ciała dwa razy dziennie przez 15 dni i.v., penicylina prokainowa 300000 j. na kilogram masy ciała dwa raz dziennie przez 15 dni i.m.
- Kiła wrodzona późna – penicylina prokainowa 600000 j. do 1200000 j., w zależności od masy ciała, przez 30 dni.
W przypadku ciężkiej alergii penicylinowej, ale tylko u dzieci powyżej 1 miesiąca życia, ewentualnie stosuje się erytromycynę doustnie 7,5–12,5 mg/kg 4 x dziennie przez 30 dni.
Klasyfikacja ICD10[edytuj | edytuj kod]
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: A50 | Kiła wrodzona |
| ICD-10: A50.0 | Kiła wrodzona wczesna objawowa |
| ICD-10: A50.1 | Kiła wrodzona wczesna utajona |
| ICD-10: A50.2 | Kiła wrodzona wczesna, nie określona |
| ICD-10: A50.3 | Kiłowa wrodzona późna okulopatia |
| ICD-10: A50.4 | Kiła późna układu nerwowego [kiła układu nerwowego wieku młodzieńczego] |
| ICD-10: A50.5 | Inne postacie kiły wrodzonej późnej objawowej |
| ICD-10: A50.6 | Kiła wrodzona późna utajona |
| ICD-10: A50.7 | Kiła wrodzona późna, nie określona |
| ICD-10: A50.9 | Kiła wrodzona, nie określona |
Przypisy[edytuj | edytuj kod]
- ↑ A.K. Vécsei i inni, Congenital syphilis: late diagnosis in spite of screening, „Wiener Klinische Wochenschrift”, 111 (10), 1999, s. 410–413, ISSN 0043-5325, PMID: 10413835 [dostęp 2017-08-29].
- ↑ D.S. Edell i inni, A common presentation of an uncommon cause of neonatal respiratory distress: pneumonia alba, „Pediatric Pulmonology”, 15 (6), 1993, s. 376–379, ISSN 8755-6863, PMID: 8337016 [dostęp 2017-08-29].
Bibliografia[edytuj | edytuj kod]
- Pediatria. Podręcznik do Państwowego Egzaminu Lekarskiego i egzaminu specjalizacyjnego. Anna Dobrzańska, Józef Ryżko (red.). Wrocław: Urban&Partner, 2005, s. 147-148. ISBN 83-89581-25-6.
