Zespół suchego oka
 |
Ten artykuł od 2008-10 zawiera treści, przy których brakuje odnośników do źródeł. |
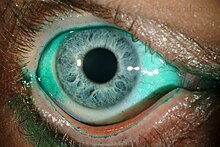
Zespół suchego oka, „suche oko” (łac. xerophtalmia, keratoconjunctivitis sicca, keratitis sicca[1], ang. dry eye syndrome) – schorzenie oczu wywołane niedostatecznym wydzielaniem łez lub nadmiernym parowaniem filmu łzowego. Do jego typowych objawów należy: drapanie, uczucie piasku pod powiekami, uczucie obcego ciała, swędzenie, pieczenie, zaczerwienie, ból, obrzęknięte powieki, zjawisko podwójnego widzenia, gromadzenie się wydzieliny w kącikach oka, światłowstręt.
Etiologia zespołu suchego oka:
- nadmierna eksploatacja narządu wzroku: długotrwałe czytanie, jazda samochodem, oglądanie telewizji, praca przy komputerze (na skutek obniżenia częstotliwości mrugania),
- niekorzystne warunki środowiskowe: zakurzenie i zadymienie pomieszczeń, klimatyzacja, suche powietrze, parujące substancje chemiczne
- przewlekłe schorzenia: zespół Sjögrena, choroby tarczycy, nowotwory, cukrzyca, trądzik, łojotok,
- zażywanie niektórych farmaceutyków: leków antykoncepcyjnych i przeciwalergicznych, środków nasennych, uspokajających i psychotropowych, a także izotretynoiny przy leczeniu trądziku,
- zmiany hormonalne w okresie przekwitania, obniżenie poziomu estrogenu,
- zanik gruczołu łzowego i jego stopniowa dysfunkcja u osób po 40 roku życia,
- powikłanie wynikające z noszenia soczewek kontaktowych[2],
- powikłanie wynikające z długotrwałego i częstego stosowania kropli do oczu zawierających konserwanty,
- inne: niedobór witaminy A, ciąża, stres, niewłaściwy styl życia (złe nawyki, dieta, aktywność fizyczna, czas snu)[3]
- zabiegi chirurgii refrakcyjnej w obrębie rogówki,
- dysfunkcja gruczołu tarczkowego (Meiboma), powodowana m.in. łojotokowym zapaleniem skóry, nużeńcami, izotretynoiną.
Zespół suchego oka sprawia, że narząd wzroku jest bardziej podatny na infekcje. Poprzez odsłoniętą rogówkę mogą wnikać mikroorganizmy chorobotwórcze (bakterie, wirusy, grzyby). Najstarszą metodą rozpoznawania zespołu suchego oka jest tzw. test Schirmera. Na rynku pojawiły się również indykatory zastępcze. Innym sposobem jest test stabilności łez. Stan gruczołów Meiboma można zbadać wykonując meibografię.
Zespół suchego oka jest schorzeniem rozpowszechnionym na całym świecie; w różnych badaniach epidemiologicznych częstość występowania szacowano od około 5% do 35%[4].
Ocenia się, że blisko połowa użytkowników soczewek kontaktowych doświadcza objawów zespołu suchego oka. Dyskomfort podczas noszenia soczewek kontaktowych związany z zespołem suchego oka jest przyczyną około 51% wszystkich porzuceń soczewek kontaktowych[potrzebny przypis].
Objawy schorzenia mają charakter przewlekły i wymagają stałego leczenia lub łagodzenia objawów. Leczenie polega przede wszystkim na uzupełnianiu filmu łzowego poprzez dostarczanie środka zwilżającego w postaci preparatów typu „sztuczne łzy”. Warto wybierać te z kropli ocznych, których kompozycja składników jest zbliżona do naturalnego płynu łzowego. Zaleca się stosowanie preparatów pozbawionych środków konserwujących, które są bezpieczne również dla alergików i osób noszących soczewki kontaktowe. Zapewniają one optymalny poziom nawilżenia gałki ocznej. Wśród składników o działaniu kojącym najczęściej występuje świetlik, nagietek lekarski oraz hialuronian sodu.
Leczenie należy uzależnić od przyczyny suchości - gruczoły łzowe mogą wytwarzać za mało warstwy wodnej łez, gruczoły Meiboma za mało warstwy lipidowej. Suchość wywołuje stan zapalny.
Metody leczenia (kolejność przypadkowa, * oznacza metody niekonwencjonalne, ** oznaczają metodę w fazie eksperymentalnej):
Zmniejszenie stanu zapalnego:
- Ludzkie mleko[5]*
- Witamina A[6]
- Olejek rycynowy[7]*
- Krople z surowicy krwi[8]
- Krople z krwi pępowinowej[9]
- Zakrapianie oczu krwią z palca[10]*
- Cyklosporyna (Restasis, Ikervis)[11]
- RGN-259[12]**
- Lacritin (Lacripep)[13]**
- NSKI[14]**
- Kortykosteroidy (Tobradex, Lotemax)[15]
- Antybiotyk tetracyklina
- Kwasy tłuszczowe omega 3
- Diquafosol (Diquas)[16]
- Lifitegrast (Xiidra)[17]
- Błona owodniowa[18]
- Osocze bogatopłytkowe[19]
- Probiotyki[20]
W przypadku dysfunkcji gruczołów Meiboma:
- Lipiflow[21] (metoda tymczasowo oczyszczająca zatkane gruczoły)
- Masaże (pozwalają pozbyć się części wydzieliny)
- Użycie szczypiec do wyciśnięcia wydzieliny
- Sondowanie ujść gruczołów wg Maskina[22]
- Ciepłe kompresy (ciepło roztapia wydzielinę gruczołów)
- Intense pulsed light[23] (IPL, E-Eye)
- Wstrzykiwanie komórek macierzystych[24]**
- Ćwiczenie mrugania w celu skłonienia gruczołów do sekrecji
- Krople z miodem[25] (Optimel Manuka)
W przypadku infekcji nużeńcem:
- olejek drzewa herbacianego*
- chusteczki do pielęgnacji powiek
- iwermektyna (Soolantra)
- jałowe maści recepturowe z metronidazolem
Pomoc w utrzymaniu wilgoci:
- Sztuczne łzy
- Soczewki skleralne (soczewki o dużej średnicy, oparte o twardówkę, wypełnione solą fizjologiczną pomagającą utrzymać nawilżenie rogówki)
- Okulary przylegające do twarzy (podobne do pływackich i motocyklowych)
- Stymulacja gruczołu łzowego (Allergan True Tear[26])
- Zamknięcie punktów łzowych (kanalików odprowadzających nadmiar łez) zatyczkami rozpuszczalnymi (tymczasowe) lub zabiegiem laserowym (trwałe). Badania wykazują, że zamknięcie punktów łzowych jest zabiegiem względnie bezpiecznym, powoduje jednak czasem nadmierne łzawienie i zapalenie woreczka łzowego[27].
Przypisy[edytuj | edytuj kod]
- ↑ Keratoconjunctivitis, Sicca. [w:] eMedicine [on-line]. WebMD, Inc., 2006-04-21. [dostęp 2006-11-12].
- ↑ Janine A. Clayton, Dry Eye, „The New England Journal of Medicine 378:2212-2223”, 2018, DOI: 10.1056/NEJMra1407936.
- ↑ Takashi Kojima, Murat Dogru, Motoko Kawashima, Shigeru Nakamura, Kazuo Tsubota. Advances in the diagnosis and treatment of dry eye. „Progress in Retinal and Eye Research”, 29 stycznia 2020. (ang.).
- ↑ Tear Film & Ocular Surface Society. 2007 Report of the International Dry Eye WorkShop (DEWS). „The Ocular Surface”. 5 (2), April 2007.
- ↑ Jose L. Diego i inni, Effect of human milk as a treatment for dry eye syndrome in a mouse model, „Molecular Vision”, 22, 2016, s. 1095–1102, ISSN 1090-0535, PMID: 27667918, PMCID: PMC5017541 [dostęp 2018-05-22].
- ↑ Akito Odaka i inni, Efficacy of retinol palmitate eye drops for dry eye in rabbits with lacrimal gland resection, „Clinical Ophthalmology (Auckland, N.Z.)”, 6, 2012, s. 1585–1593, DOI: 10.2147/OPTH.S35584, ISSN 1177-5467, PMID: 23055683, PMCID: PMC3468284 [dostęp 2018-05-22].
- ↑ Eiki Goto i inni, Low-concentration homogenized castor oil eye drops for noninflamed obstructive meibomian gland dysfunction, „Ophthalmology”, 109 (11), 2002, s. 2030–2035, ISSN 0161-6420, PMID: 12414410 [dostęp 2018-05-22].
- ↑ Francesco Semeraro i inni, Evaluation of the Efficacy of 50% Autologous Serum Eye Drops in Different Ocular Surface Pathologies, „BioMed Research International”, 2014, 2014, DOI: 10.1155/2014/826970, ISSN 2314-6133, PMID: 25136628, PMCID: PMC4130192 [dostęp 2018-05-22].
- ↑ Eyesmd, Sandra Lora Cremers MD, FACS: Cord Blood Serum helps patients with debilitating dry eye pain with incredible results [online], Sandra Lora Cremers MD, FACS, 29 listopada 2018 [dostęp 2018-12-02].
- ↑ J. Than i inni, Fingerprick autologous blood: a novel treatment for dry eye syndrome, „Eye (London, England)”, 31 (12), 2017, s. 1655–1663, DOI: 10.1038/eye.2017.118, ISSN 1476-5454, PMID: 28622325, PMCID: PMC5733283 [dostęp 2018-05-22].
- ↑ Clyde Schultz, Safety and Efficacy of Cyclosporine in the Treatment of Chronic Dry Eye, „Ophthalmology and Eye Diseases”, 6, 2014, s. 37–42, DOI: 10.4137/OED.S16067, ISSN 1179-1721, PMID: 25002818, PMCID: PMC4076204 [dostęp 2018-05-22].
- ↑ Gtree presents dry eye treatment at US conference [online], 2 maja 2018 [dostęp 2018-05-22] (kor.).
- ↑ Novel topical peptide for dry eye tackles underlying cause of disease | Ophthalmology Times [online], www.ophthalmologytimes.com [dostęp 2018-05-22] (ang.).
- ↑ Suzanne Hagan i inni, Narrow Spectrum Kinase Inhibitors Demonstrate Promise for the Treatment of Dry Eye Disease and Other Ocular Inflammatory Disorders, „Investigative Ophthalmology & Visual Science”, 59 (3), 2018, s. 1443–1453, DOI: 10.1167/iovs.17-23479, ISSN 1552-5783, PMID: 29625466 [dostęp 2018-09-18].
- ↑ Chong-qing Yang, Wen Sun, Yang-shun Gu, A clinical study of the efficacy of topical corticosteroids on dry eye, „Journal of Zhejiang University. Science. B”, 7 (8), 2006, s. 675–678, DOI: 10.1631/jzus.2006.B0675, ISSN 1673-1581, PMID: 16845723, PMCID: PMC1533759 [dostęp 2018-05-22].
- ↑ Gillian M. Keating, Diquafosol ophthalmic solution 3%: a review of its use in dry eye, „Drugs”, 75 (8), 2015, s. 911–922, DOI: 10.1007/s40265-015-0409-7, ISSN 1179-1950, PMID: 25968930 [dostęp 2018-05-22].
- ↑ Afroz Abidi, Pooja Shukla, Ali Ahmad, Lifitegrast: A novel drug for treatment of dry eye disease, „Journal of Pharmacology & Pharmacotherapeutics”, 7 (4), 2016, s. 194–198, DOI: 10.4103/0976-500X.195920, ISSN 0976-500X, PMID: 28163544, PMCID: PMC5242036 [dostęp 2018-05-22].
- ↑ In-Office Use of Amniotic Membrane, „American Academy of Ophthalmology”, 1 lutego 2015 [dostęp 2018-05-22].
- ↑ Jorge L. Alio i inni, Treatment of Dry Eye Disease with Autologous Platelet-Rich Plasma: A Prospective, Interventional, Non-Randomized Study, „Ophthalmology and Therapy”, 6 (2), 2017, s. 285–293, DOI: 10.1007/s40123-017-0100-z, ISSN 2193-8245, PMID: 28791607, PMCID: PMC5693817 [dostęp 2018-05-22].
- ↑ Giuseppe Chisari i inni, Aging Eye Microbiota in Dry Eye Syndrome in Patients Treated with Enterococcus faecium and Saccharomyces boulardii, „Current Clinical Pharmacology”, 12 (2), 2017, s. 99–105, DOI: 10.2174/1574884712666170704145046, ISSN 2212-3938, PMID: 28676009 [dostęp 2018-08-05].
- ↑ Yang Zhao i inni, Clinical Trial of Thermal Pulsation (LipiFlow) in Meibomian Gland Dysfunction With Preteatment Meibography, „Eye & Contact Lens”, 42 (6), 2016, s. 339–346, DOI: 10.1097/ICL.0000000000000228, ISSN 1542-2321, PMID: 26825281, PMCID: PMC5098463 [dostęp 2018-05-22].
- ↑ Anna M. Ambroziak, Zaburzenia powierzchni oka, „Okulistyka kwartalnik medyczny Zeszyt 2'2013 (22)”, 2013, ISSN 1505-2753 [dostęp 2018-05-22] [zarchiwizowane z adresu 2018-05-23].
- ↑ Rolando Toyos, William McGill, Dustin Briscoe, Intense Pulsed Light Treatment for Dry Eye Disease Due to Meibomian Gland Dysfunction; A 3-Year Retrospective Study, „Photomedicine and Laser Surgery”, 33 (1), 2015, s. 41–46, DOI: 10.1089/pho.2014.3819, ISSN 1549-5418, PMID: 25594770, PMCID: PMC4298157 [dostęp 2018-05-22].
- ↑ Geraint J. Parfitt i inni, Renewal of the Holocrine Meibomian Glands by Label-Retaining, Unipotent Epithelial Progenitors, „Stem Cell Reports”, 7 (3), 2016, s. 399–410, DOI: 10.1016/j.stemcr.2016.07.010, ISSN 2213-6711, PMID: 27523617, PMCID: PMC5031954 [dostęp 2018-05-22].
- ↑ Julie M. Albietz, Katrina L. Schmid, Randomised controlled trial of topical antibacterial Manuka (Leptospermum species) honey for evaporative dry eye due to meibomian gland dysfunction, „Clinical & Experimental Optometry”, 100 (6), 2017, s. 603–615, DOI: 10.1111/cxo.12524, ISSN 1444-0938, PMID: 28585260 [dostęp 2018-09-07].
- ↑ Neurostimulation and dry eye treatment | Ophthalmology Magazine [online], www.eyeworld.org [dostęp 2018-05-22] [zarchiwizowane z adresu 2018-05-23] (ang.).
- ↑ Ann-Margret Ervin, Andrew Law, Andrew D Pucker, Punctal occlusion for dry eye syndrome, „Cochrane Database of Systematic Reviews”, 2017, DOI: 10.1002/14651858.CD006775.pub3, PMID: 28649802.
