Rak szyjki macicy
| carcinoma cervicis uteri | |
| Klasyfikacje | |
| ICD-10 | |
|---|---|

Rak szyjki macicy (łac. carcinoma cervicis uteri, ang. cervical cancer) – pierwotny nowotwór złośliwy szyjki macicy. Inwazyjnego raka szyjki macicy poprzedza stan zwany wewnątrznabłonkową neoplazją szyjki macicy (ang. cervical intraepithelial neoplasia, CIN, dawniej określany jako dysplazja szyjki macicy albo rak przedinwazyjny). CIN może ulegać progresji do raka inwazyjnego, sama nie stanowiąc zagrożenia dla zdrowia kobiety; stąd tak istotne jest wczesne wykrycie tych zmian w badaniu cytologicznym rozmazu z pochwowej części szyjki macicy. Zakażenie ludzkim wirusem brodawczaka (HPV) jest koniecznie do rozwinięcia się raka szyjki macicy prawie we wszystkich przypadkach[1]. Dwa typy wirusa: 16 i 18 są odpowiedzialne za około 70% przypadków raka szyjki macicy[2][3].
Epidemiologia[edytuj | edytuj kod]
Na rozwój raka szyjki macicy wpływa wiele różnych czynników. Istnieje wyraźny związek między aktywnością seksualną kobiety a ryzykiem powstania stanu przedrakowego lub raka szyjki macicy.
Wcześnie rozpoczęte współżycie seksualne i zmiany partnerów ułatwiają infekcje wirusem karcinogennym, przenoszonym drogą płciową. W wielu przypadkach jest on właśnie odpowiedzialny za raka szyjki macicy. Seks z wieloma partnerami zwiększa zagrożenie tą chorobą. Z reguły ujawnia się w odległym czasie od stosunku seksualnego, podczas którego kobieta została zarażona (średnio 10-15 lat)[4].
Etiologia i patogeneza[edytuj | edytuj kod]
Zidentyfikowano następujące czynniki ryzyka raka szyjki macicy:
- zakażenie wirusami HPV, głównie typami 16, 18, 31, 33, 35[5]
- palenie papierosów
- rak szyjki macicy w rodzinie[6].
- zakażenie pochwy wirusem HSV-2
- zakażenie chlamydiami, HIV, CMV, EBV, przewlekłe bakteryjne zakażenia pochwy
- immunosupresja
- częsta zmiana partnerów seksualnych (promiskuityzm) lub utrzymywanie stosunków seksualnych z partnerem, który miał (ma) wielu partnerów seksualnych[6][7]
- liczne ciąże i porody, zwłaszcza w młodym wieku[8]
- przebyta radioterapia na okolicę miednicy małej
- prostaglandyny w spermie[9][10]
- wczesne rozpoczęcie współżycia płciowego[8]
- niski status socjoekonomiczny[8]
- niedobór prowitaminy A, karotenoidów i witaminy C[8]
- ekspozycja na dietylstilbestrol
- przyjmowanie doustnych środków antykoncepcyjnych[11]
Objawy i przebieg[edytuj | edytuj kod]
Większość kobiet ze zmianami przedrakowymi – CIN/SIL nie ma charakterystycznych objawów; jedyne występujące objawy mogą być związane z zapaleniem szyjki macicy (cervicitis). Rak szyjki na podłożu zmian przedrakowych rozwija się przeciętnie od 3 do 10 lat[8]
Objawy zgłaszane przez chore są niespecyficzne:
- krwiste upławy o nieprzyjemnym zapachu
- krwawienia międzymiesiączkowe
- krwawienia kontaktowe, po stosunku
- bóle podbrzusza
- bóle okolicy krzyżowo-lędźwiowej.
Nowotwór szerzy się lokalnie przez naciekanie sąsiadujących tkanek i narządów. Nacieka przymacicze i ścianę miednicy małej; bezpośredni ucisk guza na moczowody może prowadzić do ich niedrożności skutkującej wodonerczem, roponerczem, odmiedniczkowym zapaleniem nerek i mocznicą. Naciekanie odbytnicy prowadzi do wytworzenia przetoki. Rak może też naciekać ścianę pęcherza moczowego oraz pochwę, rzadziej trzon macicy. Często przerzutuje drogą naczyń chłonnych do węzłów chłonnych: okołoszyjkowych, biodrowych zewnętrznych, biodrowych wspólnych, okołoaortalnych, pachwinowych, ale także do szyjnych; przerzuty drogą chłonną następują stosunkowo wcześnie. Rzadziej i później nowotwór przerzutuje drogą naczyń krwionośnych, przede wszystkim do płuc i kości.

Obraz histologiczny[edytuj | edytuj kod]
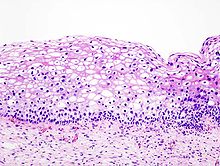


Najczęstszym typem histologicznym raka szyjki macicy jest rak płaskonabłonkowy (carcinoma planoepitheliale cervicis uteri). Drugim co do częstości występowania jest gruczolakorak szyjki macicy (adenocarcinoma cervicis uteri), występujący w kilku odmianach (adenocarcinoma mucisnosum endocervicale, adenocarcinoma endometrioides, adenocarcinoma clarocellulare, carcinoma adenosquamosum)[12].
Niewielką część raków szyjki stanowią guzy o zróżnicowaniu neuroendokrynnym (rak drobnokomórkowy). Nowotwory złośliwe pochodzenia nienabłonkowego (nie będące rakami) są bardzo rzadkie w szyjce. Spośród nich spotyka się przede wszystkim mięśniakomięsaka prążkowanokomórkowego zarodkowego (rhabdomyosarcoma embryonale, sarcoma botryoides), gruczolak wielopostaciowy złośliwy (tumor mixtus malignus) i chłoniaki złośliwe z komórek B.
Histologicznie CIN manifestuje się zaburzeniem różnicowania komórek nabłonka wielowarstwowego płaskiego, zmianą morfologii pojedynczych komórek i zaburzeniem budowy architektonicznej całego nabłonka. Komórki prawidłowego nabłonka mają okrągłe, równe jądra o drobnoziarnistej chromatynie rozproszonej regularnie. W nabłonku z cechami neoplazji śródnabłonkowej (CIN) stwierdza się cechy atypii: powiększenie jąder komórkowych, ich hiperchromazję, polimorfizm kształtu, wielkości oraz zabarwienia. Częste są komórki dwu- i wielojądrowe. Organizacja nabłonka jest zaburzona. W miarę nasilenia zmian morfologicznych wzrasta stopień CIN jaki przypisuje się tym zmianom. Ponadto, w komórkach nabłonka zainfekowanego wirusem brodawczaka stwierdza się koilocyty – komórki z dużą jasną wodniczką, silnie zaznaczoną hiperchromazją i charakterystycznym, "pomarszczonym" obrysem. W zainfekowanym HPV nabłonku występuje parakeratoza, a granice międzykomórkowe są wyraźnie widoczne i pogrubiałe. Komórki nabłonka z cechami CIN często "tapetują" cewki gruczołowe, co należy w ocenie histologicznej różnicować z naciekaniem podścieliska.
CIN pojawia się najczęściej w tak zwanej strefie transformacji na przedniej wardze szyjki macicy, szerząc się następnie w dwóch kierunkach: w głąb kanału szyjki macicy i na boki, podminowując nabłonek gruczołowy szyjki.
| CIN I | CIN II | CIN III |
|---|---|---|
| Proliferacja niedojrzałych komórek ograniczona do dolnej 1/3 nabłonka Zachowana polarność komórek we wszystkich warstwach Nieliczne mitozy u podstawy nabłonka Niewielki polimorfizm jąder komórkowych Może być obecna koilocytoza |
Proliferacja niedojrzałych komórek ograniczona do dolnych 2/3 nabłonka Komórki warstw powierzchownych wykazują cechy dojrzewania obecny polimorfizm jąder komórkowych |
Niedojrzałe komórki na całej wysokości nabłonka Nabłonek pogrubiały, wzrost komórkowości Całkowicie zaburzona architektura nabłonka Liczne, często patologiczne mitozy Nierzadko wybitny polimorfizm jąder komórkowych |
Rozpoznanie[edytuj | edytuj kod]
Żeby skutecznie leczyć pacjentkę z rakiem szyjki macicy, powinna ona trafić do lekarza we wczesnym stadium rozwoju choroby. Objawy nowotworu występują jednak późno, a jeśli nawet pojawią się wcześnie, zwykle są skąpe. Dlatego Unia Europejska proponuje, aby u wszystkich kobiet od 30 roku życia wykonywane były przesiewowe badania cytologiczne przynajmniej raz w roku. Zaleca się, by lekarz pierwszego kontaktu pytał pacjentkę podczas wywiadu chorobowego o ostatnią wizytę u ginekologa oraz wynik badania cytologicznego.
Drugi istotny element rozpoznania to szybkie ustalenie ostatecznego rozpoznania u osoby podejrzanej o nowotwór szyjki macicy (z oceną stopnia jego zaawansowania) i umożliwienie jej optymalnego leczenia. Podstawą diagnostyki jest pełne badanie lekarskie oraz badanie ginekologiczne per vaginam i per rectum, badanie cytologiczne, kolposkopowe, a także pobranie wycinka do badania histopatologicznego, dającego podstawę do ostatecznego rozpoznania i rozpoczęcia leczenia. Do ustalenia stopnia zaawansowania choroby, według klasyfikacji opracowanej przez Międzynarodową Federację Położników i Ginekologów (FIGO) w Montrealu w 1994 roku, służą dodatkowo podstawowe badania morfologii krwi i moczu, USG przezpochwowe i jamy brzusznej, cystoskopia, proktoskopia lub rektosigmoidoskopia, RTG klatki piersiowej, RTG kości oraz badanie materiałów ze zmian w odbytnicy i pęcherzu moczowym. Pozostałe metody, w tym tomografia komputerowa oraz rezonans magnetyczny, według zaleceń Polskiej Unii Onkologii nie stanowią podstawy dla zmiany stopnia zaawansowania klinicznego raka szyjki macicy.
Rokowanie[edytuj | edytuj kod]
W ocenie szans wyleczenia istnieją czynniki rokownicze szczególnie użyteczne w identyfikowaniu i wyodrębnianiu chorych z tzw. niskim i wysokim ryzykiem zagrożenia.
Do takich parametrów mających wpływ na rokowanie i na wybór metody leczenia można zaliczyć:
- stan chorej osoby
- stopień klinicznego zaawansowania raka
- stan guza – jego masa i postać histologiczna
- stan węzłów chłonnych
- poziom wiedzy medycznej i możliwości techniczne ośrodka onkologicznego.
Stopnie zaawansowania klinicznego[edytuj | edytuj kod]
| Stadium | Opis |
|---|---|
| I | Rak ograniczony do szyjki |
| IA | Rak inwazyjny, który można zdiagnozować jedynie pod mikroskopem, z maksymalną głębokością inwazji <5 mma |
| IA-1 | Zmierzona inwazja zrębu <3 mm głębokości |
| IA-2 | Zmierzona inwazja zrębu ≥3 mm i <5 mm głębokości |
| IB | Rak inwazyjny ze zmierzoną najgłębszą inwazją ≥5 mm (większą niż stadium IA), uszkodzenie ograniczone do szyjki macicy. |
| IB-1 | Rak inwazyjny o głębokości ≥ 5 mm inwazji zrębu i <2 cm w największym wymiarze |
| IB-2 | Rak inwazyjny ≥2 cm i <4 cm w największym wymiarze |
| IB-3 | Rak inwazyjny ≥4 cm w największym wymiarze |
| II | Rak rozrastający się poza macicę, ale nie rozprzestrzenił się w dolnej jednej trzeciej pochwy ani na ścianę miednicy |
| IIA | Rak nacieka proksymalny odcinek pochwy (górne 2/3) |
| IIA-1 | Rak inwazyjny w największym wymiarze <4 cm |
| IIA-2 | Rak inwazyjny w największym wymiarze ≥ 4 cm |
| IIB | Rak nacieka przymacicza (ale nie dochodzi do ścian miednicy) |
| III | Rak obejmuje dolną jedną trzecią pochwy i / lub rozciąga się na ścianę miednicy i / lub powoduje wodonercze lub niewydolność nerek i / lub obejmuje miednice i / lub węzły chłonne okołoaortalne |
| IIIA | Rak nie dochodzi do ścian miednicy małej, nacieka 1/3 dolną pochwy |
| IIIB | Rak nacieka ściany miednicy i/lub jest przyczyną wodonercza i niewydolności nerek (chyba że wiadomo, że jest to spowodowane inną przyczyną) |
| IIIC | Przerzuty do miednicznych i / lub paraaortalnych węzłów chłonnych, niezależnie od wielkości i stopnia guza |
| IIIC-1 | Tylko przerzuty do węzłów chłonnych miednicy |
| IIIC-2 | Przerzuty do węzłów chłonnych paraaortalnych |
| IV | Rak szerzący się poza miednicę małą lub naciekający (w badaniu histologicznym) błonę śluzową pęcherza moczowego i (lub) odbytnicy.
(Obrzęk pęcherzowy jako taki nie pozwala na przydzielenie przypadku do etapu IV) |
| IVA | Rak nacieka narządy miednicy małej: odbytnicę i (lub) pęcherz moczowy |
| IVB | Występują przerzuty odległe |
Leczenie[edytuj | edytuj kod]
Wybór metody leczenia zależy od klinicznego stopnia zaawansowania raka[8]. Spośród możliwości leczenia należy wymienić leczenie chirurgiczne (oszczędzające bądź zabiegi radykalne), radioterapię (brachy- lub teleterapię), chemioterapię oraz leczenie skojarzone - chirurgiczne z radioterapią, radiochemioterapia, chirurgia i chemioterapia.
Leczeniem z wyboru w stopniu 0 i Ia1 jest konizacja lub amputacja szyjki macicy. Od stopnia Ia2 do IIa (włącznie) leczeniem z wyboru jest radykalna histerektomia według Wertheima z selektywną limfadenektomią uzupełniona o radioterapię i następczą radiochemioterapię. Leczeniem z wyboru w stopniach IIb i wyższych, ze względu na trudności z zachowaniem odpowiedniego marginesu zdrowej tkanki podczas histerektomii (nowotwór nacieka przymacicza), leczeniem z wyboru jest radiochemioterapia[8].
Od wielkości zmiany zależy wybór metody napromieniania. Gdy zmiana nie przekracza 40 mm, leczenie rozpoczyna się od brachyterapii, gdy zmiana przekracza 40 mm, początek leczenia stanowi teleterapia. W radioterapii przedoperacyjnej stosuje się przede wszystkim brachyterapię[8].
Radioterapia uzupełniająca po zabiegu operacyjnym stosowana jest z następujących wskazań[8]:
- stwierdzenie komórek nowotworowych w węzłach wyciętych podczas operacji
- stwierdzenie nacieku przymacicznego
- brak marginesu zdrowej tkanki przy odciętym sklepieniu pochwy
- przerzuty do jajników i (lub) jajowodów
- naciek trzonu macicy
- zatory z komórek nowotworowych w naczyniach chłonnych krwionośnych
- rozpoznanie raka anaplastycznego
Historia[edytuj | edytuj kod]
Twórcą cytodiagnostyki ginekologicznej jest Georgios Papanikolaou, który już w 1928 roku na konferencji w Battle Creek w Michigan ogłosił, że można stwierdzić komórki nowotworu w wymazie cytologicznym z pochwy[14]. Odkrycie Papanicolau pozostało niedocenione do 1943 roku, gdy Papanicolau razem z Herbertem Trautem opublikował klasyczną monografię "Diagnosis of uterine cancer by the vaginal smear"[15]. Określenie cervical intraepithelial neoplasia wprowadził Richart w 1972 roku[16]. Pod koniec lat 80. upowszechnił się system Bethesda oceny rozmazów cytologicznych, opublikowany po raz pierwszy w 1988, modyfikowany w 1991[17] i 2001 roku. W 2006 roku dopuszczono do użycia czterowalentną szczepionkę przeciwko wirusowi brodawczaka ludzkiego (Gardasil).
Klasyfikacja ICD10[edytuj | edytuj kod]
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: C53 | Nowotwór złośliwy szyjki macicy |
| ICD-10: C53.0 | Błona śluzowa szyjki macicy |
| ICD-10: C53.1 | Błona zewnętrzna szyjki macicy |
| ICD-10: C53.8 | Zmiana przekraczająca granicę szyjki macicy |
| ICD-10: C53.9 | Szyjka macicy, nieokreślona |
Przypisy[edytuj | edytuj kod]
- ↑ J.M. Walboomers i inni, Human papillomavirus is a necessary cause of invasive cervical cancer worldwide, „The Journal of Pathology”, 189 (1), 1999, s. 12–19, DOI: 10.1002/(SICI)1096-9896(199909)189:1<12::AID-PATH431>3.0.CO;2-F, PMID: 10451482.
- ↑ Douglas R. Lowy, John T. Schiller, Prophylactic human papillomavirus vaccines, „The Journal of Clinical Investigation”, 116 (5), 2006, s. 1167–1173, DOI: 10.1172/JCI28607, PMID: 16670757, PMCID: PMC1451224.
- ↑ FDA Licenses New Vaccine for Prevention of Cervical Cancer. Agencja Żywności i Leków, 2006-06-08. [dostęp 2007-12-02].
- ↑ Grzegorz Bręborowicz, Położnictwo i ginekologia, tom 2., wyd. 2, Warszawa: Wydawnictwo lekarskie PZWL, 2015, s. 197, ISBN 978-83-200-4999-2.
- ↑ Maria Chosia, Wenancjusz Domagała, Patologia znaczy słowo o chorobie. T. 2 cz. 1, Patologia narządowa, Kraków: PAU, 2005, ISBN 83-88857-92-4, OCLC 838608386 [dostęp 2020-03-11].
- ↑ a b What Causes Cancer of the Cervix?. American Cancer Society, 2006-11-30. [dostęp 2007-12-02]. [zarchiwizowane z tego adresu (2007-10-13)].
- ↑ J.M. Marrazzo i inni, Papanicolaou test screening and prevalence of genital human papillomavirus among women who have sex with women, „American Journal of Public Health”, 91 (6), 2001, s. 947–952, DOI: 10.2105/ajph.91.6.947, PMID: 11392939, PMCID: PMC1446473.
- ↑ a b c d e f g h i Położnictwo i ginekologia, tom 2, Grzegorz Bręborowicz, Wydawnictwo Lekarskie PZWL, Warszawa 2007, wyd. 1, ISBN 83-200-3541-4 s. 819-832
- ↑ Semen 'may fuel cervical cancer'. BBC, 2006-08-31. [dostęp 2007-12-02].
- ↑ Semen can worsen cervical cancer. Medical Research Council (UK). [dostęp 2007-12-02]. [zarchiwizowane z tego adresu (2008-08-04)].
- ↑ Czym jest rak szyjki macicy « HPV [online], hpv.pl [dostęp 2016-07-15] [zarchiwizowane z adresu 2016-07-15].
- ↑ Jerzy Stachura, Wenancjusz Domagała: Patologia znaczy słowo o chorobie. Tom II – Patologia narządowa. Kraków: Wydawnictwo PAU, 2005. ISBN 83-88857-91-6.
- ↑ Neerja Bhatla i inni, Revised FIGO staging for carcinoma of the cervix uteri, „International Journal of Gynaecology and Obstetrics”, 145 (1), 2019, s. 129–135, DOI: 10.1002/ijgo.12749, PMID: 30656645.
- ↑ Papanicolaou, GN. New Cancer Diagnosis. „Proceedings of the Third Race Betterment Conference”, s. 528-534, 1928.
- ↑ George Nicholas Papanicolaou, Herbert Traut Diagnosis of Uterine Cancer by the Vaginal Smear. New York, 1943
- ↑ R.M. Richart, An assessment of the biology of cervical intraepithelial neoplasia, „Proceedings. National Cancer Conference”, 7, 1972, s. 219–222, PMID: 4764902.
- ↑ A. Oren, J. Fernandes, The Bethesda system for the reporting of cervical/vaginal cytology, „The Journal of the American Osteopathic Association”, 91 (5), 1991, s. 476–479, PMID: 2061103.
Linki zewnętrzne[edytuj | edytuj kod]
- Agustin A. Garcia: Cervical Cancer. eMedicine, 6 lipca 2006. [dostęp 2007-08-05]. (ang.).
- Strona National Cancer Institute (ang.)
