Mycobacterium leprae
 Mycobacterium leprae widoczne jako małe ceglastoczerwone pręciki | |
| Systematyka | |
| Domena | |
|---|---|
| Typ | |
| Klasa | |
| Rząd | |
| Podrząd | |
| Rodzina | |
| Rodzaj | |
| Gatunek |
Mycobacterium leprae |
| Nazwa systematyczna | |
| Mycobacterium leprae | |
Mycobacterium leprae (prątek trądu[1]) – kwasooporna, słabo Gram-dodatnia bakteria, która jest czynnikiem etiologicznym trądu – choroby zakaźnej występującej głównie w krajach tropikalnych. Podobnie jak w przypadku prątków gruźlicy, bakterie rozmnażają się powoli, okres inkubacji jest długi, nawet do 20 lat. Objawy kliniczne zależą głównie od odpowiedzi immunologicznej gospodarza. Została odkryta w 1873 roku przez norweskiego lekarza Gerharda Armauera Hansena.
Właściwości[edytuj | edytuj kod]
Mycobacterium leprae to Gram dodatnia, silnie kwasooporna tlenowa bakteria[2]. Nieruchoma, nie tworzy zarodników. Kształt pałeczkowaty, z równoległymi bokami i zaokrąglonymi końcami[3]. Wielkością i kształtem zbliżona do prątka gruźliczego[3][2]. Występuje głównie w zmianach spowodowanych przez trąd. Bakterie często są ułożone w tzw. palisady, nie tworząc łańcuchów. Tworzą zewnątrz- lub wewnątrzkomórkowe otorbione masy. Mycobacterium leprae jest bezwzględnie wewnątrzkomórkowym pasożytem, jego przeżycie poza komórkami gospodarza jest niemożliwe. W związku z tym nie rośnie na podłożach sztucznych[2]. Bakteria może być hodowana na niektórych podłożach komórkowych, do niedawna do celów diagnostycznych korzystano z zakażania pancerników, które w związku z niższym, w porównaniu do innych ssaków, tempem metabolizmu, mają niższą temperaturę ciała (28-33 °C)[4]. Optymalną temperaturą wzrostu jest 27-30 °C, co tłumaczy, dlaczego infekcje lokalizują się głównie na kończynach, a nie w cieplejszych bardziej wewnętrznych częściach organizmu[5].
Czynniki wirulencji[edytuj | edytuj kod]
- PGL-1 (fenolowy glikolipid) – wiąże się z lamininą-2 oraz białkiem na powierzchni komórek Schwanna (białko Hlp), powodując ich apoptozę[6][7][5];
- Lipoarabinomannan – jest to lipoglikan występujący w ścianie komórkowej, hamuje aktywność makrofagów[5].
Epidemiologia[edytuj | edytuj kod]
W 2011 roku na świecie zarejestrowano około 220 000 nowych przypadków osób zarażonych prątkami trądu[8].
Zakaźność[edytuj | edytuj kod]
Bakterie są przenoszone pomiędzy ludźmi poprzez kontakt bezpośredni lub poprzez wdychanie zakażonych aerozoli. Postać lepromatyczna jest bardzo zakaźna w przeciwieństwie do tuberkuloidowej[2].
Chorobotwórczość[edytuj | edytuj kod]
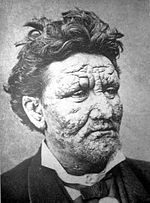
Mycobacterium leprae powoduje trąd, który przebiega w dwóch postaciach: tuberkuloidowej i lepromatycznej. Różne postacie choroby wynikają z różnej odpowiedzi na patogen. U pacjentów, u których rozwija się odpowiedź typu komórkowego (odpowiedź limfocytów Th1), występuje postać tuberkuloidowa, która cechuje się łagodniejszym przebiegiem. W tej postaci występują plamki oraz plackowate przebarwienia na skórze. Zmiany są skąpoprątkowe, mają wyniosłe, rumieniowate brzegi i suche centrum. Bakterie, wnikając do nerwów czuciowych, prowadzą do ich zniszczenia i pozbawienia czucia w unerwianym obszarze[9]. Prowadzi to do wtórnych uszkodzeń, a następnie zakażeń innymi bakteriami. W przypadku dominacji odpowiedzi limfocytów Th2 rozwija się postać lepromatyczna, w której odpowiedź typu komórkowego jest słaba[9]. W jej przebiegu prawdopodobnie dochodzi do rozsiewu drogą krwionośną. Zmiany są bogatoprątkowe. Postać charakteryzuje się obecnością rozlanych ziarninowatych zmian z ogromną liczbą prątków w skórze, błonach śluzowych, nerwach obwodowych, kościach i narządach wewnętrznych[2]. W wyniku bliznowacenia dochodzi do pogrubienia luźnej skóry na czole, wargach oraz uszach i wytworzenia tzw. lwiej twarzy[9].
Diagnostyka[edytuj | edytuj kod]

Rozpoznanie zakażenia Mycobacterium leprae ustala się na podstawie dolegliwości i objawów. Typowe zmiany patologiczne w zeskrobinach lub bioptatach ze zmienionych miejsc wskazują na zakażenie. W postaci lepromatycznej w zmianach występuje duża liczba kwasoopornych prątków. Wykonywany jest również test z leprominą, który daje dodatni wynik tylko w postaci tuberkuloidowej (reakcja nadwrażliwości)[10].
Leczenie[edytuj | edytuj kod]
Postać tuberkuloidową leczy się rifampicyną i dapsonem przez 6 miesięcy. Postać lepromatyczną leczy się rifampicyną, dapsonem i klofazyminą przez minimum 12 miesięcy[2]. Leczenie skojarzone ma zapobiegać lekoopornym nawrotom[10].
Zapobieganie[edytuj | edytuj kod]
Obecnie nie ma szczepionki przeciw Mycobacterium leprae[10].
Zobacz też[edytuj | edytuj kod]
Przypisy[edytuj | edytuj kod]
- ↑ Kunicki-Goldfinger, W. 1994. Życie bakterii. Wydawnictwa Naukowe PWN. Wyd. VI; isbn 83-01-11323-5, str. 438, pp. 586.
- ↑ a b c d e f Murray, Rosenthal i Pfaller 2011 ↓, s. 274.
- ↑ a b WHO: Microbiology of M.leprae. [dostęp 2014-05-27].
- ↑ B.K. McNab, Energetics and the Limits to a Temperate Distribution in Armadillos, „Journal of Mammalogy”, 61 (4), 1980, s. 606–627, DOI: 10.2307/1380307, JSTOR: 1380307 [dostęp 2024-03-24] (ang.).
- ↑ a b c Pathogen Profile Dictionary: Mycobacterium Leprae. [dostęp 2014-05-27].
- ↑ AA. Dias, D. Raze, CS. de Lima, MA. Marques i inni. Mycobacterial laminin-binding histone-like protein mediates collagen-dependent cytoadherence.. „Mem Inst Oswaldo Cruz”. 107 Suppl 1, s. 174-82, Dec 2012. DOI: 10.1590/s0074-02762012000900025. PMID: 23283469.
- ↑ C. Soares de Lima, L. Zulianello, MA. Marques, H. Kim i inni. Mapping the laminin-binding and adhesive domain of the cell surface-associated Hlp/LBP protein from Mycobacterium leprae.. „Microbes Infect”. 7 (9-10), s. 1097-109, Jul 2005. DOI: 10.1016/j.micinf.2005.02.013. PMID: 15919224.
- ↑ WHO: Leprosy: global situation. [dostęp 2014-05-27].
- ↑ a b c Virella 2000 ↓, s. 198.
- ↑ a b c Virella 2000 ↓, s. 199.
Bibliografia[edytuj | edytuj kod]
- Gabriel Virella: Mikrobiologia i choroby zakaźne. Elsevier Urban & Partner Wydawnictwo, 2000. ISBN 978-83-85842-59-0.
- Patric R. Murray, Ken S. Rosenthal, Michale A. Pfaller: Mikrobiologia. Wrocław: Elsevier Urban & Partner, 2011. ISBN 978-0-323-05470-6.
