Atopowe zapalenie skóry
| dermatitis atopica, eczema atopicum, neurodermitis | |
| |
| Klasyfikacje | |
| ICD-10 | |
|---|---|
W dermatologii i alergologii atopowe zapalenie skóry (AZS) to przewlekłe, nawracające zapalenie skóry (dermatoza), przebiegające z okresami zaostrzeń i remisji. Choroba objawia się uporczywym świądem i liszajowaceniem skóry[1]. Jest często i powszechnie występującym schorzeniem, które najczęściej pojawia się w dzieciństwie, ale chorują także ludzie dorośli.
Poprzednio atopowe zapalenie skóry nazwane było wypryskiem atopowym, świerzbiączką Besniera (łac. Prurigo Besnier), wypryskiem alergicznym lub alergicznym zapaleniem skóry.
Objawy choroby występują okresowo i nie jest ona uważana za uleczalną, ale można ją leczyć i kontrolować jej przebieg.
AZS jest chorobą zaliczaną do atopowych chorób skóry, wywołana genetycznie uwarunkowaną nieprawidłową reakcją immunologiczną na małe dawki antygenów.
Niektórzy zaliczają atopowe zapalenie skóry do chorób psychosomatycznych[2][3][4][5].
Epidemiologia[edytuj | edytuj kod]
Schorzenie dotyka od 0,25 do 20% populacji. Choroba najczęściej pojawia się w dzieciństwie, ale chorują także dorośli. Chociaż u większości dzieci choroba ustępuje, to u części trwa dalej także w wieku dorosłym. Około ¼ przypadków atopowego zapalenia skóry rozpoczyna się osób w wieku dorosłym[6][7].
Etiopatologia[edytuj | edytuj kod]
Atopowe zapalenie skóry ma złożoną, wieloczynnikową etiopatologię, na którą tworzą się składniki genetyczne, immunologiczne i środowiskowe, a miejscem w którym zachodzą zmiany chorobowe jest naskórek[8]. AZS jest chorobą zaliczaną do atopowych chorób skóry. Czynnik genetyczny polega na nieprawidłowej reakcji immunologicznej (nadmierna reaktywność komórek Langerhansa, związana z nieprawidłową odpowiedzią odpornościową na małe dawki antygenów, w wyniku której dochodzi do nadmiernego wytwarzania przeciwciał IgE skierowanych głównie przeciwko tym alergenom). Przeciwciała IgE wykazują zdolność do wiązania swoistych alergenów, które są następnie modyfikowane i prezentowane limfocytom T pomocniczym. Prowadzi to do proliferacji tych komórek i wytworzenia się przewagi komórek pomocniczych Th2, które wydzielają cytokiny prozapalne, między innymi interleukiny 4, 5 oraz 10, które pogarszają stan kliniczny skóry.
Ważne znaczenie w etiopatogenezie ma uszkodzenie bariery ochronnej naskórka (zbudowaną głównie z lipidów, tzw. płaszcz lipidowy). Skóra chorego pod wpływem alergenów – substancji drażniących (mydło, rozpuszczalniki), alergenów wziewnych/kontaktowych (roztocze, sierść) lub pewnych pokarmów (jajka, mleko, białko pszenicy, czekolada, truskawki) i innych szkodliwych substancji pochodzenia zewnętrznego ulega uszkodzeniu i szeregu zmian chorobowych.
Czynniki genetyczne[edytuj | edytuj kod]
Znaczącą rolę w rozwoju atopii odgrywają skłonności genetyczne. Jednak sposób dziedziczenia i rodzaj haplotypu biorącego udział w patogenezie schorzenia nie zostały dotychczas dookreślone. Ryzyko wystąpienia AZS u bliźniąt jednojajowych wynosi 70%, a u dwujajowych między 20 a 30%. Atopowe zapalenie skóry stwierdzone u obojga rodziców daje 70% szans na ponowienie choroby u dzieci, natomiast diagnoza AZS u matki lub ojca podnosi ryzyko zachorowania u potomków do 30%[9]. Ryzyko wystąpienia choroby u dzieci, których żaden z rodziców nie jest dotknięty chorobą atopową waha się w granicach od 5 do 15%[10].
Objawy i przebieg[edytuj | edytuj kod]
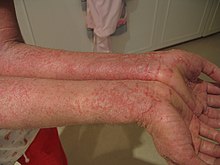

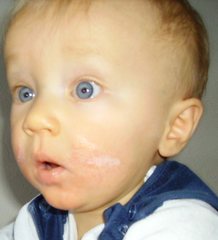
W obrazie klinicznym atopowego zapalenia skóry (AZS) wyróżnia się trzy fazy choroby[10][11]:
- niemowlęcą (do 2. r. ż.) – ze zmianami wysiękowymi i strupami zlokalizowanymi na twarzy, owłosionej skórze głowy, kończynach i tułowiu;
- dziecięcą (od 3 do 11 r. ż.) – ze zmianami zlokalizowanymi na zgięciach łokciowych i podkolanowych, karku oraz nadgarstkach. Możliwe jest wystąpienie zmian typu łupież białawy oraz złuszczającego zapalenia czerwieni wargowej z pęknięciami w kącikach ust;
- młodzieżową/osób dorosłych (od 12 do 23 r. ż.; niekiedy dłużej) – o lokalizacji podobnej, jak w zmianach dziecięcych, z dodatkowym – częstym – wystąpieniem zmian skórnych na powierzchni grzbietowej rąk. Może dojść też do pobrużdżenia i pogrubienia skóry.
Nie każdy pacjent musi przechodzić przez wszystkie fazy choroby. AZS może wystąpić we wczesnym dzieciństwie lub w późniejszym okresie rozwoju, ale zazwyczaj początek rozwoju AZS przypada zwykle między 3 a 6 miesiącem życia. U ok. 40% dzieci choroba ustępuje z wiekiem. U pozostałych chorych zdarzają się nawroty w wieku dorosłym. Ze względu na historię naturalną schorzenia może ono trwać wiele lat bądź nawet całe życie.
Cechą wspólną dla wszystkich faz występowania choroby jest uporczywy świąd. Pozostałymi głównymi objawami atopowego zapalenia skóry są: zaczerwienienie i suchość skóry, jej łuszczenie się i skłonność do nawrotowych zakażeń bakteryjnych. W 100% przypadków AZS jest sprzężone z lichenizacją (pogrubieniem) naskórka. Zmiany najczęściej lokalizują się na zgięciach łokciowych i kolanowych, na twarzy i szyi, ale mogą obejmować całe ciało (patrz: erytrodermia). Objawem charakterystycznym dla AZS jest również objaw Dennie-Morgana. W przebiegu schorzenia występują również objawy, które nie są charakterystyczne dla żadnej z faz, są to np. przebarwienia bądź odbarwienia pozapalne skóry, które ulegają repigmentacji po około 6 miesiącach[10]. Choroba ma przebieg wieloletni z okresami, kiedy objawy są mniej lub bardziej nasilone.
W przebiegu choroby ma znaczenie stres emocjonalny, który sam nie jest bezpośrednią przyczyną objawów, ale poprzez wpływ układu nerwowego może stać się czynnikiem wyzwalającym objawy u osoby chorej.
U osoby chorej na atopowe zapalenie skóry często mogą współwystępować również inne schorzenia atopowe: astma oskrzelowa, alergiczny nieżyt nosa/alergiczne zapalenie spojówek i alergia pokarmowa. Występowanie po sobie lub razem u tej samej osoby schorzeń atopowych (pierwszym zwykle jest AZS) określa się jako marsz alergiczny[12].
Rozpoznanie[edytuj | edytuj kod]
Opracowano kryteria rozpoznawcze AZS (kryteria Hannifina-Rajki).
Kryteria większe[edytuj | edytuj kod]
- świąd
- typowe umiejscowienie
- przewlekły i nawrotowy przebieg
- atopia u chorego lub w wywiadzie rodzinnym
Kryteria mniejsze[edytuj | edytuj kod]
- suchość skóry (xerosis)
- rogowacenie przymieszkowe (keratosis pilaris) lub rybia łuska (ichthyosis)
- natychmiastowe odczyny skórne
- podwyższone stężenie IgE w surowicy
- dodatnie wyniki testów skórnych z alergenami
- początek w dzieciństwie
- skłonność do nawrotowych zakażeń skóry
- zaćma
- nawrotowe zapalenie spojówek
- przebarwienia powiek i skóry wokół oczu
- nietolerancja wełny
- nietolerancja niektórych pokarmów
- zaostrzenia po stresach psychicznych
- świąd po spoceniu
- biały dermografizm
- pogrubienie fałdów na szyi
- rumień twarzy
- zapalenie czerwieni wargowej
- stożek rogówki
- objaw Dennie-Morgana (dodatkowy fałd skórny poniżej dolnej powieki)
- łupież biały
- zapalenie brodawek sutkowych
- skłonność do niespecyficznego stanu zapalnego skóry dłoni i stóp
Do rozpoznania AZS wystarczające jest spełnienie 3 spośród 4 głównych kryteriów; mniejsze kryteria mają znaczenie uzupełniające.
Bardzo pomocne są tzw. kryteria Williama, które pozwalają na rozpoznanie schorzenia z 85% czułością i 95% swoistością. Kryterium podstawowym, które musi być bezwzględnie spełnione, jest obecność swędzących zmian skórnych w chwili badania i w poprzedzających 12 miesiącach. Z kryteriów dodatkowych muszą być spełnione trzy.
Kryteria dodatkowe według Williama[13]:
- widoczny wyprysk
- po stronie zginaczy (pacjent powyżej 4 r.ż.)
- na twarzy (pacjent poniżej 4 r.ż.)
- w wywiadzie wyprysk
- po stronie zginaczy (pacjent powyżej 4 r.ż.)
- na policzkach (pacjent poniżej 4 r.ż.)
- wczesny początek zmian (do 4 r.ż)
- uogólniona suchość skóry w ciągu ostatniego roku
- współistnienie innych chorób atopowych
- astma, katar sienny (pacjent powyżej 4 r.ż.)
- lub dodatni wywiad atopowy u krewnych I stopnia (pacjent poniżej 4 r.ż)
Różnicowanie[edytuj | edytuj kod]
Atopowe zapalenie skóry bywa mylone z łuszczycą. Inne jednostki chorobowe wymagające różnicowania z AZS to świerzbiączka objawowa (prurigo symptomatica) i świerzbiączka letnia (prurigo aestivalis).
Leczenie[edytuj | edytuj kod]
Objawy choroby występują okresowo i nie uważa się jej za całkowicie uleczalną, ale można ją leczyć i kontrolować jej przebieg.
Według zaleceń dermatologicznych pierwszą linią postępowania w AZS jest tzn. terapia podstawowa, na którą składają się[14][15]:
- edukacja
- profilaktyka (unikaniu kontaktu z prowokującymi alergenami i czynnikami drażniącymi)
- codzienne oczyszczanie i pielęgnacja skóry
- przywracanie zaburzonej funkcji bariery naskórkowej (terapia emolientowa)
Leczenie polega głównie na połączeniu: [16]
- stosowaniu miejscowych leków przeciwzapalnych na skórę, głównie glikokortykosterydów
- stosowaniu leków o działaniu ogólnoustrojowym
Leczenie przyczynowe[edytuj | edytuj kod]
Jeśli można ustalić czynniki alergizujące, postępowanie polega na eliminacji ich z otoczenia lub pokarmów spożywanych przez chorego.
Immunoterapia[edytuj | edytuj kod]
W niektórych przypadkach można zastosować alergenowo swoistą immunoterapię (ang. Specific Alergen Immunotherapy, SIT), która jest metodą leczenia przyczynowego u osób z uczuleniem na aeroalergeny całoroczne i sezonowe, u których dotychczasowa terapia nie jest wystarczająco skuteczna[17][18]. Zobacz też: odczulanie.
Leczenie objawowe[edytuj | edytuj kod]
Leki biologiczne[edytuj | edytuj kod]
Od września 2017 r. został zatwierdzony w Unii Europejskiej do leczenia atopowego zapalenia skóry lek biologiczny (przeciwciało monoklonalne) dupilumab[19][20].
Kolejnym lekiem biologicznym dostępnym w Unii Europejskiej od czerwca 2021 r. jest tralokinumab (nazwa handlowa: Adtralza, producent LEO Pharma)[21] .
Inne[edytuj | edytuj kod]
- środki przeciwhistaminowe
- kortykosteroidy ogólnie w okresie zaostrzeń i miejscowo w postaci maści, z unikaniem zaróbki lanolinowej (chorzy często są na nią wrażliwi)
- krysaborol – inhibitor fosfodiesterazy 4 (PDE-4), u dorosłych i dzieci 2-17 lat z uszkodzoną powierzchnią skóry w mniej niż 40%. Został zatwierdzony do stosowania w Unii Europejskiej przez Europejską Agencję Leków (EMA) w lutym 2020 roku[22]
- leki immunosupresyjne[23] (np. cyklosporyna A[24] – ogólnie, takrolimus – miejscowo, pimekrolimus – miejscowo)
- fotochemioterapia (PUVA), fototerapia – naświetlania UVA i UVB, najczęsciej stosowana jest fototerapia UVB; naturalne światło słoneczne ma słabsze działanie od metod fototerapii[25][16]
- pielęgnacja i natłuszczanie skóry
- stwierdzono korzystne działanie kąpieli z dodatkiem wybielaczy dla zmniejszenia stopnia ciężkości i objawów atopowego zapalenia skóry[26]
- specjalistyczna odzież lecznicza
- metoda mokrych opatrunków (ang. wet wrap therapy, WWT)[27]
Ze względu na przewlekły i nawrotowy charakter choroby, celem terapii jest utrzymanie jak najdłuższych okresów remisji oraz dobrego stanu ogólnego chorego.
Leczenie o niepotwierdzonej skuteczności lub nieskuteczne[28][edytuj | edytuj kod]
- nienasycone kwasy tłuszczowe, stosowane doustnie lub na skórę
- kąpiele solankowe
- kąpiele w krochmalu
- zioła chińskie
- akupunktura
- homeopatia
- aromaterapia
- suplementacja witaminą D lub E (brak wystarczających dowodów)
Prewencja[edytuj | edytuj kod]
W związku z tym, że chorzy na AZS – w porównaniu z populacją zdrową – są znacznie bardziej podatni na działanie różnych czynników drażniących, zaleca się im[1]:
- unikanie ubrań wełnianych, sztucznych i szorstkich na rzecz luźnych, przepuszczających powietrze i bawełnianych
- pranie odzieży (także przed pierwszym użyciem w celu pozbawienia ich środków usztywniających) w odpowiednich środkach i obfite płukanie tkaniny
- rezygnację z mydła, a korzystanie ze specjalnych preparatów do skóry atopowej
- mycie ciała wodą o odpowiedniej (średniej) temperaturze oraz stosowanie emolientów w ciągu 5 minut po kąpieli/prysznicu
- wprowadzenie delikatnego osuszania skóry ręcznikiem papierowym w miejsce tarcia ręcznikiem po ciele
- dbanie o odpowiednią temperaturę i wilgotność w zamieszkałych pomieszczeniach
- usunięcie dywanów, firan i tapicerowanych mebli z mieszkania, gromadzących kurz
- nieposiadanie zwierząt w domu ze względu na ryzyko kontaktu z alergizującą sierścią
- unikanie sytuacji stresogennych mogących nasilać symptomy
- niezwłoczne leczenie infekcji grzybicznych i bakteryjnych, które mogą zaostrzać objawy AZS
- wyeliminowanie wzmacniaczy smaku i konserwantów z pożywienia[29]
- unikanie różnego rodzaju barwników sztucznych (np. farby do włosów) oraz wykonywanie testów alergicznych przed ewentualnym ich zastosowaniem
- unikanie wystawiania skóry na działanie promieni słonecznych
- unikanie długotrwałego, nadmiernego pocenia się (szczególnie u dzieci i młodzieży na zajęciach wychowania fizycznego z powodu braku możliwości przerwania ćwiczeń w dogodnym momencie)
- niepalenie papierosów
- terapia emolientowa (stosowanie emolientu nawet 2-3 razy dziennie), poleca się stosowanie miejscowe nowoczesnych emolientów z agonistami receptorów proliferatorów peroksysomów (PPAR)[30].
Klasyfikacja ICD10[edytuj | edytuj kod]
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: L20 | Atopowe zapalenie skóry |
| ICD-10: L20.0 | Świerzbiączka skazowa Besniera |
| ICD-10: L20.8 | Inne postacie atopowego zapalenia skóry |
| ICD-10: L20.9 | Atopowe zapalenie skóry, nieokreślone |
Zobacz też[edytuj | edytuj kod]
Przypisy[edytuj | edytuj kod]
- ↑ a b Atopowe zapalenie skóry, dermatolog.pl [dostęp 2015-03-11] [zarchiwizowane z adresu 2015-06-19].
- ↑ Science Links Japan [online], sciencelinks.jp, 8 stycznia 2009 [dostęp 2021-04-17] [zarchiwizowane z adresu 2009-01-08].
- ↑ Paulo T.L. Fontes Neto, Magda B. Weber, Suzana D. Fortes, Tânia F. Cestari. Case report: Atopic dermatitis in infants: a psychosomatic approach. „Revista de Psiquiatria do Rio Grande do Sul”. 28 (1), s. 78–82, 2006. DOI: 10.1590/S0101-81082006000100010. ISSN 0101-8108. [dostęp 2018-11-25]. (ang.).
- ↑ Smulevich A.B., Ivanov O.L., L’vov A.N., Dorozhenok I.Iu. [Psychodermatology: current state of the problem]. „Zhurnal nevrologii i psikhiatrii imeni S.S. Korsakova / Ministerstvo zdravookhraneniia i meditsinskoĭ promyshlennosti Rossiĭskoĭ Federatsii, Vserossiĭskoe obshchestvo nevrologov [i] Vserossiĭskoe obshchestvo psikhiatrov”. 104 (11), s. 4–13, 2004. PMID: 15581030.
- ↑ Buske-Kirschbaum A., Geiben A., Hellhammer D. Psychobiological aspects of atopic dermatitis: an overview. „Psychotherapy and psychosomatics”. 70 (1). s. 6–16. PMID: 11150933.
- ↑ Simon Francis Thomsen, Atopic dermatitis: natural history, diagnosis, and treatment, „ISRN allergy”, 2014, 2014, s. 354250, DOI: 10.1155/2014/354250, ISSN 2090-5521, PMID: 25006501, PMCID: PMC4004110 [dostęp 2023-01-20].
- ↑ Ryan Sacotte, Jonathan I. Silverberg, Epidemiology of adult atopic dermatitis, „Clinics in Dermatology”, 36 (5), 2018, s. 595–605, DOI: 10.1016/j.clindermatol.2018.05.007, ISSN 1879-1131, PMID: 30217272 [dostęp 2023-01-20].
- ↑ Mark Boguniewicz, Donald Y.M. Leung, Atopic dermatitis: a disease of altered skin barrier and immune dysregulation, „Immunological Reviews”, 242 (1), 2011, s. 233–246, DOI: 10.1111/j.1600-065X.2011.01027.x, ISSN 1600-065X, PMID: 21682749, PMCID: PMC3122139 [dostęp 2023-01-23].
- ↑ Atopowe zapalenie skóry, [w:] Honorata Błaszczyk, Anna Zalewska-Janowska, Choroby skóry, Warszawa 2009, s. 79.
- ↑ a b c Natalia Jaszczuk, Atopowe zapalenie skóry – charakterystyka schorzenia oraz postępowanie dietetyczne, „Journal of NutriLife”, 12, 19 grudnia 2016, ISSN 2300-8938 [dostęp 2016-12-28].
- ↑ Roman Nowicki, Wioletta Barańska-Rybak, Atopowe zapalenie skóry – co nowego w leczeniu? Przewodnik Lekarza 2003, nr 6(3), s. 28–33.
- ↑ Selene K. Bantz, Zhou Zhu, Tao Zheng, The Atopic March: Progression from Atopic Dermatitis to Allergic Rhinitis and Asthma, „Journal of Clinical & Cellular Immunology”, 5 (2), 2014, s. 202, DOI: 10.4172/2155-9899.1000202, ISSN 2155-9899, PMID: 25419479, PMCID: PMC4240310 [dostęp 2023-01-21].
- ↑ Atopowe zapalenie skóry, [w:] Honorata Błaszczyk, Anna Zalewska-Janowska, Choroby skóry, Warszawa 2009, s. 81.
- ↑ J. Ring i inni, Guidelines for treatment of atopic eczema (atopic dermatitis) part I, „Journal of the European Academy of Dermatology and Venereology: JEADV”, 26 (8), 2012, s. 1045–1060, DOI: 10.1111/j.1468-3083.2012.04635.x, ISSN 1468-3083, PMID: 22805051 [dostęp 2023-05-10].
- ↑ J. Ring i inni, Guidelines for treatment of atopic eczema (atopic dermatitis) Part II, „Journal of the European Academy of Dermatology and Venereology: JEADV”, 26 (9), 2012, s. 1176–1193, DOI: 10.1111/j.1468-3083.2012.04636.x, ISSN 1468-3083, PMID: 22813359 [dostęp 2023-05-10].
- ↑ a b Roman Nowicki i inni, Special paper Atopic dermatitis: current treatment guidelines. Statement of the experts of the Dermatological Section, Polish Society of Allergology, and the Allergology Section, Polish Society of Dermatology, „Advances in Dermatology and Allergology”, 4, 2015, s. 239–249, DOI: 10.5114/pdia.2015.53319, ISSN 1642-395X, PMID: 26366146, PMCID: PMC4565838 [dostęp 2023-04-24].
- ↑ J. Ring i inni, Guidelines for treatment of atopic eczema (atopic dermatitis) Part I: Guidelines for treatment of atopic eczena, „Journal of the European Academy of Dermatology and Venereology”, 26 (8), 2012, s. 1045–1060, DOI: 10.1111/j.1468-3083.2012.04635.x [dostęp 2023-05-02] (ang.).
- ↑ Marek Jutel, Katarzyna Solarewicz-Madejek, Agnieszka Węgrzyn, Review paperAllergen-specific immunotherapy in atopic dermatitis, „Advances in Dermatology and Allergology/Postępy Dermatologii i Alergologii”, 28 (5), 2011, s. 389–395, ISSN 1642-395X [dostęp 2023-05-02].
- ↑ Dupixent / dupilumab, PM EMA: Dupixent - dupilumab informacje o autoryzacji 27.09.2017, dostęp 2023-01-19
- ↑ Dupilumab u dzieci z atopowym zapaleniem skóry o ciężkim przebiegu [online], 2020-07-01 [dostęp 2022-02-25] (pol.).
- ↑ Meeting highlights from the Committee for Medicinal Products for Human Use (CHMP), 19-22 kwietnia 2021 dostęp 2021-01-19
- ↑ Crisaborol w leczeniu atopowego zapalenia skóry [online], www.termedia.pl [dostęp 2023-01-20] (pol.).
- ↑ Melinda Gooderham, Charles W. Lynde, Kim Papp et al. Review of Systemic Treatment Options for Adult Atopic Dermatitis. „Journal of Cutaneous Medicine and Surgery”, September 15, 2016. DOI: 10.1177/1203475416670364. [dostęp 2016-11-27]. (ang.).
- ↑ Evelien Roekevisch, Phyllis Ira Spuls, Denise Kuester et al. Efficacy and safety of systemic treatments for moderate-to-severe atopic dermatitis: A systematic review. „Journal of Allergy and Clinical Immunology”. 133 (2), February 2014. DOI: 10.1016/j.jaci.2013.07.049. [dostęp 2016-11-27]. (ang.).
- ↑ Dorothy L. Rodenbeck, Jonathan I. Silverberg, Nanette B. Silverberg. Phototherapy for atopic dermatitis. „Clinics in Dermatology”. 34 (5), s. 607–613, September–October 2016. DOI: 10.1016/j.clindermatol.2016.05.011. [dostęp 2016-12-01]. (ang.).
- ↑ Melody Maarouf, Vivian Y. Shi, Bleach for Atopic Dermatitis, „Dermatitis”, 29(3), 2018, s. 120–126, DOI: 10.1097/DER.0000000000000358.
- ↑ A.C. Devillers, A.P. Oranje. Efficacy and safety of ‘wet-wrap’ dressings as an intervention treatment in children with severe and/or refractory atopic dermatitis: a critical review of the literature. „Br J Dermatol”. 154 (4), s. 579–585, 2006. DOI: 10.1111/j.1365-2133.2006.07157.x. PMID: 16536797.
- ↑ J. Ring i inni, Guidelines for treatment of atopic eczema (atopic dermatitis) Part II, „Journal of the European Academy of Dermatology and Venereology: JEADV”, 26 (9), 2012, s. 1176–1193, DOI: 10.1111/j.1468-3083.2012.04636.x, ISSN 1468-3083, PMID: 22813359 [dostęp 2023-05-02].
- ↑ Przyczyny AZS. Alergia pokarmowa[1]. [dostęp 2016-11-05].
- ↑ Roman Nowicki i inni, Atopowe zapalenie skóry aktualne wytyczne terapeutyczne. Stanowisko ekspertów Sekcji Dermatologicznej Polskiego Towarzystwa Alergologicznego i Sekcji Alergologicznej Polskiego Towarzystwa Dermatologicznego. Tłumaczenie pracy opublikowanej w Postępach Dermatologii i Alergologii 2015; XXXII (4): 239–249 ; DOI: 10.5114/pdia.2015.53319, 2015, DOI: 10.5114/pdia.2015.53319 [dostęp 2023-01-23].
Bibliografia[edytuj | edytuj kod]
- Stefania Jabłońska, Sławomir Majewski, Choroby skóry i choroby przenoszone drogą płciową PZWL 2005, ISBN 83-200-3367-5.
- Choroby wewnętrzne, Andrzej Szczeklik (red.), Jerzy Alkiewicz, Kraków: Medycyna Praktyczna, 2005, ISBN 83-7430-031-0, OCLC 830805120.
- Anna Zalewska-Janowska, Honorata Błaszczyk, Choroby skóry, Warszawa: Wydawnictwo Lekarskie PZWL, 2009, ISBN 978-83-200-3760-9, OCLC 297835794.
- A. Brucka-Stempowska, D. Kubik, A. Lesiak, Atopowe zapalenie skóry – diagnostyka różnicowa zmian chorobowych. I Katedra i Klinika Dermatologii i Wenerologii, Uniwersytet Medyczny w Łodzi. Praca finansowana z funduszy prac statutowych UM w Łodzi nr 503-11-52-1.
- Elżbieta Waszczykowska, Atopowe zapalenie skóry – postępowanie lecznicze. Przegląd Alergologiczny 2004, nr 1, s. 24–29.
Linki zewnętrzne[edytuj | edytuj kod]
- Monika Świerczyńska-Krępa: Atopowe zapalenie skóry. mp.pl [dostęp 2015-01-09]
