Astma oskrzelowa
| asthma bronchiale | |

| |
| Klasyfikacje | |
| ICD-10 | |
|---|---|
Astma oskrzelowa (z greckiego ἄσθμα, asthma – „zadyszka”) – często występująca, przewlekła choroba zapalna dróg oddechowych charakteryzująca się różnorodnymi i nawracającymi objawami, odwracalną obturacją (zwężeniem) dróg oddechowych i skurczem oskrzeli[1]. Do częstych objawów należą świsty, kaszel, ucisk w klatce piersiowej i duszność[2].
Uważa się, że astma powodowana jest przez połączenie czynników genetycznych i środowiskowych[3]. Diagnoza opiera się zazwyczaj na zespole objawów, spirometrii oraz wynikach długoterminowego leczenia[4]. Klasyfikacja kliniczna jest dokonywana na podstawie częstości występowania objawów, pomiar natężonej objętości wydechowej pierwszosekundowej (FEV1) i szczytowego przepływu wydechowego (PEF)[5]. Inna klasyfikacja obejmuje podział na astmę atopową (zewnątrzpochodną, alergiczną) i nieatopową (wewnątrzpochodną)[6], gdzie atopia oznacza predyspozycję do nadwrażliwości typu 1[7].
Objawy o ostrym przebiegu leczy się zazwyczaj za pomocą krótko działających wziewnych beta2-mimetyków (np. salbutamol), natomiast dalsze postępowanie jest oparte na indywidualnie opracowanych zaleceniach, zależnych od stopnia ciężkości choroby oraz jej dotychczasowego przebiegu[8]. W bardzo ciężkich przypadkach konieczne może być dożylne podanie kortykosteroidów i siarczanu magnezu oraz hospitalizacja[9]. Można zapobiegać wystąpieniu objawów, unikając wywołujących je czynników (alergenów[10] i czynników drażniących) oraz stosując kortykosteroidy[11]. W razie braku uzyskania kontroli astmy można oprócz kortykosteroidów wziewnych stosować leki z grupy długo działających agonistów receptorów beta (LABA) lub leków przeciwleukotrienowych[12].
Zapadalność na astmę wzrosła znacznie od lat 70. XX wieku. W 2011 roku chorowało z jej powodu 235–300 milionów ludzi na całym świecie[13][14], z czego dla około 250 000 chorych była ona przyczyną zgonu[14].
Definicja[edytuj | edytuj kod]
Nie ma jednej definicji astmy, choć jest ona stosunkowo dobrze znaną chorobą[15]. Światowa Inicjatywa na Rzecz Zwalczania Astmy (ang. Global Initiative for Asthma – GINA) definiuje rzeczoną chorobę jako „przewlekłe zapalenie dróg oddechowych, w czasie którego istotną rolę odgrywa wiele rodzajów komórek oraz ich elementów. Przewlekłe zapalenie związane z nadreaktywnością dróg oddechowych, które może prowadzić do ponawiającego się świszczącego oddechu, problemów ze złapaniem oddechu, uciskiem klatki piersiowej oraz kaszlem zwłaszcza w nocy lub rano. Problemy te wiążą się najczęściej z rozpowszechnionym, ale różniącym się zaburzeniem przepływu powietrza w płucach, które jest często odwracalne samoistnie lub poprzez leczenie”[16].
Obecnie obowiązująca definicja astmy brzmi następująco[17]:
Astma jest heterogenną chorobą zwykle cechującą się przewlekłym zapaleniem dróg oddechowych. Charakteryzuje się występowaniem świszczącego oddechu, duszności, uczucia ściskania w klatce piersiowej i kaszlu, o zmiennej częstości i nasileniu, co jest związane z różnego stopnia utrudnieniem wydechowego przepływu powietrza przez drogi oddechowe.
.
Objawy przedmiotowe i podmiotowe[edytuj | edytuj kod]
Dla astmy charakterystyczne są nawracające napady świszczącego oddechu, duszności, ucisku w klatce piersiowej i kaszlu[16]. W wyniku kaszlu w płucach może wydzielać się plwocina, zazwyczaj ciężko ją jednak wykrztusić[18]. Po ataku może ona wyglądem przypominać ropę ze względu na dużą ilość eozynofili[19]. Objawy nasilają się zwykle w nocy lub wczesnym rankiem, lub też w reakcji na wysiłek fizyczny czy zimne powietrze[20]. Niektórzy chorzy na astmę doświadczają objawów rzadko, zazwyczaj w odpowiedzi na zaostrzające je czynniki, u innych natomiast występują nasilone i uporczywe objawy[21].
Choroby współistniejące[edytuj | edytuj kod]
U osób cierpiących na astmę częściej współwystępują następujące schorzenia: choroba refluksowa przełyku (GERD), zapalenie zatok przynosowych i obturacyjny bezdech senny[22]. Częstsze są również zaburzenia psychologiczne[23], między innymi zaburzenia lękowe u 16–52% chorych i zaburzenia afektywne u 14–41%[24]. Nie wiadomo jednak, czy to astma powoduje problemy psychologiczne, czy też problemy psychologiczne przyczyniają się do astmy[25].
Przyczyny[edytuj | edytuj kod]
Do zachorowania na astmę oskrzelową dochodzi w wyniku współdziałania złożonych i nie w pełni zrozumiałych interakcji czynników[3][26]. Wpływają one zarówno na ciężkość choroby, jak i na jej podatność na leczenie[27]. Istnieje pogląd, że obserwowany w ostatnich latach wzrost liczby zachorowań wynika ze zmian epigenetycznych (czynniki genetyczne niezależne od sekwencji DNA) oraz zmian w środowisku[28].
Czynniki środowiskowe[edytuj | edytuj kod]
Z rozwojem i nasileniem objawów astmy związanych jest wiele czynników środowiskowych, w tym alergeny, zanieczyszczenie powietrza oraz inne związki chemiczne zanieczyszczające środowisko naturalne[29]. Palenie tytoniu przez matkę podczas ciąży i po porodzie wiąże się z większym ryzykiem wystąpienia objawów przypominających astmę[30]. Zła jakość powietrza z powodu zanieczyszczenia spalinami lub wysokiego poziomu ozonu[31] wiąże się zarówno z rozwojem astmy, jak i z zaostrzeniem jej objawów[32]. Czynnikiem powodującym astmę może być też kontakt z lotnymi związkami organicznymi w pomieszczeniach zamkniętych, przykładowo kontakt z formaldehydem[33]. Z rozwojem astmy u dzieci i dorosłych mają też związek ftalany w polichlorku winylu[34][35] oraz znaczna ekspozycja na endotoksyny[36].
Astma związana jest z ekspozycją na alergeny w zamkniętych pomieszczeniach[37]. Do często występujących w pomieszczeniach czynników alergizujących należą roztocza kurzu domowego, karaczany, sierść zwierząt i pleśnie[38][39]. Próby zmniejszenia ilości roztoczy kurzu domowego okazały się nieskuteczne[40]. Wystąpienie pewnych wirusowych infekcji dróg oddechowych u małych dzieci może zwiększyć ryzyko rozwoju astmy. Należą do nich infekcje[41] RCV i rinowirusami[15]. Pewne inne infekcje mogą jednak zmniejszyć to ryzyko[15].
Hipoteza higieniczna[edytuj | edytuj kod]
Hipoteza higieniczna próbuje wyjaśnić wzrost liczby zachorowań na astmę na świecie jako bezpośredni i niezamierzony rezultat mniejszego narażenia na działanie niepowodujących infekcji bakterii i wirusów w dzieciństwie[42][43]. Proponowane wyjaśnienie zakłada, że rzadszy kontakt z bakteriami i wirusami jest po części wynikiem większej czystości i mniejszego rozmiaru rodziny we współczesnych społeczeństwach[44]. Dowodem na poparcie hipotezy higienicznej jest m.in. mniejsza liczba przypadków astmy na farmach i w domach, w których trzyma się zwierzęta[44].
Z rozwojem astmy wiąże się stosowanie antybiotyków na wczesnym etapie życia[45]. Z większym ryzykiem wystąpienia astmy (szacunkowo o 20–80%) wiąże się również poród przez cięcie cesarskie – w tym wypadku zwiększone ryzyko przypisuje się brakowi kolonizacji florą bakteryjną, którą noworodek zyskałby przechodząc przez kanał rodny[46][47]. Istnieje związek pomiędzy astmą a standardem życia[48].
Czynnik genetyczny[edytuj | edytuj kod]
| Poziomy endotoksyn | Genotyp CC | Genotyp TT |
|---|---|---|
| znaczne narażenie | niskie ryzyko | wysokie ryzyko |
| niewielkie narażenie | wysokie ryzyko | niskie ryzyko |
Występowanie astmy w rodzinie jest czynnikiem ryzyka, a w grę wchodzi w tym wypadku wiele różnych genów[50]. Jeżeli jedno z bliźniąt jednojajowych cierpi na astmę, prawdopodobieństwo wystąpienia choroby u drugiego z nich wynosi 25%[50]. Do końca 2005 r. skojarzono z astmą 25 genów w sześciu lub więcej odrębnych populacjach, w tym m.in. GSTM1, IL10, CTLA-4, SPINK5, LTC4S, IL4R i ADAM33[51]. Wiele z tych genów związanych jest z układem odpornościowym lub z modulowaniem nasilenia zapalenia. Nawet w przypadku tej listy genów popartej badaniami o wysokim stopniu powtarzalności rezultaty nie były jednolite u wszystkich poddanych testom populacji[51]. W 2006 r. z astmą skojarzono ponad 100 genów w badaniu jednej tylko asocjacji genetycznej[51]; cały czas odkrywane są nowe geny[52].
Niektóre warianty genetyczne mogą powodować astmę tylko w połączeniu z określonym czynnikiem środowiskowym[3]. Przykładem jest specyficzny polimorfizm pojedynczego nukleotydu w regionie kodującym CD14 i kontakt z endotoksynami bakteryjnymi. Źródłem endotoksyn może być kilka czynników środowiskowych, w tym dym tytoniowy, psy i farmy. Ryzyko zachorowania na astmę jest więc determinowane zarówno przez genotyp danej osoby, jak i stopień narażenia na działanie endotoksyn[49].
Choroby[edytuj | edytuj kod]
Atopowe zapalenie skóry, katar sienny i astmę łączy atopia[53]. Najsilniejszym czynnikiem ryzyka wystąpienia astmy jest choroba atopowa w wywiadzie[41]; astma znacznie częściej rozwija się u osób, które mają atopowe zapalenie skóry lub katar sienny[54]. Astma kojarzona jest również z zespołem Churga–Straussa, chorobami autoimmunologicznymi i układowymi zapaleniami naczyń. Objawy astmy mogą też występować u osób z pokrzywką[53].
Istnieje związek pomiędzy otyłością a ryzykiem wystąpienia astmy. W ostatnich latach wzrosła liczba osób dotkniętych obydwoma tymi przypadłościami[55][56]. W grę wchodzić może tu kilka czynników, w tym słabsza wydolność oddechowa spowodowana przez nagromadzenie tkanki tłuszczowej i fakt, że wykazuje ona aktywność prozapalną[57].
Leki beta-adrenolityczne (np. propranolol) mogą spowodować astmę u podatnych na jej rozwój osób[58]. Stosowanie kardioselektywnych beta-blokerów wydaje się jednak bezpieczne w wypadkach łagodnej lub umiarkowanej postaci choroby[59]. Inne leki, które mogą powodować problemy, to kwas acetylosalicylowy, inne niesteroidowe leki przeciwzapalne i inhibitory konwertazy angiotensyny[60].
Astma aspirynowa[edytuj | edytuj kod]
Szczególnym rodzajem astmy jest astma aspirynowa. Zgodnie z teorią cyklooksygenazową Szczeklika po przyjęciu kwasu acetylosalicylowego (inhibitora cyklooksygenazy) dochodzi u osób predysponowanych do nadmiernej produkcji leukotrienów cysteinylowych, silnie kurczących oskrzela[61].
Zaostrzenie[edytuj | edytuj kod]

U niektórych osób astma przebiega stabilnie przez okres tygodni lub miesięcy, a następnie gwałtownie stan chorego ulega zaostrzeniu. Różne osoby reagują w sposób zróżnicowany na różne czynniki[62], u większości osób dochodzi do zaostrzenia stanu z różnych powodów[62].
Czynniki domowe wpływające na zaostrzenie astmy to m.in. kurz, łupież zwierzęcy (zwłaszcza w przypadku kociej i psiej sierści), alergeny związane z karaluchami oraz pleśń[62]. Perfumy są częstą przyczyną ostrych ataków u kobiet i dzieci. Zarówno wirusowe, jak i bakteryjne zakażenia górnych dróg oddechowych mogą być przyczyną zaostrzenia się choroby[62]. Stres może prowadzić do pogorszenia się objawów – uważa się, że wpływa na działanie układu immunologicznego i w związku z tym zaostrza reakcję na zakażenie dróg oddechowych na alergeny i czynniki podrażniające[32][63].
Patofizjologia[edytuj | edytuj kod]

Astma jest rezultatem przewlekłego zapalenia dróg oddechowych, którego efektem jest zwiększona kurczliwość mięśni gładkich dróg oddechowych[16]. Wraz z innymi czynnikami prowadzi to do zwężenia dróg oddechowych, którego objawem jest świszczący oddech[16]. Zwężenie zazwyczaj mija niezależnie od tego, czy jest leczone, czy też nie[16]. Czasami może dochodzić do histologicznej przebudowy tkanek dróg oddechowych[16]. Najczęściej spotykane zmiany dróg oddechowych obejmują zwiększenie ilości eozynofili oraz pogrubienie blaszki siateczkowatej[15]. Po pewnym czasie mięśnie gładkie dróg oddechowych mogą zwiększyć swój rozmiar; może się także zwiększyć liczba gruczołów śluzowych[15]. Inne rodzaje uczestniczących w tym procesie komórek to limfocyty T, makrofagi oraz neutrofile[15]. Może również dochodzić do zaangażowania innych części układu immunologicznego, włączając w to m.in.: cytokiny, chemokiny, histaminę oraz leukotrieny[15].
Diagnostyka[edytuj | edytuj kod]
Obecnie nie ma jednego badania pozwalającego rozpoznać astmę, a diagnoza opiera się na ocenie objawów i reakcji na terapię[4][15]. Diagnoza astmy powinna być brana pod uwagę, jeżeli w przeszłości stwierdzono: powracający świszczący oddech, kaszel lub problemy z oddychaniem, a objawy ujawniają się lub pogarszają na skutek ćwiczeń fizycznych, zakażeń wirusowych, alergenów oraz zanieczyszczenia powietrza[64]. Spirometria służy wówczas do potwierdzenia diagnozy[64]. U dzieci poniżej szóstego roku życia postawienie diagnozy jest trudniejsze, ponieważ są one zbyt młode, by wykonać u nich spirometrię, której wykonanie wymaga pewnej współpracy z badanym[65].
Spirometria[edytuj | edytuj kod]
Spirometria jest zalecana w celu potwierdzenia rozpoznania oraz jako środek kontrolny[66][67]. Jest to najskuteczniejsze badanie pozwalające zdiagnozować astmę[15]. Diagnozę astmy potwierdza odwracalność obturacji oskrzeli, za którą uznawano wcześniej poprawę FEV1 o ponad 12% po podaniu leku rozszerzającego oskrzela np. salbutamolu[15], a wedle nowszych poglądów poprawę FEV1 lub FVC o przynajmniej 12% i 200 ml[68]. Jednak może być ona prawidłowa u osób cierpiących na łagodną astmę, która w danej chwili nie zaostrza się[15]. Badanie zdolności dyfuzji gazów w płucach może wedle niektórych źródeł pomóc w odróżnieniu astmy od przewlekłej obturacyjnej choroby płuc[15], jednakże znacznie większą rolę odgrywa wiek chorego w momencie pojawienia się objawów, ich charakter, wpółistnienie alergii czy palenie tytoniu[69]. Zaleca się przeprowadzanie spirometrii raz do roku lub co dwa lata w celu sprawdzenia, jak dobrze kontrolowana jest astma u danego pacjenta[70].
Inne[edytuj | edytuj kod]
Próba prowokacyjna służy ocenie reaktywności drogi oddechowej. Odbywa się zawsze po przeprowadzeniu spirometrii podstawowej, po czym podaje się wziewnie substancję wywołującą reakcję skurczową oskrzeli (histamina, metacholina). W kolejnych spirometriach ocenia się wynik FEV1 po zadziałaniu podanych substancji[68]. Negatywny wynik pozwala stwierdzić, że osoba nie jest chora na astmę, jednak pozytywny wynik niekoniecznie oznacza chorobę[15].
Rolę pomocniczą odgrywa pomiar szczytowego przepływu oddechowego (PEF). Poprzednio za astmą przemawiała różnica ≥20% w zakresie PEF w ciągu przynajmniej trzech dni na tydzień w okresie dwóch tygodni, poprawa o ≥20% szczytowego przepływu oddechowego po leczeniu przy użyciu salbutamolu, wdychania kortykosteroidów lub stosowania prednizonu lub spadek przepływu oddechowego ≥20% po wystawieniu na czynnik wywołujący[71]. Badanie szczytowego przepływu oddechowego daje różne wyniki w odróżnieniu od spirometrii, w związku z czym nie zalecano go jako rutynowego badania diagnostycznego. Może być jednak przydatne w zakresie codziennej kontroli u osób z umiarkowaną lub ostrą chorobą oraz w celu oceny skuteczności nowych leków, jak również w ramach planowania terapii u osób, u których dochodzi do zaostrzenia[72]. Wedle dokumentu GINA z 2014 wśród kryteriów astmy znajduje się średnia dobowa zmienność PEF powyżej 10% u dorosłych, a 13% u dzieci w czasie 2 tygodni, znacząca poprawa funkcji płuc po 4 tygodniach leczenia rozpoznawana oprócz FEV1 ponad dwudziestoprocentowym wzrostem PEF, wzrost PEG o ponad 15% w próbie wysiłkowej oraz zmienność PEF poiędzy wizytami o ponad 15% u dzieci. To ostatnie kryterium jest jednak mniej wiarygodne[73].
Klasyfikacja[edytuj | edytuj kod]
| Ostrość | Częstość występowania objawu | Objawy nocne | %FEV1 z przewidywanej | Zmienność FEV1 | Zastosowanie SABA |
|---|---|---|---|---|---|
| astma sporadyczna | ≤2/tydzień | ≤2/miesiąc | ≥80% | <20% | ≤2 dni/tydzień |
| astma przewlekła lekka | >2/tydzień | 3–4/miesiąc | ≥80% | 20–30% | >2 dni/tydzień |
| astma przewlekła umiarkowana | codziennie | >1/tydzień | 60–80% | >30% | codzienne |
| astma przewlekła ciężka | cały czas | częste (7×/tydzień) | <60% | >30% | ≥2 razy/dzień |
Astma jest klinicznie klasyfikowana w zależności od częstotliwości występowania objawów, natężonej objętości wydechowej pierwszosekundowej (FEV1) oraz szczytowego przepływu wydechowego[5]. Astma może być również sklasyfikowana jako atopowa (zewnątrzpochodna) lub nieatopowa (wewnątrzpochodna), w zależności od tego, czy zaostrzenie następuje w wyniku działania alergenów (atopowa), czy też nie (nieatopowa)[6]. Opracowanie sposobu identyfikowania rodzajów astmy, który będzie dopasowany do różnych rodzajów leczenia, jest obecnie najważniejszym zagadnieniem w zakresie badań nad astmą[74].
Choć astma jest przewlekłą chorobą przebiegającą z obturacją, nie uznaje się jej za element przewlekłej obturacyjnej choroby płuc (POChP), ponieważ pojęcie to odnosi się do odrębnej jednostki chorobowej, cechującej się nieodwracalnym przebiegiem, rozstrzeniami oskrzeli, przewlekłym ich zapaleniem oraz rozedmą płuc[75]. W odróżnieniu od wspomnianej choroby obturacja dróg oddechowych w przypadku astmy jest zazwyczaj odwracalna; jednak w przypadku niepodjęcia leczenia przewlekłe zapalenie wynikające z astmy może prowadzić do nieodwracalnego zwężenia dróg oddechowych wynikającego ze zmian w ich budowie[76]. W odróżnieniu od rozedmy płuc astma wpływa na oskrzela, a nie na pęcherzyki płucne[77].
Klasyfikacja ze względu na stopień kontroli[edytuj | edytuj kod]
Aby ułatwić klasyfikację pacjentów już leczonych i skutecznie monitorować przebieg choroby, stosuje się klasyfikację ze względu na stopień kontroli astmy. GINA proponuje następujące kryteria, które ocenia się na przestrzeni 4 tygodni[78].
| Kryterium | Astma dobrze kontrolowana
(muszą być spełnione wszystkie kryteria) |
Astma częściowo kontrolowana
(spełnione 1 lub 2 kryteria) |
Astma niekontrolowana |
|---|---|---|---|
| objawy dzienne | nie częściej niż 2 razy w tygodniu | częściej niż 2 razy w tygodniu | ≥3 kryteria astmy częściowo kontrolowanej |
| ograniczenie aktywności życiowej | nie | tak | |
| objawy nocne, przebudzenia | nie | tak | |
| potrzeba leczenia doraźnego | nie częściej niż 2 razy w tygodniu | częściej niż 2 razy w tygodniu |
Wspomniana w kryteriach potrzeba leczenia doraźnego nie obejmuje profilaktycznej podaży leków przed wysiłkiem fizycznym[78].
Wcześniejsza klasyfikacja, wprowadzona przez GINA w 2006, obejmowała również czynność płuc określaną za pomocą PEF lub FEV1 (w astmie kontrolowanej prawidłowa, w częściowo kontrolowanej <80% wartości maksymalnej u chorego lub wartości należnej) i obecność zaostrzeń (odpowiednio nie występujących wcale bądź występują częściej niż raz w roku)[79].
Oprócz tego GINA wymienia również czynniki ryzyka zaostrzeń astmy i utrwalenia obturacji oskrzeli dla populacji po 6 roku życia. Czynniki ryzyka zaostrzeń dzieli na modyfikowalne i inne. Te pierwsze obejmują niekontrolowane objawy, nadmierne użycie SABA (powyżej 200 dawek miesięcznie), nieprzestrzeganie lub niewłaściwe przestrzeganie zaleceń przez pacjenta, małą wartość FEV1, czynniki społeczno-ekonomiczne, psychologiczne, narażenie na dym tytoniowy bądź alergeny, eozynofilię, ciążę, choroby współistniejące. Czynniki niemodyfikowalne to natomiast przebycie intubacji oraz ciężkie zaostrzenie w ciągu ostatniego roku. Z kolei czynniki ryzyka utrwalenia obturacji obejmują nieprzyjmowanie wziewnych GKS, narażenie na dym tytoniowy i inne substancje szkodliwe, eozynofilię, małą wyjściową wartość FEV1 oraz przewlekłą nadprodukcję wydzieliny w drogach oddechowych[78].
Zaostrzenie astmy[edytuj | edytuj kod]
| bliskie zgonu | wysokie ciśnienie PaCO2 lub konieczna wentylacja mechaniczna | |
|---|---|---|
| powodujące zagrożenie życia (którykolwiek z wyszczególnionych) | ||
| Objawy kliniczne | Pomiar | |
| ilościowe zaburzenia świadomości | szczytowy przepływ wydechowy < 33% | |
| wyczerpanie | saturacja tlenem krwi tętniczej < 92% | |
| arytmia | PaO2 < 8 kPa | |
| niskie ciśnienie krwi | „normalny” poziom PaCO2 | |
| sinica | ||
| „ciche płuca” | ||
| słaby wysiłek oddechowy | ||
| ciężkie ostre (którykolwiek) | ||
| przepływ szczytowy 33–50% | ||
| częstość oddechów ≥ 25 oddechów na minutę | ||
| tętno ≥ 110 uderzeń na minutę | ||
| niemożność wypowiedzenia zdania na jednym oddechu | ||
| umiarkowane | pogorszenie objawów | |
| przepływ szczytowy najlepszy lub przewidywany 50–80% | ||
| brak cech ciężkiej ostrej astmy | ||
W przebiegu astmy występują zaostrzenia. Standardowe objawy to: duszność, świszczący oddech oraz ucisk w klatce piersiowej[15]. Choć są to podstawowe objawy astmy[81], u niektórych osób występuje przede wszystkim kaszel, a w poważnych przypadkach przepływ powietrza może być znacznie utrudniony, w wyniku czego świsty mogą nie być słyszalne[80].
Objawy wskazujące na atak astmy obejmują zwiększoną pracę pomocniczych mięśni oddechowych (mięśnia mostkowo-obojczykowo-sutkowego oraz mięśni pochyłych szyi); możliwe jest wystąpienie tętna dziwacznego (tętna, które jest słabsze w czasie wdechu i silniejsze w czasie wydechu) oraz nadmiernego rozdęcia klatki piersiowej[82]. Na skórze i paznokciach może być widoczna sinica, powstająca w wyniku niedotlenienia[83].
W przypadku łagodnego zaostrzenia szczytowy przepływ wydechowy (PEF) wynosi ≥200 l/min lub ≥50% przewidywanego najlepszego rezultatu[84]. Przy umiarkowanym zaostrzeniu wartość ta powinna mieścić się pomiędzy 80 i 200 l/min lub wynosić 25% i 50% przewidywanego najlepszego rezultatu, podczas gdy przy ciężkim zaostrzeniu wynosi ≤ 80 l/min lub ≤25% przewidywanego najlepszego rezultatu[84].
Stan astmatyczny to zaostrzenie astmy, które nie reaguje na standardowe sposoby leczenia, czyli leki rozszerzające oskrzela i kortykosteroidy[85]. Połowa przypadków wynika z narażenia na inne czynniki, między innymi alergeny, zanieczyszczenie powietrza, niewystarczające lub nieodpowiednie stosowanie leków[85].
Astma chwiejna to rodzaj astmy, w którym dochodzi do ponawiających się ostrych ataków[80]. Astma chwiejna typu 1 to choroba o znacznych różnicach w zakresie przepływu szczytowego mimo stosowania leków. Astma chwiejna typu 2 to astma dobrze kontrolowana, w czasie której dochodzi do poważnych zaostrzeń[80].
Astma wywołana wysiłkiem fizycznym[edytuj | edytuj kod]
Wysiłek fizyczny może wywołać skurcz oskrzeli zarówno u astmatyków, jak i osób zdrowych[86]. Występuje u większości astmatyków i do 20% osób zdrowych[86]. Jest diagnozowana w przypadku 3% sportowców uprawiających bobsleje, 50% kolarzy i 60% sportowców uprawiających biegi narciarskie[86]. Może wystąpić w każdych warunkach pogodowych, jednak częściej pojawia się, kiedy jest sucho lub zimno[87]. Stosowanie beta-mimetyków wziewnych przez osoby zdrowe nie wpływa na poprawę ich osiągnięć w sporcie[88], jednak dawki doustne mogą zwiększyć wytrzymałość i siłę[89][90].
Warunki zawodowe[edytuj | edytuj kod]
Astma wywołana (lub pogorszona) ekspozycją na czynniki w miejscu pracy jest częstą chorobą zawodową[91], jednak nie zgłasza się wielu takich przypadków lub nie są one rozpoznawane jako takie[92][93]. Szacuje się, że 5–25% przypadków astmy u dorosłych ma związek z pracą. Istnieje kilkaset różnych czynników, z których najczęstsze to: izocyjaniany, pył z ziaren i drewna, kalafonia, topnik lutowniczy, lateks, zwierzęta i aldehydy. Największe ryzyko występuje wśród osób, które zajmują się malowaniem natryskowym, piekarzy i osób zajmujących się przetwórstwem żywności, pielęgniarek, pracowników przemysłu chemicznego, osób pracujących ze zwierzętami, spawaczy, fryzjerów i cieśli[91].
Rozpoznanie różnicowe[edytuj | edytuj kod]
Wiele innych stanów może wywoływać symptomy podobne do objawów astmy. U dzieci należy wziąć pod uwagę inne choroby górnych dróg oddechowych, np. alergiczny nieżyt nosa i zapalenie zatok, a także inne przyczyny niedrożności dróg oddechowych, w tym: aspirację ciała obcego, zwężenie tchawicy lub laryngotracheomalację, pierścienie naczyniowe, powiększone węzły chłonne czy guzy szyi. U dorosłych należy wziąć pod uwagę POChP, zastoinową niewydolność serca, guzy w drogach oddechowych, a także kaszel wywołany zażywaniem inhibitorów ACE. U obu grup dysfunkcja strun głosowych może mieć podobne objawy[94].
Przewlekła obturacyjna choroba płuc może współistnieć z astmą i może wystąpić jako powikłanie astmy przewlekłej. U znacznej części osób po 65 roku życia z chorobą dróg oddechowych z obturacją rozwinie się astma i przewlekła obturacyjna choroba płuc. W takiej sytuacji można różnicować POChP dzięki zwiększonej ilości neutrofilów w drogach oddechowych, nieprawidłowo pogrubionej ścianie i zwiększonej masie mięśni gładkich w oskrzelach. Jednak nie bada się tego, ponieważ zasady postępowania z chorym w przypadku POChP i astmy jest podobne, tj. stosowanie kortykosteroidów, długo działających beta-agonistów i zaprzestanie palenia[95]. Objawy tej choroby są bardzo podobne do objawów astmy, poza tym POChP także koreluje z większą ekspozycją na dym tytoniowy, a także starszym wiekiem, mniejszą odwracalnością objawów po podaniu leku rozszerzającego oskrzela i niskim prawdopodobieństwem atopii w wywiadzie rodzinnym[96][97].
Profilaktyka[edytuj | edytuj kod]
Nie ma mocnych dowodów na skuteczność środków zapobiegających rozwojowi astmy[98]. Niektóre z nich mogą ograniczyć rozwój astmy; należą do nich: ograniczenie narażenia na dym papierosowy zarówno w okresie ciąży, jak i po porodzie, w okresie karmienia piersią, przebywanie w świetlicy jako dziecko czy wychowywanie się w wielodzietnej rodzinie, ale nie można tu sformułować żadnych wskazań ze względu na brak niezbitych dowodów[98]. Wczesny kontakt ze zwierzęciem domowym może okazać się w tym przypadku pożyteczny[99], jednak w innych wypadkach kontakt ze zwierzęciem domowym może nie przynieść żadnego efektu[100]. Nie zaleca się trzymania zwierzęcia w domu, jeśli dana osoba ma na nie alergię[101]. Nie zaleca się również ograniczeń dietetycznych w czasie ciąży czy karmienia piersią, ponieważ nie wykazano ich skuteczności[101]. Skuteczne może być ograniczenie lub wyeliminowanie z miejsca pracy substancji szkodliwych dla zdrowia ludzi[91]. Nie jest jasne, czy doroczne szczepienia przeciwko grypie wpływają na ryzyko zaostrzenia[102]. Immunizację rekomenduje jednak WHO[103].
Leczenie[edytuj | edytuj kod]
Co prawda astmy nie można wyleczyć, ale zazwyczaj można złagodzić jej objawy[104]. Należy stworzyć określony i zindywidualizowany plan w celu aktywnej kontroli i radzenia sobie z symptomami. Plan ten powinien obejmować ograniczenie kontaktu z alergenami, badania oceny nasilenia objawów i zażywanie lekarstw. Plan leczenia należy spisać wraz z zaleceniami modyfikacji leczenia przy zmieniających się objawach chorobowych[105].
Najskuteczniejsze leczenie astmy polega na identyfikacji czynników, które ją wywołują, np. dymu papierosowego, zwierząt domowych czy aspiryny, i eliminowaniu kontaktu z nimi. Zaleca się stosowanie leków, jeśli nie jest odpowiednio ograniczony kontakt z czynnikami wywołującymi. Leki dobiera się na podstawie m.in. ciężkości przebiegu choroby i częstości występowania objawów. Określone leki przeciwko astmie zasadniczo dzieli się na kategorie szybko działających i długo działających[106][107].
Leki rozszerzające oskrzela zalecane są w celu doraźnego leczenia objawowego. U osób ze sporadycznymi atakami nie są potrzebne inne leki. W astmie przewlekłej łagodnej (ponad dwa ataki tygodniowo) zaleca się stosowanie małych dawek kortykosteroidu wziewnego lub doustnych leków przeciwleukotrienowych bądź stabilizatorów komórek tucznych[108]. U osób mających codzienne ataki stosuje się wyższe dawki kortykosteroidów wziewnych. W astmie umiarkowanej lub ciężkiej dodatkowo stosowane bywają także kortykosteroidy doustne[109].
W przypadku każdego pacjenta należy opracować indywidualny plan leczenia, obejmujący zarówno leczenie przewlekłe, jak i postępowanie w razie zaostrzenia[110].
Zaostrzenie[edytuj | edytuj kod]
Postępowanie w zaostrzeniu astmy zależy od jego ciężkości. Zazwyczaj podaje się szybko działający β2-mimetyk wziewny, po czym ocenia efekt jego zastosowania. Jeżeli PEF wynosi poniżej 80% (niepełny efekt leczenia), dołącza się glikokortykosteroid doustny, ewentualnie bromek ipratropium. Przy słabym efekcie leczenia, a więc przy PEF < 60%, dołącza się również tlenoterapię. Jeśli zaostrzenie klasyfikuje się jako zagrażające życiu, wszystkie wymienione leki stosuje się od razu, nie czekając na poprawę wywołaną β2-mimetykiem. W takim przypadku, podobnie jak przy słabym efekcie leczenia β2-mimetykiem, zamiast GKS doustnych można podać je dożylnie[8].
Raport GINA 2014 różnicuje też zalecane postępowanie w zależności od tego, gdzie nastąpiło zaostrzenie[78].
W przypadku zaostrzenia poza szpitalem postępowanie rozpoczyna ocena ciężkości zaostrzenia. Jeśli jest ono lekkie bądź umiarkowane, podaje się SABA (od 4 do 10 dawek, można powtarzać co 20 min przez 1 h), GKS 1 mg/kg masy ciała p.o. (ale nie więcej, niż 50 mg), tlen (utrzymując saturację krwi tętniczej między 93 a 95%). Jeśli stan pacjenta się pogarsza lub od początku zdiagnozowano zaostrzenie ciężkie lub zagrażające życie, konieczna jest pilna hospitalizacja. Podawane wtedy nie różnią się od wymienionych powyżej, choć GKS można podać także dożylnie. W zaostrzeniu łagodnym lub umiarkowanym stan chorego po zastosowanym leczeniu ocenia się po godzinie lub nawet wcześniej. Zmniejszenie nasilenia objawów, saturacja tlenem krwi tętniczej ponad 94%, poprawa PEF lub PEF powyżej 60–80% wartości należnej lub maksymalnej, a także odpowiednie warunki domowe kwalifikują pacjenta wedle GINA do leczenia domowego, z zaleceniami dalszego stosowania leków doraźnych, wprowadzenia lub zwiększenia dawki leków kontrolujących astmę oraz kontynuacji terapii doustnej GKS przez 5 dni do tygodnia. Należy też skontrolować technikę przyjmowania przez chorego leków wziewnych, co należy powtórzyć na wizycie kontrolnej, na której ocenia się też wyedukowanie pacjenta i podejmuje decyzje odnośnie do czasu trwania terapii wprowadzonymi w czasie zaostrzenia dawkami leków kontrolujących chorobę[78].
Inaczej postępuje się, jeśli zaostrzenie zdarzy się podczas pobytu pacjenta w szpitalu. Wpierw poszukuje się tam objawów, których obecność grozi zatrzymaniem oddechu, jak cicha klatka piersiowa, senność, splątanie. Ich obecność wymaga obecności specjalisty intensywnej terapii, podaży SABA, tlenu i przygotowania chorego do intubacji. Dopiero po ich wykluczeniu ocenia się ciężkość zaostrzenia. Jeśli ocenia się je jako łagodne lub umiarkowane, podaje się leki jak w zaostrzeniu pozaszpitalnym, można ewentualnie dołączyć bromek ipratropium. W zaostrzeniu ciężkim poza SABA, ipratropium, tlenem, GKS doustnie lub dożylnie rozważa się dożylne podanie siarczanu magnezu, jak też dużych dawek GKS wziewnych. Należy często powtarzać kliniczną ocenę pacjenta, by w razie potrzeby przenieść go na oddział inetensywnej terapii. Czynność płuc ocenia się godzinę po rozpoczęciu leczenia. Jeśli potwierdza się, że zaostrzenie nie było ciężkie, chory może opuścić szpital[78].
Zmiana stylu życia[edytuj | edytuj kod]
Kluczową kwestią w uzyskaniu lepszej kontroli i zapobieżenia atakom jest unikanie czynników wywoławczych. Najczęstsze czynniki wywoławcze to: alergeny, dym (tytoniowy i inne), zanieczyszczenie powietrza, nieselektywne leki beta-adrenolityczne oraz żywność zawierająca siarczany[111][112]. Palenie papierosów i bierne palenie tytoniu mogą zmniejszyć skuteczność działania leków (np. kortykosteroidów)[113]. Środki stosowane w zwalczaniu roztoczy, w tym filtrowanie powietrza, substancje chemiczne zabijające roztocza, odkurzanie pokrycia materaca i inne metody, nie miały wpływu na objawy astmy[40].
Farmakoterapia[edytuj | edytuj kod]
Leki stosowane w leczeniu astmy dzieli się na dwie ogólne grupy: leki przynoszące szybką ulgę stosowane w leczeniu ostrych objawów i leki stosowane w długotrwałej kontroli w celu zapobieżenia dalszemu rozwojowi choroby[106].
- Szybko działające

- Krótko działające beta2-mimetyki (SABA), na przykład salbutamol, to pierwsza grupa leków stosowanych w leczeniu objawów astmy[109].
- Cholinolityki (np. bromek ipratropiowy) dają dodatkowe korzyści, kiedy stosowane są łącznie z SABA u osób z objawami o przebiegu umiarkowanym i ciężkim[109]. Cholinolityki mogą być także stosowane, jeżeli pacjent nie toleruje SABA[75].
- Starsze, mniej selektywne leki będące agonistami receptorów adrenergicznych, jak adrenalina wziewna, mają podobną skuteczność do SABA[114]. Jednak nie są zalecane ze względu na obawy związane z nadmierną stymulacją serca[115]. Obecnie stosowania adrenaliny wziewnej nie wymienia się już wśród zalecanych farmaceutyków[116].
- Długotrwała kontrola

- W przypadku potrzeby długotrwałej kontroli najbardziej skuteczną formą leczenia jest stosowanie kortykosteroidów[106]. Zazwyczaj stosuje się leki wziewne poza przypadkami, kiedy choroba ma postać ciężką, o przewlekłym przebiegu, w czasie której mogą być potrzebne kortykosteroidy doustne[106]. Zaleca się zazwyczaj stosowanie preparatów wziewnych raz lub dwa razy dziennie, w zależności od nasilenia objawów[117].
- Długo działające agonisty adrenergiczne beta (LABA), jak salmeterol i formoterol, mogą poprawić kontrolę astmy, przynajmniej u osób dorosłych, kiedy są podawane w połączeniu z kortykosteroidami wziewnymi[118]. U dzieci ten efekt jest niepewny[118][119]. Kiedy stosuje się je bez steroidów, zwiększa się ryzyko ostrych działań niepożądanych[120]. Ryzyko może nieco wzrosnąć nawet przy stosowaniu ich wraz z kortykosteroidami[121][122].
- Można stosować leki przeciwleukotrienowe (np. montelukast i zafirlukast) oprócz kortykosteroidów wziewnych, zazwyczaj łącznie z LABA[106]. Nie ma odpowiednich wskazań do stosowania ich w przypadkach nagłego zaostrzenia[123][124]. U dzieci poniżej piątego roku życia preferuje się je jako dodatkową terapię po podaniu kortykosteroidów wziewnych[125].
- Stabilizatory komórek tucznych (np. kromoglikan dwusodowy) to inny lek alternatywny, który nie jest standardowo stosowany[106].
- Przeciwciało monoklonalne o swoistości anty-IgE (omalizumab) – wiąże IgE osocza, uniemożliwiając im oddziaływanie z mastocytami. Stosuje się w niekontrolowanej astmie alergicznej, pozwala zmniejszyć dawkę GKS, poprawia też kontrolę astmy i zmniejsza częstość zaostrzeń astmy[126].
- w ciężkiej astmie, niekontrolowanej na stopniu leczenia 4 i z występującą eozynofilią można zastosować przeciwciała monoklonalne przeciwko interleukinie 5 (IL-5):
- reslizumab 3 mg/kg dożylnie, raz na 4 tygodnie
- mepolizumab 100 mg podskórnie, raz na 4 tygodnie[127]
- Sposób podania
Leki podawać można w formie inhalatorów wziewnych z dozownikiem (MDI) wraz z maską do inhalacji lub w formie inhalatora proszkowego. Maska do inhalacji to plastikowy pojemnik, który miesza lek z powietrzem i ułatwia przyjęcie pełnej dawki leku. Można również stosować nebulizator. Nebulizatory i maski do inhalacji są równie skuteczne u osób z objawami umiarkowanymi i łagodnymi, jednak nie można określić, czy jest jakaś różnica u osób z ciężką postacią[128].
- Działania niepożądane
Długotrwałe przyjmowanie kortykosteroidów wziewnych w typowych dawkach niesie ze sobą niewielkie ryzyko wystąpienia działań niepożądanych[129]. Należy tutaj ryzyko wystąpienia zaćmy i łagodne zaburzenia wzrostu[129][130]. Skutki uboczne GKS wziewnych ograniczają się jednak zazwyczaj do działań miejscowych. Wymienia się wśród nich grzybicę jamy ustnej i gardła, chrypkę, a niekiedy również kaszel wynikający z podrażnienia. Zupełnie inaczej sprawa ta przedstawia się w przypadku GKS używanych ogólnoustrojowo. Doustnie przyjmowane sterydy powodować mogą nadciśnienie, cukrzycę, otyłość, rozstępy, wylewy krwawe, osteoporozę, zaćmę, rzadko jaskrę, zwiększają ryzyko zakażenia, osłabiają siłę mięśniową. Terapia doustna GKS powinna łączyć się z profilaktyką osteoporozy[131].
Stopnie leczenia[edytuj | edytuj kod]
Wyróżnia się 5 stopni leczenia astmy[132]:
- SABA doraźnie, kontrola czynników środowiskowych, edukacja
- jak w stopniu 1, ponadto GKS wziewny w małej dawce (alternatywnie lek przeciwleukotrienowy)
- jak w stopniu 1, ponadto GKS wziewny w małej dawce i LABA (alternatywnie: GKS wziewny w średniej lub dużej dawce; GKS wziewny w małej dawce i lek przeciwleukotrienowy; GKS wziewny w małej dawce i teofilina o przedłużonym uwalnianiu)
- jak w stopniu 1, ponadto GKS wziewny w średniej lub dużej dawce i LABA (alternatywnie: GKS wziewny w średniej dawce, LABA i lek przeciwleukotrienowy; GKS wziewny w średniej lub dużej dawce, LABA i teofilina o przedłużonym uwalnianiu; GKS wziewny w średniej lub dużej dawce i lek przeciwleukotrienowy)
- jak w stopniu 4, ponadto GKS p.o. w najmniejszej dawce i ewentualnie przeciwciało anty-IgE
| Stopień terapii | Terapia kontrolująca | Leki ratunkowe | Inne zalecane metody interwencji | |
|---|---|---|---|---|
| preferowana | inne opcje | |||
| 1 | bez terapii | niska dawka GKS wziewnie | SABA doraźnie | edukacja, samokontrola, indywidualny plan leczenia, interwencje niefarmakologiczne, terapia chorób współtowarzyszących, modyfikacja czynników ryzyka; przed intensyfikacją kontrola stosowania się do zaleceń i techniki inhalacji; redukcja terapii, jeśli dobra kontrola objawów przez 3 miesiące i niskie ryzyko zaostrzeń |
| 2 | niska dawka GKS wziewnie | antagonisty receptora leukotrienów lub niska dawka teofiliny | ||
| 3 | niska dawka GKS wziewnie + LABA | średnia lub wysoka dawka GKS wziewnie niska dawka GKS wziewnie + antagonisty receptora leukotrienów |
doraźnie SABA lub niska dawka GKS wziewnie + formoterol | |
| 4 | średnia lub wysoka dawka GKS wziewnie + LABA | średnia lub wysoka dawka GKS wziewnie + antagonisty receptora leukotrienów | ||
| 5 | dodatkowe leczenie poza terapią jak w stopniu 4, np. anty-IgE, konsultacja specjalistyczna | niska dawka GKS p.o. | ||
Istnieje również klasyfikacja astmy oparta o stopnie leczenia. Zgodnie z nią w astmie łagodnej wystarczy zastosowanie leczenia stopnia 1 lub 2. W astmie umiarkowanej konieczne jest zastosowanie leczenia stopnia 3. Astma ciężka wiąże się z koniecznością wprowadzenia leczenia 4 lub 5 stopnia[73].
Inne[edytuj | edytuj kod]
Jeśli zwykłe leki nie są skuteczne w leczeniu astmy, dostępne są inne opcje zarówno w sytuacji nagłego zagrożenia, jak i profilaktyki nawrotów astmy. W sytuacji nagłego zagrożenia postępowanie jest następujące:
- Podanie tlenu w celu złagodzenia hipoksji, jeśli saturacja tlenem krwi tętniczej spadnie poniżej 92%[134];
- Podanie siarczanu magnezu dożylnie skutkuje rozszerzeniem oskrzeli, kiedy stosowany jest oprócz innego leczenia w ciężkich zaostrzeniach ataków astmy[9][135];
- W ostrych przypadkach, jeśli nie ma reakcji na inne leki, można również rozważyć podanie helioxu, tj. mieszanki helu i tlenu[9];
- Nie ma dostępnych danych dotyczących salbutamolu podanego dożylnie, z tego też powodu stosuje się go jedynie w skrajnych przypadkach[134];
- Kiedyś metyloksantyny (np. teofilina) były powszechnie stosowane, ale nie przynoszą znacznej poprawy przy stosowaniu beta-agonistów wziewnych[134]. Stosowanie ich w nagłych zaostrzeniach choroby jest kwestią kontrowersyjną[136];
- Podanie dysocjantu psychodelicznego ketaminy jest teoretycznie pożyteczne w przypadku potrzebnej intubacji i mechanicznej wentylacji u tych osób, u których może dojść do zatrzymania akcji oddechowej. Jednak badania kliniczne tego nie potwierdzają[137].
Termoplastyka oskrzelowa może stanowić opcję dla osób z ciężką, przewlekłą astmą, niekontrolowaną kortykosteroidami wziewnymi i długo działającymi beta-agonistami LABA[138]. Metoda ta polega na przewodzeniu kontrolowanej energii cieplnej do ściany dróg oddechowych w czasie zabiegów bronchoskopii[138]. Co prawda może się zwiększyć częstość zaostrzeń choroby w pierwszych kilku miesiącach, ale okazuje się, że w kolejnych miesiącach częstość się zmniejsza[139]. Według wytycznych GINA z 2014 okazuje się ona korzystna tylko w przypadku ograniczonych grup chorych; pozostaje również trudno dostępna[133].
Medycyna niekonwencjonalna[edytuj | edytuj kod]
Wielu astmatyków i osób, które cierpią na inne choroby przewlekłe, stosuje leczenie niekonwencjonalne. Badania pokazują, że około 50% osób stosuje niektóre formy terapii niekonwencjonalnej[140][141]. Istnieje za mało danych na temat skuteczności większości tych terapii. Nie ma wystarczających dowodów na poparcie stosowania witaminy C[142]. Nie zaleca się stosowania akupunktury jako formy leczenia, ponieważ nie ma wystarczających dowodów na poparcie jej stosowania[143][144]. Nie ma dowodów wskazujących na zmniejszenie objawów astmy po zastosowaniu jonizatorów czy ich korzystny wpływ na wydolność płuc. Dotyczy to zarówno źródeł jonów dodatnich i ujemnych[145].
Nie ma odpowiedniej ilości danych na temat skuteczności leczenia astmy przy zastosowaniu „terapii manualnych”, w tym kręgarstwa, chiropraktyki, fizjoterapii i terapii oddechowej[146]. Metoda Dr Butejko stosowana do kontroli hiperwentylacji może skutkować ograniczeniem stosowania leków, jednak w ogóle nie wpływa na wydolność płuc[107]. Z tego też powodu eksperci uznali, że brakuje odpowiedniej liczby dowodów na poparcie stosowania tej metody[143]. Pomimo braku dowodów na skuteczność niektórzy pacjenci poddają się też homeopatii, indyjskiej medycynie ajurwedyjskiej, akupunkturze, szkodliwej wręcz dla astmatyków speleoterapii i aromaterapii[147].
Rokowania[edytuj | edytuj kod]
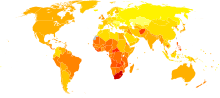
brak danych
<100
100–150
150–200
200–250
250–300
300–350
350–400
400–450
450–500
500–550
550–600
>600
Rokowania w astmie są na ogół dobre, w szczególności u dzieci z łagodną postacią choroby[149]. W ciągu ostatnich kilku dekad śmiertelność zmalała ze względu na lepsze rozpoznawanie i lepszą opiekę[150]. Astma powoduje umiarkowany lub znaczny stopień niepełnosprawności u 19,4 miliona ludzi na całym świecie począwszy od 2004 r. (z czego 16 milionów mieszka w krajach o niskim i średnim dochodzie)[151]. Jeśli astmę zdiagnozowano w dzieciństwie, to po dekadzie objawy choroby już nie występują w połowie przypadków[50]. Obserwuje się przebudowę dróg oddechowych, ale nie wiadomo, czy są to zmiany szkodliwe czy korzystne[152]. Wydaje się, że wczesne leczenie za pomocą kortykosteroidów zapobiega lub łagodzi obniżenie wydolności płuc[153].
Epidemiologia[edytuj | edytuj kod]

brak danych
<1%
1–2%
2–3%
3–4%
4–5%
5–6%
6–7%
7–8%
8–10%
10-12.5%
12.5–15%
>15%
Począwszy od 2011 r., astma dotyka 235–300 milionów ludzi na całym świecie[13][14] i jest przyczyną około 250 000 zgonów rocznie[16]. Wskaźniki różnią się w zależności od kraju i wynoszą między 1 a 18%[16]. Choroba częściej występuje w krajach rozwiniętych niż krajach rozwijających się[16]. Dlatego też wskaźniki są niższe w Azji, Europie Wschodniej i Afryce[15]. W krajach rozwiniętych częściej występuje u tych osób, które mają niekorzystną sytuację gospodarczą. Natomiast w krajach rozwijających się częściej występuje u osób zamożnych[16]. Nie wiadomo dokładnie, z czego wynikają takie różnice[16]. Ponad 80% zgonów spowodowanych astmą występuje w krajach o niskich lub średnich dochodach[154].
Astma występuje dwa razy częściej u chłopców niż u dziewczynek[16], jednak ciężka astma występuje tak samo często u dzieci obojga płci[155] Wśród dorosłych odsetek zachorowań na astmę jest wyższy u kobiet niż mężczyzn[16]. Choroba częściej występuje u młodych osób niż u ludzi w podeszłym wieku[15].
Wskaźniki globalne astmy znacznie wzrosły między latami 1960 a 2008[156][157], a od 1970 r. astma uznawana jest za ważny problem zdrowia publicznego[15]. Od połowy 1990 r. wskaźniki zachorowań na astmę utrzymują się na tym samym poziomie, jednak niedawno wzrosły głównie w krajach rozwijających się[158]. Astma dotyka około 7% populacji Stanów Zjednoczonych[120] i 5% osób w Wielkiej Brytanii[159] i Kanady; w Australii i Nowej Zelandii wskaźniki wynoszą około 14–15%[160].
Historia[edytuj | edytuj kod]
Astmę znano już w starożytnym Egipcie. Leczono ją pijąc mieszankę olejków eterycznych znaną jako kyphi[161]. Około 450 r. p.n.e. Hipokrates nadał tej chorobie nazwę. Współczesna nazwa astmy pochodzi właśnie od tego greckiego słowa oznaczającego „zadyszkę”[15]. W 200 r. p.n.e. uważano, że astma przynajmniej częściowo miała związek z emocjami[24].
W 1873 r. próbowano wyjaśnić patofizjologię choroby w jednej z pierwszych prac współczesnej medycyny, a w 1872 r. stwierdzono, że astmę można leczyć poprzez pocieranie klatki piersiowej mazidłem z chloroformem[162][163]. Leczenie w 1880 r. obejmowało dożylną podaż pilokarpiny[164]. W 1886 r. F.H. Bosworth postulował na temat związku między astmą a katarem siennym[165]. W 1905 r. po raz pierwszy w leczeniu astmy zaczęto stosować epinefrynę[166]. W latach 50. XX wieku w leczeniu choroby zaczęto podawać kortykosteroidy doustne, a w latach 60. XX wieku zaczęto szeroko stosować kortykosteroidy wziewne i selektywne krótkodziałające beta-mimetyki[167][168].
W latach 30. i 50. XX wieku uznano astmę za jedną z chorób psychosomatycznych „wielkiej siódemki”. Uważano, że jej przyczyną jest podłoże psychologiczne, a leczenie często opierało się na psychoanalizie i innych terapiach werbalnych polegających na rozmowie[169]. Ponieważ psychoanalitycy interpretowali świszczący oddech w dychawicy jako z trudem powstrzymywany płacz dziecka za matką, uznali za niezwykle ważne leczenie depresji u osób chorych na astmę[169].
Klasyfikacja ICD10[edytuj | edytuj kod]
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: J45 | Astma oskrzelowa |
| ICD-10: J45.0 | Astma oskrzelowa w głównej mierze z przyczyn alergicznych |
| ICD-10: J45.1 | Astma oskrzelowa niealergiczna |
| ICD-10: J45.8 | Astma oskrzelowa mieszana |
| ICD-10: J45.9 | Astma oskrzelowa, nieokreślona |
Przypisy[edytuj | edytuj kod]
- ↑ NHLBI Guideline 2007 ↓, s. 11–12.
- ↑ British Guideline 2009 ↓, s. 4.
- ↑ a b c Martinez FD. Genes, environments, development and asthma: a reappraisal. „Eur Respir J”. 29 (1), s. 179–184, 2007. DOI: 10.1183/09031936.00087906. PMID: 17197483. (ang.).
- ↑ a b Lemanske RF, Busse WW. Asthma: clinical expression and molecular mechanisms. „J. Allergy Clin. Immunol.”. 125 (2 Suppl 2), s. S95–102, February 2010. DOI: 10.1016/j.jaci.2009.10.047. PMID: 20176271. (ang.).
- ↑ a b c Yawn BP. Factors accounting for asthma variability: achieving optimal symptom control for individual patients. „Primary Care Respiratory Journal”. 17 (3), s. 138–147, September 2008. DOI: 10.3132/pcrj.2008.00004. PMID: 18264646. (ang.).
- ↑ a b Robbins and Cotran pathologic basis of disease. Wyd. 8th. Saunders, 2010, s. 688. ISBN 978-1-4160-3121-5. OCLC 643462931. (ang.).
- ↑ Stedman’s Medical Dictionary. Wyd. 28. Lippincott Williams and Wilkins, 2005. ISBN 0-7817-3390-1. (ang.).
- ↑ a b Gajewski 2013 ↓, s. 657.
- ↑ a b c NHLBI Guideline 2007 ↓, s. 373–375.
- ↑ NHLBI Guideline 2007 ↓, s. 169–172.
- ↑ GINA 2011 ↓, s. 71.
- ↑ GINA 2011 ↓, s. 33.
- ↑ a b World Health Organization Fact Sheet Fact sheet No 307: Asthma. 2011. [dostęp 2013-01-17]. (ang.).
- ↑ a b c GINA 2011 ↓, s. 3.
- ↑ a b c d e f g h i j k l m n o p q r John F. Murray: Murray and Nadel’s textbook of respiratory medicine. Wyd. 5th ed. Philadelphia, PA: Saunders/Elsevier, 2010, s. Chapter 38. ISBN 1-4160-4710-7. (ang.).
- ↑ a b c d e f g h i j k l m GINA 2011 ↓, s. 2–5.
- ↑ Piotr Gajewski, Filip Mejza & Ewa Niżankowska-Mogilnicka. Definicja i fenotypy astmy. „Medycyna Praktyczna”.
- ↑ editor-in-chief SK Jindal: Textbook of pulmonary and critical care medicine. New Delhi: Jaypee Brothers Medical Publishers, s. 242. ISBN 978-9350250730. (ang.).
- ↑ Ronald B. George: Chest medicine. Essentials of pulmonary and critical care medicine. Wyd. 5th ed. Philadelphia, PA: Lippincott Williams & Wilkins, 2005, s. 62. ISBN 978-0-7817-5273-2. (ang.).
- ↑ British Guideline 2009 ↓, s. 14.
- ↑ GINA 2011 ↓, s. 8–9.
- ↑ Boulet LP. Influence of comorbid conditions on asthma. „Eur Respir J”. 33 (4), s. 897–906, April 2009. DOI: 10.1183/09031936.00121308. PMID: 19336592. (ang.).
- ↑ LP Boulet, Boulay, MÈ. Asthma-related comorbidities. „Expert review of respiratory medicine”. 5 (3), s. 377–393, 2011-06. PMID: 21702660. (ang.).
- ↑ a b Andrew Harver, Harry Kotses editors: Asthma, health and society a public health perspective. New York: Springer, 2010, s. 315. ISBN 978-0-387-78285-0. (ang.).
- ↑ M Thomas, Bruton, A; Moffat, M; Cleland, J. Asthma and psychological dysfunction. „Primary care respiratory journal: journal of the General Practice Airways Group”. 20 (3), s. 250–256, 2011 Sep. PMID: 21674122. (ang.).
- ↑ RL Miller, Ho SM. Environmental epigenetics and asthma: current concepts and call for studies. „American Journal of Respiratory and Critical Care Medicine”. 177 (6), s. 567–573, March 2008. DOI: 10.1164/rccm.200710-1511PP. PMID: 18187692. (ang.).
- ↑ Choudhry S, Seibold MA, Borrell LN „et al.”. Dissecting complex diseases in complex populations: asthma in latino americans. „Proc Am Thorac Soc”. 4 (3), s. 226–233, 2007. DOI: 10.1513/pats.200701-029AW. PMID: 17607004. (ang.).
- ↑ RR Dietert. Maternal and childhood asthma: risk factors, interactions, and ramifications. „Reproductive toxicology (Elmsford, N.Y.)”. 32 (2), s. 198–204, 2011 Sep. PMID: 21575714. (ang.).
- ↑ FJ Kelly, Fussell, JC. Air pollution and airway disease. „Clinical and experimental allergy: journal of the British Society for Allergy and Clinical Immunology”. 41 (8), s. 1059–1071, 2011-08. PMID: 21623970. (ang.).
- ↑ GINA 2011 ↓, s. 6.
- ↑ GINA 2011 ↓, s. 61.
- ↑ a b Gold DR, Wright R. Population disparities in asthma. „Annu Rev Public Health”. 26, s. 89–113, 2005. DOI: 10.1146/annurev.publhealth.26.021304.144528. PMID: 15760282. (ang.).
- ↑ G McGwin, Lienert, J; Kennedy, JI. Formaldehyde exposure and asthma in children: a systematic review. „Environmental health perspectives”. 118 (3), s. 313–317, 2010 Mar. PMID: 20064771. (ang.).
- ↑ Jaakkola JJ, Knight TL. The role of exposure to phthalates from polyvinyl chloride products in the development of asthma and allergies: a systematic review and meta-analysis. „Environ Health Perspect”. 116 (7), s. 845–853, July 2008. DOI: 10.1289/ehp.10846. PMID: 18629304. (ang.).
- ↑ CG Bornehag, Nanberg, E. Phthalate exposure and asthma in children. „International journal of andrology”. 33 (2), s. 333–345, 2010 Apr. PMID: 20059582. (ang.).
- ↑ Liu AH. Something old, something new: indoor endotoxin, allergens and asthma. „Paediatr Respir Rev”. 5 (Suppl A), s. S65–71, 2004. DOI: 10.1016/S1526-0542(04)90013-9. PMID: 14980246. (ang.).
- ↑ SK Ahluwalia, Matsui, EC. The indoor environment and its effects on childhood asthma. „Current opinion in allergy and clinical immunology”. 11 (2), s. 137–143, 2011 Apr. PMID: 21301330. (ang.).
- ↑ SH Arshad. Does exposure to indoor allergens contribute to the development of asthma and allergy?. „Current allergy and asthma reports”. 10 (1), s. 49–55, 2010 Jan. PMID: 20425514. (ang.).
- ↑ A Custovic, Simpson, A. The role of inhalant allergens in allergic airways disease. „Journal of investigational allergology & clinical immunology: official organ of the International Association of Asthmology (INTERASMA) and Sociedad Latinoamericana de Alergia e Inmunologia”. 22 (6), s. 393–401; qiuz follow 401, 2012. PMID: 23101182. (ang.).
- ↑ a b PC Gøtzsche, HK Johansen. House dust mite control measures for asthma. „Cochrane Database Syst Rev”, s. CD001187, 2008. DOI: 10.1002/14651858.CD001187.pub3. PMID: 18425868. (ang.).
- ↑ a b NHLBI Guideline 2007 ↓, s. 11.
- ↑ CD Ramsey, Celedón JC. The hygiene hypothesis and asthma. „Current Opinion in Pulmonary Medicine”. 11 (1), s. 14–20, January 2005. DOI: 10.1097/01.mcp.0000145791.13714.ae. PMID: 15591883. (ang.).
- ↑ JD Bufford, Gern JE. The hygiene hypothesis revisited. „Immunology and Allergy Clinics of North America”. 25 (2), s. 247–262, 05 2005. DOI: 10.1016/j.iac.2005.03.005. PMID: 15878454. (ang.).
- ↑ a b C Brooks, Pearce, N; Douwes, J. The hygiene hypothesis in allergy and asthma: an update. „Current opinion in allergy and clinical immunology”. 13 (1), s. 70–77, 2013 Feb. PMID: 23103806. (ang.).
- ↑ W Murk, Risnes, KR, Bracken, MB. Prenatal or early-life exposure to antibiotics and risk of childhood asthma: a systematic review. „Pediatrics”. 127 (6), s. 1125–1138, 2011 Jun. DOI: 10.1542/peds.2010-2092. PMID: 21606151. (ang.).
- ↑ British Guideline 2009 ↓, s. 72.
- ↑ J Neu, Rushing, J. Cesarean versus vaginal delivery: long-term infant outcomes and the hygiene hypothesis. „Clinics in perinatology”. 38 (2), s. 321–331, 2011 Jun. PMID: 21645799. (ang.).
- ↑ LC Von Hertzen, Haahtela, T. Asthma and atopy -the price of affluence?. „Allergy”. 59 (2), s. 124–137, 2004 Feb. PMID: 14763924. (ang.).
- ↑ a b Martinez FD. CD14, endotoxin, and asthma risk: actions and interactions. „Proc Am Thorac Soc”. 4 (3), s. 221–225, 2007. DOI: 10.1513/pats.200702-035AW. PMID: 17607003. (ang.).
- ↑ a b c Graham Douglas, Kurtis S. Elward: Asthma. London: Manson Pub., 2010, s. 27–29. ISBN 978-1-84076-513-7. (ang.).
- ↑ a b c Ober C, Hoffjan S. Asthma genetics 2006: the long and winding road to gene discovery. „Genes Immun”. 7 (2), s. 95–100, 2006. DOI: 10.1038/sj.gene.6364284. PMID: 16395390. (ang.).
- ↑ E Halapi, Bjornsdottir, US. Overview on the current status of asthma genetics. „The clinical respiratory journal”. 3 (1), s. 2–7, 2009 Jan. PMID: 20298365. (ang.).
- ↑ a b Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L.: Dermatology: 2-Volume Set. St. Louis: Mosby, 2007. ISBN 1-4160-2999-0. (ang.).
- ↑ GINA 2011 ↓, s. 4.
- ↑ Beuther DA. Recent insight into obesity and asthma. „Curr Opin Pulm Med”. 16 (1), s. 64–70, 01 2010. DOI: 10.1097/MCP.0b013e3283338fa7. PMID: 19844182. (ang.).
- ↑ Holguin F, Fitzpatrick A. Obesity, asthma, and oxidative stress. „J. Appl. Physiol.”. 108 (3), s. 754–759, 03 2010. DOI: 10.1152/japplphysiol.00702.2009. PMID: 19926826. (ang.).
- ↑ Wood LG, Gibson PG. Dietary factors lead to innate immune activation in asthma. „Pharmacol. Ther.”. 123 (1), s. 37–53, July 2009. DOI: 10.1016/j.pharmthera.2009.03.015. PMID: 19375453. (ang.).
- ↑ O’Rourke ST. Antianginal actions of beta-adrenoceptor antagonists. „Am J Pharm Educ”. 71 (5), s. 95, October 2007. PMID: 17998992. (ang.).
- ↑ S Salpeter, Ormiston, T; Salpeter, E. Cardioselective beta-blocker use in patients with reversible airway disease. „Cochrane database of systematic reviews (Online)”, s. CD002992, 2001. PMID: 11406056. (ang.).
- ↑ RA Covar, Macomber, BA; Szefler, SJ. Medications as asthma trigers. „Immunology and allergy clinics of North America”. 25 (1), s. 169–190, 2005 Feb. PMID: 15579370. (ang.).
- ↑ Gajewski 2013 ↓, s. 661.
- ↑ a b c d Baxi SN, Phipatanakul W. The role of allergen exposure and avoidance in asthma. „Adolesc Med State Art Rev”. 21 (1), s. 57–71, viii–ix, April 2010. PMID: 20568555. (ang.).
- ↑ Chen E, Miller GE. Stress and inflammation in exacerbations of asthma. „Brain Behav Immun.”. 21 (8), s. 993–999, 2007. DOI: 10.1016/j.bbi.2007.03.009. PMID: 17493786. (ang.).
- ↑ a b NHLBI Guideline 2007 ↓, s. 42.
- ↑ GINA 2011 ↓, s. 20.
- ↑ American Academy of Allergy, Asthma, and Immunology: Five things physicians and patients should question. [w:] Choosing wisely: an initiative of the ABIM Foundation [on-line]. American Academy of Allergy, Asthma, and Immunology. [dostęp 2012-08-14].
- ↑ Third Expert Panel on the Diagnosis and Management of Asthma: Guidelines for the diagnosis and management of asthma. National Heart, Lung, and Blood Institute (US), 2007. (ang.).
- ↑ a b Gajewski 2013 ↓, s. 597.
- ↑ Gajewski 2013 ↓, s. 641.
- ↑ NHLBI Guideline 2007 ↓, s. 58.
- ↑ Pinnock H, Shah R. Asthma. „BMJ”. 334 (7598), s. 847–850, 2007. DOI: 10.1136/bmj.39140.634896.BE. PMID: 17446617. (ang.).
- ↑ NHLBI Guideline 2007 ↓, s. 59.
- ↑ a b Global Initiative for Asthma (GINA): From the Global Strategy for Asthma Management and Prevention. 2014.
- ↑ Moore WC, Pascual RM. Update in asthma 2009. „American Journal of Respiratory and Critical Care Medicine”. 181 (11), s. 1181–1187, June 2010. DOI: 10.1164/rccm.201003-0321UP. PMID: 20516492. (ang.).
- ↑ a b 22. Asthma. W: Self, Timothy, Chrisman, Cary, Finch, Christopher: Applied therapeutics: the clinical use of drugs. Wyd. 9. Philadelphia: Lippincott Williams & Wilkins, 2009. OCLC 230848069. (ang.).
- ↑ C Delacourt. Conséquences bronchiques de l’asthme non traité. „Archives de Pédiatrie”. 11 (Suppl. 2), s. 71s–73s, June 2004. PMID: 15301800. (ang.).
- ↑ George Schiffman: Chronic obstructive pulmonary disease. MedicineNet, 18 grudnia 2009. [dostęp 2010-09-02]. [zarchiwizowane z tego adresu (28 sierpnia 2010)]. (ang.).
- ↑ a b c d e f g Piotr Gajewski, Filip Mejza & Ewa Niżankowska-Mogilnicka. Rozpoznanie i leczenie astmy u dorosłych według wytycznych GINA 2014. „Medycyna Praktyczna”. 9, 2014.
- ↑ Global Initiative for Asthma, Leczenie astmy u dorosłych Wytyczne Światowej Inicjatywy Zwalczania Astmy (GINA 2006), „Medycyna Praktyczna”, 01, 2007.
- ↑ a b c d British Guideline 2009 ↓, s. 54.
- ↑ Asthma. W: PJ Barnes: Harrison’s Principles of Internal Medicine. Wyd. 17th. New York: McGraw-Hill, 2008, s. 1596–1607. ISBN 978-0-07-146633-2. (ang.).
- ↑ Maitre B, Similowski T, Derenne JP. Physical examination of the adult patient with respiratory diseases: inspection and palpation. „Eur. Respir. J.”. 8 (9), s. 1584–1593, September 1995. PMID: 8575588. (ang.).
- ↑ HA Werner. Status asthmaticus in children: a review. „Chest”. 119 (6), s. 1596–1607, June 2001. DOI: 10.1378/chest.119.6.1913. PMID: 11399724. (ang.).
- ↑ a b Shiber JR, Santana J. Dyspnea. „Med. Clin. North Am.”. 90 (3), s. 453–479, May 2006. DOI: 10.1016/j.mcna.2005.11.006. PMID: 16473100. (ang.).
- ↑ a b R Shah, Saltoun, CA. Chapter 14: Acute severe asthma (status asthmaticus). „Allergy and asthma proceedings: the official journal of regional and state allergy societies”. 33 Suppl 1, s. S47-50, 2012 May–Jun. PMID: 22794687. (ang.).
- ↑ a b c DA Khan. Exercise-induced bronchoconstriction: burden and prevalence. „Allergy and asthma proceedings: the official journal of regional and state allergy societies”. 33 (1), s. 1–6, 2012-01. PMID: 22370526. (ang.).
- ↑ GINA 2011 ↓, s. 17.
- ↑ KH Carlsen, Anderson, SD; Bjermer, L; Bonini, S; Brusasco, V; Canonica, W; Cummiskey, J; Delgado, L; Del Giacco, SR; Drobnic, F; Haahtela, T; Larsson, K; Palange, P; Popov, T; van Cauwenberge, P; European Respiratory, Society; European Academy of Allergy and Clinical, Immunology; GA(2)LEN. Treatment of exercise-induced asthma, respiratory and allergic disorders in sports and the relationship to doping: Part II of the report from the Joint Task Force of European Respiratory Society (ERS) and European Academy of Allergy and Clinical Immunology (EAACI) in cooperation with GA(2)LEN. „Allergy”. 63 (5), s. 492–505, 2008. PMID: 18394123. (ang.).
- ↑ W Kindermann. Do inhaled beta(2)-agonists have an ergogenic potential in non-asthmatic competitive athletes?. „Sports medicine (Auckland, N.Z.)”. 37 (2), s. 95–102, 2007. PMID: 17241101. (ang.).
- ↑ BM Pluim, de Hon, O; Staal, JB; Limpens, J; Kuipers, H; Overbeek, SE; Zwinderman, AH; Scholten, RJ. β₂-Agonists and physical performance: a systematic review and meta-analysis of randomized controlled trials. „Sports medicine (Auckland, N.Z.)”. 41 (1), s. 39–57, 2011 Jan 1. PMID: 21142283. (ang.).
- ↑ a b c X Baur, Aasen, TB; Burge, PS; Heederik, D; Henneberger, PK; Maestrelli, P; Schlünssen, V; Vandenplas, O; Wilken, D; ERS Task Force on the Management of Work-related, Asthma. The management of work-related asthma guidelines: a broader perspective. „European respiratory review: an official journal of the European Respiratory Society”. 21 (124), s. 125–139, 2012 Jun 1. PMID: 22654084. (ang.).
- ↑ ed.-in-chief: Ilkka Kunnamo: Evidence-based medicine guidelines. Chichester: Wiley, 2005, s. 214. ISBN 978-0-470-01184-3. (ang.).
- ↑ editors, Mario Castro, Monica Kraft: Clinical asthma. Philadelphia: Mosby / Elsevier, 2008, s. Chapter 42. ISBN 978-0-323-07081-2. (ang.).
- ↑ NHLBI Guideline 2007 ↓, s. 46.
- ↑ Gibson PG, McDonald VM, Marks GB. Asthma in older adults. „Lancet”. 376 (9743), s. 803–813, September 2010. DOI: 10.1016/S0140-6736(10)61087-2. PMID: 20816547. (ang.).
- ↑ Hargreave FE. Asthma, COPD and bronchitis are just components of airway disease. „European Respiratory Journal”. 28 (2), s. 264–267, August 2006. DOI: 10.1183/09031936.06.00056106. PMID: 16880365. (ang.).
- ↑ 23. Chronic obstructive pulmonary disease. W: Diaz, P. Knoell: Applied therapeutics: the clinical use of drugs. Wyd. 9th. Philadelphia: Lippincott Williams & Wilkins, 2009. (ang.).
- ↑ a b NHLBI Guideline 2007 ↓, s. 184–5.
- ↑ CJ Lodge, Allen, KJ; Lowe, AJ; Hill, DJ; Hosking, CS; Abramson, MJ; Dharmage, SC. Perinatal cat and dog exposure and the risk of asthma and allergy in the urban environment: a systematic review of longitudinal studies. „Clinical & developmental immunology”. 2012, s. 176484, 2012. PMID: 22235226. (ang.).
- ↑ CM Chen, Tischer, C; Schnappinger, M; Heinrich, J. The role of cats and dogs in asthma and allergy – a systematic review. „International journal of hygiene and environmental health”. 213 (1), s. 1–31, 2010 Jan. PMID: 20053584. (ang.).
- ↑ a b SL Prescott, Tang, ML; Australasian Society of Clinical Immunology and, Allergy. The Australasian Society of Clinical Immunology and Allergy position statement: Summary of allergy prevention in children. „The Medical journal of Australia”. 182 (9), s. 464–467, 2005 2 maja. PMID: 15865590. (ang.).
- ↑ CJ Cates. Vaccines for preventing influenza in people with asthma. „The Cochrane database of systematic reviews”. 2, s. CD000364, Feb 28, 2013. DOI: 10.1002/14651858.CD000364.pub4. PMID: 23450529. (ang.).
- ↑ Strategic Advisory Group of Experts on Immunization – report of the extraordinary meeting on the influenza A (H1N1) 2009 pandemic, 7 lipca 2009. „Wkly Epidemiol Rec”. 84 (30), s. 301–304, Jul 24, 2009. PMID: 19630186. (ang.).
- ↑ Brian C. Leutholtz, Ignacio Ripoll: Exercise and disease management. Wyd. 2. Boca Raton: CRC Press, s. 100. ISBN 978-1-4398-2759-8. (ang.).
- ↑ GINA 2011 ↓, s. 56.
- ↑ a b c d e f NHLBI Guideline 2007 ↓, s. 213.
- ↑ a b British Guideline on the Management of Asthma. Scottish Intercollegiate Guidelines Network, 2008. [dostęp 2008-08-04]. [zarchiwizowane z tego adresu (2008-08-19)]. (ang.).
- ↑ National Asthma Education and Prevention Program (NAEPP): Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma. [w:] National Heart Lung and Blood Institute [on-line]. 2007. (ang.).
- ↑ a b c NHLBI Guideline 2007 ↓, s. 214.
- ↑ Global Initiative for Asthma: A Pocket Guide for Asthma Management and Prevention. 2014, s. 22.
- ↑ NHLBI Guideline 2007 ↓, s. 69.
- ↑ Thomson NC, Spears M. The influence of smoking on the treatment response in patients with asthma. „Curr Opin Allergy Clin Immunol”. 5 (1), s. 57–63, 2005. DOI: 10.1097/00130832-200502000-00011. PMID: 15643345. (ang.).
- ↑ Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH. Smoking and asthma. „J Am Board Fam Med”. 24 (3), s. 313–322, 2011. DOI: 10.3122/jabfm.2011.03.100180. PMID: 21551404. (ang.).
- ↑ Rodrigo GJ, Nannini LJ. Comparison between nebulized adrenaline and beta2 agonists for the treatment of acute asthma. A meta-analysis of randomized trials. „Am J Emerg Med”. 24 (2), s. 217–222, 2006. DOI: 10.1016/j.ajem.2005.10.008. PMID: 16490653. (ang.).
- ↑ NHLBI Guideline 2007 ↓, s. 351.
- ↑ Gajewski 2013 ↓, s. 653–660.
- ↑ NHLBI Guideline 2007 ↓, s. 218.
- ↑ a b FM Ducharme, Ni Chroinin, M; Greenstone, I; Lasserson, TJ. Addition of long-acting beta2-agonists to inhaled corticosteroids versus same dose inhaled corticosteroids for chronic asthma in adults and children. „Cochrane database of systematic reviews (Online)”, s. CD005535, 2010 12 maja. PMID: 20464739. (ang.).
- ↑ FM Ducharme, Ni Chroinin, M; Greenstone, I; Lasserson, TJ. Addition of long-acting beta2-agonists to inhaled steroids versus higher dose inhaled corticosteroids in adults and children with persistent asthma. „Cochrane database of systematic reviews (Online)”, s. CD005533, 2010 Apr 14. PMID: 20393943. (ang.).
- ↑ a b Fanta CH. Asthma. „New England Journal of Medicine”. 360 (10), s. 1002–1014, March 2009. DOI: 10.1056/NEJMra0804579. PMID: 19264689. (ang.).
- ↑ CJ Cates, Cates, MJ. Regular treatment with formoterol for chronic asthma: serious adverse events. „Cochrane database of systematic reviews (Online)”. 4, s. CD006923, 2012 Apr 18. PMID: 22513944. (ang.).
- ↑ CJ Cates, Cates, MJ. Regular treatment with salmeterol for chronic asthma: serious adverse events. „Cochrane database of systematic reviews (Online)”, s. CD006363, 2008-07-16. PMID: 18646149. (ang.).
- ↑ GINA 2011 ↓, s. 74.
- ↑ K Watts, Chavasse, RJ. Leukotriene receptor antagonists in addition to usual care for acute asthma in adults and children. „Cochrane database of systematic reviews (Online)”. 5, s. CD006100, 2012-05-16. PMID: 22592708. (ang.).
- ↑ British Guideline 2009 ↓, s. 43.
- ↑ Gajewski 2013 ↓, s. 656.
- ↑ Piotr Gajewski (red.), Interna Szczeklika: mały podręcznik 2017/18, 2017, s. 459, ISBN 978-83-7430-519-8.
- ↑ NHLBI Guideline 2007 ↓, s. 250.
- ↑ a b G Rachelefsky. Inhaled corticosteroids and asthma control in children: assessing impairment and risk. „Pediatrics”. 123 (1), s. 353–366, 2009 Jan. DOI: 10.1542/peds.2007-3273. PMID: 19117903. (ang.).
- ↑ Dahl R. Systemic side effects of inhaled corticosteroids in patients with asthma. „Respir Med”. 100 (8), s. 1307–1317, 08 2006. DOI: 10.1016/j.rmed.2005.11.020. PMID: 16412623. (ang.).
- ↑ Gajewski 2013 ↓, s. 655–656.
- ↑ Gajewski 2013 ↓, s. 654.
- ↑ a b Izabela Kupryś-Lipińska & Piotr Kuna. Zmiany najnowszych Wytycznych Leczenia i Prewencji Astmy – GINA 2014. Na co powinniśmy zwrócić uwagę?. „Pneumonologia i Alergologia Polska”. 82, s. 393–401, 2014.
- ↑ a b c Rodrigo GJ, Rodrigo C, Hall JB. Acute asthma in adults: a review. „Chest”. 125 (3), s. 1081–1102, 2004. DOI: 10.1378/chest.125.3.1081. PMID: 15006973. (ang.).
- ↑ M. Noppen. Magnesium Treatment for Asthma: Where Do We Stand?. „Chest”. 122 (2), s. 396–398, August 2002. DOI: 10.1378/chest.122.2.396. PMID: 12171805. (ang.).
- ↑ GINA 2011 ↓, s. 37.
- ↑ NHLBI Guideline 2007 ↓, s. 399.
- ↑ a b M Castro, Musani, AI, Mayse, ML, Shargill, NS. Bronchial thermoplasty: a novel technique in the treatment of severe asthma. „Therapeutic advances in respiratory disease”. 4 (2), s. 101–116, 2010 Apr. DOI: 10.1177/1753465810367505. PMID: 20435668. (ang.).
- ↑ GINA 2011 ↓, s. 70.
- ↑ Blanc PD, Trupin L, Earnest G, Katz PP, Yelin EH, Eisner MD. Alternative therapies among adults with a reported diagnosis of asthma or rhinosinusitis. Data from a population-based survey. „Chest”. 120 (5), s. 1461–1467, 2001. DOI: 10.1378/chest.120.5.1461. PMID: 11713120. (ang.).
- ↑ Shenfield G, Lim E, Allen H. Survey of the use of complementary medicines and therapies in children with asthma. „J Paediatr Child Health”. 38 (3), s. 252–257, 2002. DOI: 10.1046/j.1440-1754.2002.00770.x. PMID: 12047692. (ang.).
- ↑ B Kaur, Rowe BH, Arnold E. Vitamin C supplementation for asthma. „Cochrane Database Syst Rev”, s. CD000993, 2009. DOI: 10.1002/14651858.CD000993.pub3. PMID: 19160185. (ang.).
- ↑ a b NHLBI Guideline 2007 ↓, s. 240.
- ↑ McCarney RW, Brinkhaus B, Lasserson TJ, Linde K. Acupuncture for chronic asthma. „Cochrane Database Syst Rev”, s. CD000008, 2004. DOI: 10.1002/14651858.CD000008.pub2. PMID: 14973944. (ang.).
- ↑ K Blackhall, Appleton, S; Cates, CJ. Ionisers for chronic asthma. „Cochrane database of systematic reviews (Online)”. 9, s. CD002986, 2012 Sep 12. PMID: 22972060. (ang.).
- ↑ Hondras MA, Linde K, Jones AP. Manual therapy for asthma. „Cochrane Database Syst Rev”, s. CD001002, 2005. DOI: 10.1002/14651858.CD001002.pub2. PMID: 15846609. (ang.).
- ↑ Filip Mejza: Niekonwencjonalne metody leczenia astmy. medycyna praktyczna. [dostęp 2014-11-10].
- ↑ WHO Disease and injury country estimates. [w:] World Health Organization [on-line]. 2009. [dostęp 2009-11-11]. [zarchiwizowane z tego adresu (11 listopada 2009)]. (ang.).
- ↑ Ch. 75: Asthma. W: Michelle J. Sergel, Rita K. Cydulka: Harwood-Nuss’ Clinical Practice of Emergency Medicine. Wyd. 5th. Lippincott Williams & Wilkins, September 2009, s. 432–. ISBN 978-0-7817-8943-1. (ang.).
- ↑ NHLBI Guideline 2007 ↓, s. 1.
- ↑ World Health Organization: The global burden of disease: 2004 update.. Wyd. [Online-Ausg.]. Geneva, Switzerland: World Health Organization, 2008, s. 35. ISBN 978-92-4-156371-0. (ang.).
- ↑ Maddox L, Schwartz DA. The pathophysiology of asthma. „Annu. Rev. Med.”. 53, s. 477–498, 2002. DOI: 10.1146/annurev.med.53.082901.103921. PMID: 11818486. (ang.).
- ↑ Beckett PA, Howarth PH. Pharmacotherapy and airway remodelling in asthma?. „Thorax”. 58 (2), s. 163–174, 2003. DOI: 10.1136/thorax.58.2.163. PMID: 12554904. (ang.).
- ↑ World Health Organization: WHO: Asthma. [dostęp 2007-12-29]. [zarchiwizowane z tego adresu (2007-12-15)]. (ang.).
- ↑ Bush A, Menzies-Gow A. Phenotypic differences between pediatric and adult asthma. „Proc Am Thorac Soc”. 6 (8), s. 712–719, December 2009. DOI: 10.1513/pats.200906-046DP. PMID: 20008882. (ang.).
- ↑ Grant EN, Wagner R, Weiss KB. Observations on emerging patterns of asthma in our society. „J Allergy Clin Immunol”. 104 (2 Pt 2), s. S1–S9, August 1999. DOI: 10.1016/S0091-6749(99)70268-X. PMID: 10452783. (ang.).
- ↑ Anandan C, Nurmatov U, van Schayck OC, Sheikh A. Is the prevalence of asthma declining? Systematic review of epidemiological studies. „Allergy”. 65 (2), s. 152–167, February 2010. DOI: 10.1111/j.1398-9995.2009.02244.x. PMID: 19912154. (ang.).
- ↑ J Bousquet, Bousquet, PJ; Godard, P; Daures, JP. The public health implications of asthma. „Bulletin of the World Health Organization”. 83 (7), s. 548–554, 2005 Jul. PMID: 16175830. (ang.).
- ↑ HR Anderson, Gupta R, Strachan DP, Limb ES. 50 years of asthma: UK trends from 1955 to 2004. „Thorax”. 62 (1), s. 85–90, January 2007. DOI: 10.1136/thx.2006.066407. PMID: 17189533. (ang.).
- ↑ Masoli M., Fabian D., Holt S., Beasley R. The global burden of asthma: executive summary of the GINA Dissemination Committee report.. „Allergy”. 59 (5), s. 469–478, 2004. (ang.).
- ↑ Manniche L: Sacred luxuries: fragrance, aromatherapy, and cosmetics in ancient Egypt. Cornell University Press, 1999, s. 49. ISBN 978-0-8014-3720-5. (ang.).
- ↑ Thorowgood JC. On bronchial asthma. „British Medical Journal”. 2 (673), s. 600, November 1873. DOI: 10.1136/bmj.2.673.600. PMID: 20747287. (ang.).
- ↑ Gaskoin G. On the treatment of asthma. „British Medical Journal”. 1 (587), s. 339, March 1872. DOI: 10.1136/bmj.1.587.339. PMID: 20746575. (ang.).
- ↑ Berkart JB. The treatment of asthma. „British Medical Journal”. 1 (1016), s. 917–918, June 1880. DOI: 10.1136/bmj.1.1016.917. PMID: 20749537. (ang.).
Berkart JB. The treatment of asthma. „British Medical Journal”. 1 (1017), s. 960–962, June 1880. DOI: 10.1136/bmj.1.1017.960. PMID: 20749546. (ang.). - ↑ Bosworth FH. Hay fever, asthma, and allied affections. „Transactions of the Annual Meeting of the American Climatological Association”. 2, s. 151–170, 1886. PMID: 21407325. (ang.).
- ↑ Doig RL. Epinephrin; especially in asthma. „California State Journal of Medicine”. 3 (2), s. 54–55, February 1905. PMID: 18733372. (ang.).
- ↑ E von Mutius, Drazen, JM. A patient with asthma seeks medical advice in 1828, 1928, and 2012. „New England Journal of Medicine”. 366 (9), s. 827–834, 2012 Mar 1. PMID: 22375974. (ang.).
- ↑ Crompton G. A brief history of inhaled asthma therapy over the last fifty years. „Primary care respiratory journal: journal of the General Practice Airways Group”. 15 (6), s. 326–331, 2006 Dec. PMID: 17092772. (ang.).
- ↑ a b Opolski M, Wilson I. Asthma and depression: a pragmatic review of the literature and recommendations for future research. „Clin Pract Epidemol Ment Health”. 1, September 2005. DOI: 10.1186/1745-0179-1-18. PMID: 16185365. (ang.).
Bibliografia[edytuj | edytuj kod]
- National Asthma Education and Prevention Program (NAEPP): Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma. [w:] National Heart Lung and Blood Institute [on-line]. 2007.
- British Guideline on the Management of Asthma. [w:] British Thoracic Society [on-line]. 2008 (revised 2012).
- Global Strategy for Asthma Management and Prevention. Global Initiative for Asthma, 2011.
- Piotr Gajewski: Interna Szczeklika. Podręcznik chorób wewnętrznych 2013. Kraków: Medycyna Praktyczna, 2013. ISBN 978-83-7430-379-8.
Linki zewnętrzne[edytuj | edytuj kod]
- ASTHMA, SUSCEPTIBILITY TO w bazie Online Mendelian Inheritance in Man (ang.)
