Choroba uchyłkowa jelit
| diverticulosis coli | |

| |
| Klasyfikacje | |
| ICD-10 | |
|---|---|
Choroba uchyłkowa jelit – szerokie spektrum objawów chorobowych związanych z obecnością w jelicie od jednego do kilkuset uchyłków. Najczęściej występują one w jelicie grubym na terenie esicy (ponad 90% wszystkich uchyłków). Bardzo rzadko występują w odbytnicy[1]. Prawie zawsze są to uchyłki nabyte. Uchyłki wrodzone występują w jelicie rzadko.
Nomenklatura i klasyfikacja[edytuj | edytuj kod]
Nazwa łacińska diverticulum, polskie uchyłek, angielskie diverticle, wywodzi się od rzeczownika diverticulum, -i, co oznacza wyboczenie, wykręt.
Histopatolodzy definiują uchyłek jelita jako „kieszonkowate uwypuklenie śluzówki i warstwy podśluzówkowej jelita przez słabe miejsce w warstwie mięśniowej”[2].
Uchyłki można podzielić na uchyłki prawdziwe (diverticulum verum) i rzekome (diverticulum spurium). O podziale decyduje budowa ściany uchyłka. Uchyłki prawdziwe posiadają wszystkie warstwy organu macierzystego, a uchyłki rzekome zbudowane są jedynie ze śluzówki i tkanki podśluzówkowej.
Uchyłki prawdziwe dzielą się na wrodzone, będące wrodzonymi zmianami narządowymi i na nabyte, powstałe w trakcie życia. Klasycznym przykładem wrodzonego uchyłka jest opisany przez Fabriciusa Hildanusa w roku 1598 uchyłek jelita cienkiego dzisiaj znany pod nazwą uchyłka Meckela. Przykładem nabytego, prawdziwego uchyłka powstałego przez pociąganie jest uchyłek przełyku na wysokości rozwidlenia tchawicy, powstały poprzez pociąganie blizn powstałych na skutek zmian zapalnych węzłów chłonnych tej okolicy. Nabyte uchyłki powstają najczęściej poprzez pociąganie z zewnątrz np. przez blizny[3].
Uchyłki rzekome, nazywane również pseudouchyłkami, są najczęściej uchyłkami nabytymi. Dochodzi w nich do uwypuklenia śluzówki narządu przez słabe miejsce (locus minoris resistentiae), jakim być może miejsce przejścia naczynia krwionośnego przez ścianę jelita. Te uchyłki powstają najczęściej na skutek zwiększonego ciśnienia wewnątrznarządowego, stąd też ich inna nazwa uchyłki pulsujące.
Uchyłki jelita grubego i zapalenie uchyłków zostały najprawdopodobniej po raz pierwszy opisane przez Giovanniego Battistę Morgagniego w roku 1761 w dziele pt. „De sedibus et causis morborum per anatomen indagatis libri quinque”.
Pierwszy opis anatomo-patologiczny uchyłków esicy zawdzięczamy Ernestowi Graserowi[4].
Chociaż terminy diverticulosis, diverticulitis i choroba uchyłkowa są często używane zamiennie, ich właściwe znaczenia są różne.
- Uchyłkowatość (diverticulosis) oznacza obecność uchyłków w jelicie grubym bez towarzyszącego zapalenia.
- Zapalenie uchyłków jelita (diverticulitis) oznacza obecność uchyłków w stanie zapalnym oraz infekcji.
- Choroba uchyłkowa odnosi się do szerokiego spektrum objawów chorobowych związanych z obecnością uchyłków w jelicie grubym, poczynając od niewielkich dolegliwości bólowych brzucha w lewym dolnym kwadrancie do poważnych objawów towarzyszących jej powikłaniom (zapalenie otrzewnej, w tym kałowe zapalenie otrzewnej, ropnie wewnątrzotrzewnowe i zaotrzewnowe, sepsa)[5].
Dlatego, że uchyłki spotyka się w przeważającej ilości przypadków w jelicie grubym, a szczególnie w esicy, dalsze opisy choroby, powikłania, leczenie i zapobieganie odnoszą się do jelita grubego. Tak samo przedstawione ryciny i tabele bazują na opisach i statystykach poświęconych uchyłkom i chorobie uchyłkowej jelita grubego.
- Budowa ściany jelita grubego i uchyłków jelita grubego
-
Schematyczne przedstawienie budowy ściany jelita grubego.
-
Widok uchyłka jelita grubego. Obraz na podstawie preparatu mikroskopowego 40x powiększenie.
-
Schematyczny obraz uchyłka A – tunica mucosa; B – tela submucosa; C – tela muscularis; D – tunica serosa et subserosa.
Patogeneza choroby uchyłkowej jelit i powody tworzenia uchyłków[edytuj | edytuj kod]
Powody powstawania uchyłków są jeszcze nieznane, lecz w cywilizacjach europejskich schorzenie to jest częstsze: jest ono chorobą cywilizacyjną. Badania kliniczno-radiologiczne w grupie wiekowej 30–40 lat wykazują uchyłki w zaledwie 10% przypadków[6], a badania sekcyjne w 29% przypadków[7], wśród 50-60-latków wzrasta to do 25–30%, a w grupie powyżej 70 lat do 40% populacji. Wraz ze wzrostem liczby pacjentów z uchyłkami jelita grubego wzrasta również liczba i wielkość uchyłków. Mężczyźni są równie często dotknięci tym schorzeniem co kobiety[8].

Przyczyny powstania uchyłków i choroby uchyłkowej:
1. Nieprawidłowe odżywianie:
- zbyt mały udział środków balastowych
- zbyt dużo mięsa czerwonego i tłuszczów
- zgodnie z ostatnimi badaniami, nadmierna konsumpcja alkoholu, palenie tytoniu, picie kawy nie mają wpływu na powstawanie uchyłków (w odróżnieniu od powstawania stanów zapalnych uchyłków)[10].
Na podstawie badań kohortalnych zaleca się taką profilaktykę[11][12]:
- jedzenie jarskie,
- redukcja spożycia mięsa czerwonego,
- jedzenie co najmniej 5 razy dziennie jarzyn i owoców,
- aktywność fizyczna (sportowa).
2. Zaburzenia ruchliwości jelita:
Czynnikami wskazującymi na znaczenie ruchliwości jelita lub podwyższonego ciśnienia w jelicie są[13]:
- w okolicy uchyłków mięśniówka jelita jest pogrubiała, a jej struktury zamazane,
- uchyłki są najczęściej zlokalizowane w najwęższym odcinku jelita grubego, to znaczy w esicy,
- uwypuklenia śluzówki w uchyłkach zlokalizowane są w najsłabszych miejscach ściany jelita – w miejscu przejścia naczyń krwionośnych przez ścianę jelita.
3. Zwiększone ciśnienie wewnątrzjelitowe:
- Ciśnienie wewnątrzjelitowe poddane jest prawu Laplace’a, które mówi, że przy jednakowym napięciu ściany jelita wywierane na nią ciśnienie wzrasta wraz ze zmniejszeniem średnicy jelita[14].
4. Zaburzenie unerwienia jelitowego:
U chorych z uchyłkowatością jelit stwierdzono:
- oligoneuronalną hipoganglonozę w okolicy splotu Auerbacha (plexus myentericus),
- hypertroficzne podśluzówkowe pasma nerwowe i
- olbrzymie ganglony[15].
Naturalny przebieg choroby i komplikacje[edytuj | edytuj kod]
Informacje o powstaniu uchyłków i związanych z nimi komplikacjach są niepełne. Spowodowane jest to różnorodnością postępowania w zależności od dolegliwości, jak i oceny tych dolegliwości. Większość pacjentów dowiaduje się o istniejących u nich uchyłkach przypadkowo, w trakcie wykonywanych z innego powodu badań. Classen na podstawie badań epidemiologicznych przypuszcza, że w roku 1980 w USA będzie 7,4 mln nosicieli uchyłków i 1,4 mln z chorobą uchyłkową. Z nich 300 000 będzie musiało być operowanych[16]. Trudno ustalić, u kogo ze stwierdzonymi uchyłkami dojdzie do stanu zapalnego uchyłków z następowymi powikłaniami jak pęknięcie, ropień, krwawienie, wytworzenie się przetoki. W literaturze podaje się, że u 15–25% nosicieli uchyłków rozwiną się te komplikacje.
Za czynniki wywołujące albo sprzyjające wystąpieniu zapalenia albo komplikacji pozapalnych uchyłków uważa się[17]:
- przynależność do grup etnicznych (przypuszczalnie spowodowane sposobem odżywiania),
- wiek (przeszło trzydziestokrotna ilość stanów zapalnych w grupie wiekowej 70–89 lat w porównaniu z grupą wiekową 30–49 lat),
- płeć (wraz z wiekiem ryzyko komplikacji u kobiet zwiększa się dwukrotnie w porównaniu z mężczyznami),
- rozmiar uchyłkowatości,
- nadwaga,
- sposób odżywiania,
- niedostateczna (zbyt mała) aktywność fizyczna,
- współistnienie innych schorzeń (np. choroby nerek),
- nadużywanie alkoholu, nikotyny, kofeiny (w odróżnieniu od czynników wpływających na powstanie uchyłkowatości, gdzie tej współzależności się nie obserwuje),
- leczenie niektórymi lekarstwami.
| Objawy | Bóle kolkowe |
| Wzdęcia | |
| Nieregularny stolec | |
| Uczucie pełności | |
| Zmienna lokalizacja i nasilenie dolegliwości z okresami bezobjawowymi | |
| Badanie kliniczne | Wzdęty brzuch |
| Wyczuwalny „walec” w lewym podbrzuszu | |
| Bolesne jelito | |
| Bóle kolkowe | |
| Niezmienione wartości laboratoryjne |
| Objawy | Częstość występowania |
| Napięcie powłok brzusznych w lewym podbrzuszu | 93–100 |
| Podwyższona ilość białych ciałek krwi | 63–83 |
| Podwyższona temperatura | 57–100 |
| Nudności | 10–30 |
| Wymioty | 15–25 |
| Zaparcia | 10–30 |
| Biegunki | 5–15 |
| Dysuria (zmniejszona ilość moczu) | 5–20 |
| Zmiana trybu oddawania moczu | 5–25 |

Uchyłkowatość jelita grubego przebiegać może zupełnie bezobjawowo. Jeśli do istniejących uchyłków dołączają się dolegliwości bólowe w podbrzuszu spowodowane są one często nie samymi uchyłkami, ale są następstwem istniejącego jednocześnie z nimi zespołem jelita drażliwego. Pacjenci skarżą się na ciągnące albo kolkowe bóle, szczególnie w lewym podbrzuszu, trwające godzinami albo nawet parę dni. Posiłki nasilają te dolegliwości, oddanie stolca lub gazów łagodzą je. Wzdęcia, nieregularne stolce, bóle kolkowe i nadmierne oddawanie wiatrów wskazują na rozpoznanie zespół jelita drażliwego[8][19]. Często w trakcie epizodów bólowych badaniem klinicznym nie można stwierdzić odchyleń od normy. Badania laboratoryjne również nie wykazują zmian. Czasami można stwierdzić wzdęcie brzucha, wrażliwe na palpację jelito grube albo można wymacać bolesny „walec” – esicę w okolicy lewego podbrzusza.
Na bazie istniejących uchyłków i uchyłkowatości rozwinąć się mogą stany zapalne uchyłków, „bólowa uchyłkowatość” i komplikacje tych stanów jak krwawienie z uchyłków, przebicie uchyłka, zwężenie jelita, przetoki kałowe, ropień w jamie otrzewnowej i okolicy pozaotrzewnowej, lokalne i uogólnione zapalenie otrzewnej i niedrożność.
Opublikowano szereg klasyfikacji uchyłkowatości jelita i zapalenia uchyłków jelita grubego. Żadna z opublikowanych dotychczas klasyfikacji nie znalazła ogólnego uznania. Do celów klinicznych najczęściej używana jest opublikowana przez Hansena i Stocka klasyfikacja oparta na ocenie stanu klinicznego, badania kontrastowego jelita, koloskopii lub tomografii komputerowej miednicy małej z zakontrastowaniem odbytnicy[20]. Hinchey klasyfikuje zapalenia uchyłków jelita grubego w oparciu o perforację uchyłków i pozajelitowe komplikacje zapalenia uchyłków[21]. Ambrosetti podaje prostą kliniczną klasyfikację opartą na komplikacjach stanu zapalnego uchyłków jelita grubego[22].
| Hansen i Stock | Hinchey | Ambrosetti | |
| Stadium 0 | Uchyłkowatość | Umiarkowane zapalenie uchyłków, naciek tkanek okołojelitowych | |
| Stadium I | Niepowikłane zapalenie uchyłków | Ropień okołojelitowy | Silne zapalenie uchyłków, ropień krezki jelitowej |
| Stadium II | Ostre zapalenie uchyłków | Ograniczony ropień w podbrzuszu, przestrzeni zaotrzewnowej lub miednicy małej | |
| Stadium IIa | Zapalenie okołouchyłkowe, ropne zapalenie uchyłków | ||
| Stadium IIb | Ropne, ograniczone przebicie uchyłków | ||
| Stadium III | Przewlekłe, nawracające zapalenie uchyłków | Rozlane przebicie uchyłka z ropnym zapaleniem otrzewnej | Przebicie uchyłka, rozlane ropne albo kałowe zapalenie otrzewnej |
| Stadium IV | Rozlane przebicie uchyłków | Rozlane przebicie uchyłków z kałowym zapaleniem otrzewnej |
Powikłania zapalenie uchyłków jelita grubego[edytuj | edytuj kod]

- ropień przyokrężniczy
- perforacja jelita
- niedrożność jelit
- przetoka
- krwotok
Objawy[edytuj | edytuj kod]
W większości przypadków uchyłki jelita grubego nie dają żadnych objawów. Są one wykrywane przypadkowo na zdjęciu z wlewu doodbytniczego lub podczas kolonoskopii. Taka postać kliniczna choroby jest nazywana uchyłkowatością. W stosunkowo niewielkim odsetku przypadków choroba przebiega objawowo. Główne dolegliwości to[23]:
- dolegliwości bólowe szczególnie w dolnych kwadrantach jamy brzusznej,
- nudności i wymioty,
- biegunka,
- bolesność przy palpacji brzucha (szczególnie lewe podbrzusze),
- podwyższona temperatura,
- przyspieszone tętno (tachykardia >100/min),
- podwyższona liczba leukocytów w badaniu laboratoryjnym krwi (>10 000).
Postać objawową uchyłków nazywamy chorobą uchyłkową.
Diagnostyka różnicowa uchyłkowatości jelita grubego[edytuj | edytuj kod]
- zaburzenia czynnościowe jelit
- nowotwory jelita grubego i odbytnicy
- choroba Leśniowskiego-Crohna
- niedokrwienne zapalenie jelita grubego
- ostre infekcyjne zapalenie jelit
- rak jajnika
- zapalenie narządów miednicy mniejszej
- zapalenie pęcherza moczowego
- zespół jelita drażliwego
- zapalenie przydatków
- skręt przydatków
- ciąża pozamaciczna
- mechaniczna niedrożność jelita grubego
- zmiany popromienne jelit
- wrzodziejące zapalenie jelita grubego
Diagnostyka obrazowa uchyłkowatości jelita grubego[edytuj | edytuj kod]
Oprócz badania klinicznego i badań laboratoryjnych w rozpoznaniu uchyłkowatości jelita grubego ważną rolę odgrywają badania obrazowe jak: USG, tomografia komputerowa, MRT, angiografia, kolonoskopia, wirtualna kolonoskopia i kolonografia. Pozwalają one na potwierdzenie rozpoznania, ocenę rozległości schorzenia i stopień jego zaawansowania.
Ultrasonografia i USG dopplerowskie na podstawie charakterystycznych ekscentrycznie obok jelita leżących półkulistych, hipoechogenicznych zmian pozwalają ocenić uchyłkowatość i stany zapalne. Czułość badania USG dla uchyłkowatości jelita grubego ocenia się na 79–98%, swoistość badania na 80–98%[24].
Tomografia komputerowa wykonywana jest z podaniem środka kontrastowego. Typowymi zmianami są symetryczne, zapalne zgrubienie ściany jelita grubego, rozległe nacieki tkanki tłuszczowej okołojelitowej, nagromadzenie płynu w krezce esicy i nastrzyknięcie naczyń w krezce esicy. Czułość badania ocenia się na 95%, swoistość na 35%[24]. Tomografia komputerowa ma również duże znaczenie w rozpoznaniu powikłań jak: ropnie okołojelitowe, stany zapalne otrzewnej, przetoki, i niedrożność jelit.
- Diagnostyka obrazowa uchyłkowatości i powikłań.
-
Obraz CT Niezmienione uchyłki esicy
-
Obraz CT Mały ropień w jamie brzusznej spowodowany stanem zapalnym uchyłków
-
Obraz CT Stan zapalny uchyłków i ropień w jamie brzusznej
-
USG jamy brzusznej. Pogrubiała ściana esicy
Rezonans magnetyczny poprzez brak napromieniowania i dużą kontrastowość tkanek miękkich znalazł zastosowanie w diagnostyce uchyłkowatości jako zastępcze badania zamiast tomografii komputerowej, szczególnie u młodszych pacjentów.
Kolonografia jest badaniem kontrastowym jelita grubego z zastosowaniem podwójnego kontrastowania (środek kontrastowy i powietrze). Ze względu na niebezpieczeństwo perforacji jelita i możliwość wydostania się kontrastu do jamy otrzewnowej, co spowodowałoby zapalenie otrzewnej, można je przeprowadzić dopiero po ustąpieniu ostrej fazy choroby, czyli od około siódmego dnia po ustąpieniu ostrych objawów chorobowych. Środek kontrastowy pozostaje długo w jelicie utrudniając inne badania diagnostyczne i zabieg operacyjny. Kolonografia z zastosowaniem rozpuszczalnego w wodzie środka kontrastowego (jod) może być wykonana w ostrej fazie choroby, jej ocena jest jednak ograniczona[22].
Kolonoskopia ma znaczenie diagnostyczne dla wykluczenia zmian nowotworowych oraz innych zmian zapalnych jelita grubego. Można ją wykonać po ustąpieniu stanu zapalnego.
Angiografia – krwawienie z uchyłków jelita grubego jest najczęstszą przyczyną krwawień z dolnego odcinka przewodu pokarmowego. Szacuje się, że w trakcie życia pacjenta z uchyłkowatością dochodzi w do 20% przypadków do krwawienia z uchyłków[25]. Embolizacja krwawiącego naczynia doprowadza w 83 do 94% przypadków do ustąpienia krwawienia, nawrotowe krwawienie pojawia się mimo tych pierwotnie pozytywnych wyników u 27 do 34% pacjentów[26].
Wirtualna kolonoskopia, nieobciążająca metoda polegająca na utworzenia trójwymiarowego modelu jelita grubego przy użyciu obrazów uzyskanych za pomocą tomografii komputerowej lub rezonansu magnetycznego.
Leczenie uchyłkowatości jelita grubego, zapalenia uchyłków i ich komplikacji[edytuj | edytuj kod]
Przypadkowo odkryta uchyłkowatość jelita grubego nie wymaga leczenia. „Bolesna uchyłkowatość” wymaga leczenia zachowawczego. Podejmując leczenie ostrych stanów zapalnych uchyłków jelita grubego należy rozważyć możliwość leczenia operacyjnego. Pięćdziesiąt do siedemdziesięciu procent pacjentów z pierwszym rzutem zapalenia uchyłków udaje się wyleczyć metodami niechirurgicznymi[27]. Parks[28] i Larson[29] stwierdzają, że 80% pacjentów w grupie leczonych konserwatywnie zapaleń uchyłków w dalszym swoim życiu nie rozwija ponownie stanów zapalnych uchyłków. Po trzecim rzucie zapalenia uchyłków na leczenia konserwatywne reaguje jedynie 6% chorych. Dodatkowo w tej grupie chorych wzrasta odsetek powikłań z 20% po pierwszym rzucie choroby do 60% po trzecim rzucie[27].

Zachowawcze leczenie uchyłkowatości i stanów zapalnych uchyłków jelita grubego[edytuj | edytuj kod]
Istniejące, przypadkowo odkryte uchyłki jelita grubego nie wymagają leczenia. Poprzez przyjmowanie specjalnej diety można powstrzymać lub zahamować rozwój choroby, na cofnięcie się istniejących już zmian leczenie zachowawcze (dieta) nie ma wpływu.
Spożywanie diety bogatej w błonnik i resztki roślinne (dieta bogatoresztkowa) prowadzi do zwiększenia ilości stolca i jego zmiękczenia, co doprowadza do skrócenia czasu pasażu jelitowego i ułatwienia opróżniania. Badania jelit wykazały, że zwiększona masa stolca doprowadza do zmniejszenia napięcia ściany jelita.
Głównymi dostarczycielami środków balastowych (diety bogatoresztkowej) są:
- celuloza,
- hemiceluloza,
- pektyna,
- lignina.
Główne zalecenia dietetyczne obejmują:
- dieta wysokoresztkowa powinna zawierać wyroby piekarnicze z mąk nieoczyszczonych, najlepiej mąki żytniej typu od 1050 do 2000 (im wyższy typ, tym lepsza), całe ziarna zbóż, owsiankę, płatki pszenne, płatki jęczmienne, proso, płatki owsiane,
- jeść 3-4 razy dziennie świeże owoce, jak jabłka, gruszki, owoce cytrusowe, owoce miękkie jak śliwki, winogrona i podobne,
- jeść codziennie świeże warzywa jak kapusta, brokuły, brukselka, rzepa, fasola, rośliny strączkowe, groch, marchew, seler, kapusta, buraki, ogórek, pomidory, rzodkiew – przynajmniej 2 duże porcje,
- jeść nasiona słonecznika, sezamu, siemię lniane, orzechy dobrze przeżute albo lepiej zmielone,
- unikać spożywania tłuszczów zwierzęcych i mięs czerwonych,
- pić co najmniej 2 litry płynów dziennie.
Na dietę wysokoresztkową powinno się przechodzić stopniowo w ciągu około 7 dni. To wolne przechodzenie pozwala organizmowi na stopniowe przystosowanie się do jej potrzeb i wytworzeniu odpowiedniej flory bakteryjnej. W ten sposób redukuje się początkowe zaburzenia trawienia pod postacią wzdęć i wiatrów. Stopniowe przystosowanie się jelita do tej diety i zmiana flory bakteryjnej trwa do kilku tygodni.
W przypadku wystąpienia stanów zapalnych uchyłków jelita postępowanie jest zupełnie inne. W początkowej ostrej fazie leczenia oprócz leczenia antybiotykami obowiązkowa jest dieta ścisła, często z dożylnym podawaniem płynów i środków żywnościowych. Po ustąpieniu ostrej fazy rozpoczyna się stopniowe przyjmowanie najpierw płynów, potem lekkostrawnych pokarmów doustnie. Leczenie powinno być prowadzone pod stałą kontrolą lekarską, najlepiej w warunkach szpitalnych.
Po całkowitym ustąpieniu dolegliwości wskazania jest dieta bogata w środki balastowe jak opisano poprzednio.
Zapobiegawczo należy dbać o:
- regularne wypróżnienia (unikanie zaparć),
- wystarczająco dużo płynów dziennie,
- regularne ćwiczenia, sport, gimnastyka, intensywny spacer, nordic walking lub podobne.
Operacyjne leczenie stanów zapalnych uchyłków i ich powikłań[edytuj | edytuj kod]
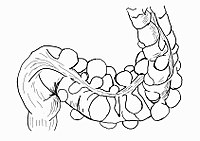
- Schematyczne obrazy jelita grubego i uchyłków esicy i śródoperacyjne obrazy uchyłków i nowotworu jelita grubego
-
A – kątnica; B – wstępnica; C – zgięcie wątrobowe; D – poprzecznica; E – zgięcie śledzionowe; F – zstępnica; G – esica; H – odbytnica.
-
Schematyczny rysunek uchyłków esicy.
-
Śródoperacyjny widok uchyłków esicy (operacja laparoskopowa).
-
Śródoperacyjny widok nowotworu esicy (operacja laparoskopowa).
Wybór postępowania operacyjnego[edytuj | edytuj kod]
Głównym zadaniem leczenia operacyjnego ostrych stanów zapalnych i komplikacji pozapalnych jest usunięcie ogniska septycznego. Istnieją dwa postępowania lecznicze:
- Resekcja zmienionego odcinka jelita i ogniska septycznego bez założenia odbytu sztucznego zabezpieczającego zespolenie (postępowanie jednoczasowe) albo z założeniem odbytu sztucznego zabezpieczającego zespolenie (postępowanie dwuczasowe).
- Pierwotna resekcja jelita i ogniska zapalnego ze ślepym zamknięciem obwodowej części jelita (najczęściej odbytnicy) i wyłonieniem odbytu sztucznego (operacja Hartmanna).
Postępowania bez chirurgicznego leczenia ogniska septycznego jak: zeszycie perforacji jelita z założeniem drenażu albo jedynie założenie odbytu sztucznego bez resekcji ze względu na możliwe śmiertelne powikłania nie powinno być stosowane[30][31][18].
Wyjątkiem w tej regule jest rozległa niedrożność jelita grubego spowodowana guzem zapalnym uchyłków bez ostrych objawów zapalnych. W tym przypadku wskazane jest postępowanie trójczasowe (założenie odbytu sztucznego, resekcja zmienionego odcinka jelita, likwidacja odbytu sztucznego).
Przygotowanie do zabiegu operacyjnego[edytuj | edytuj kod]
Zabiegi operacyjne w trybie nagłym obarczone są dużą ilością powikłań. Wysoka śmiertelność jest tłumaczona niewystarczającym przygotowaniem do zabiegu operacyjnego. Dlatego, jeśli jest to możliwe należy operować po ustąpieniu ostrej fazy choroby jako zabieg planowany. W każdym przypadku przedoperacyjne podanie antybiotyków w ramach profilaktyki antybiotykowej („single shot”) jest rutyną w operacjach na jelicie grubym.
Zakres wykonywanej operacji i założenia teoretyczne zabiegu operacyjnego[edytuj | edytuj kod]
- Dolna granica resekcji jelita
-
Dolna granica resekcji esicy w przypadku uchyłkowatości jelita grubego.
-
Kontynuacja resekcji staplerem liniowym. Resekcja przeprowadzona jest doogonowo od anatomicznej i czynnościowej esiczo-odbytniczej strefy wysokiego ciśnienia.
Około 90% wszystkich uchyłków jest zlokalizowana w esicy. Pojedyncze uchyłki mogą być rozsiane po całym jelicie grubym. Zasadą leczenia operacyjnego nie jest usunięcie wszystkich uchyłków, lecz usunięcie zmienionych chorobowo uchyłków, miejsc zwężenia jelita, przetok i ognisk zapalnych w jamie brzusznej i okolicy pozaotrzewnowej[32]. Dodatkowo okolicę przejścia esiczo-odbytniczego uważa się obecnie za miejsce tak zwanego zwieracza wewnętrznego jelita grubego. W tym miejscu można zdefiniować anatomicznie i czynnościowo tak zwaną esiczo-odbytniczą strefę wysokiego ciśnienia[33][34]. Miejsce to odpowiada anatomicznie miejscu zlania się taśm okrężnicy i zaniku haustracji jelitowych. Dlatego resekcja tego odcinka wpływa na liczbę wznów pooperacyjnych choroby uchyłkowej jelita grubego. Po wykonaniu zespolenia jelitowo-esiczego (czyli bez usunięcia wyżej opisanej sfery) Benn i współpracownicy notują 12,5% wznów[35]. Bergamaschi i Arnaud po resekcji i zespoleniu okrężniczo-odbytniczym (czyli z usunięciem opisanej strefy wysokiego ciśnienia) podają tylko 6,7% przypadków wznów, a po operacjach laparoskopowych jedynie 2,7%[36].
Usunięcie zwieracza wewnętrznego, skrócenie pasażu jelitowego poprzez resekcję jelita doprowadza do luźniejszych stolców, ułatwia wypróżnienie likwidując tym samym podwyższone ciśnienie w jelicie, zmniejsza dolegliwości i zmniejsza ilość nawrotów i stanów zapalnych uchyłków.
Operacje uchyłkowatości jelita grubego przeprowadzić można metodami klasycznymi i laparoskopowo. Stwierdzono, że:
- Czas trwania operacji laparoskopowych jest równy operacjom klasycznym, ilość powikłań pooperacyjnych jest równa, a nawet mniejsza w operacjach laparoskopowych[32].
- Ilość powikłań po wykonanych jednoczasowo operacjach (resekcja i jednoczasowe zespolenie) jest mniejsza w porównaniu z operacjami Hartmanna (resekcja z wyłonieniem przetoki kałowej i następowo po paru miesiącach operacja zespolenia jelita)[37].
- Przywrócenie ciągłości jelita grubego po operacji metodą Hartmanna można przeprowadzić metodą konwencjonalną lub laparoskopowo. Stwierdzono, że tutaj operacje laparoskopowe obciążone są mniejszą ilością komplikacji, a czas powrotu do zdrowia jest krótszy w porównaniu z operacjami konwencjonalnymi[38][39].
- Przykład zespolenia maszynowego i ręcznego
-
Zespolenie maszynowe (resekcja esicy). Założenie grzybka do proksymalnego odcinka jelita.
-
Zespolenie maszynowe (resekcja esicy). Założenie aparatu do kikuta odbytnicy – przygotowanie doperforacji szwu maszynowego, które powinno nastąpić centralnie w bezpośredniej bliskości szwu maszynowego.
-
Zespolenie maszynowe (resekcja esicy). Sztyft wyprowadzony poza światło jelita. Po usunięciu perforatora (białe ostrze) zostanie połączony z grzybkiem znajdującym się w proksymalnej części planowanego zespolenia.
-
Zespolenie maszynowe (resekcja esicy). Połączenie grzybka i aparatu z kikuta. Zbliżanie i przygotowanie do zespolenia.
-
Ręczne zespolenie jelita. Pod jelitem widoczne plastikowe klipsy dla zaopatrzenia naczyń (niebieskie).
-
Zaopatrzenie naczyń przy pomocy wchłanialnych klipsów.
Postępowanie w przypadkach powikłanych stanów zapalnych uchyłków.[edytuj | edytuj kod]
| Autor | Chorobowość | Pooperacyjna śmiertelość | ||
| postępowanie jednoczasowe | postępowanie wieloczasowe | postępowanie jednoczasowe | postępowanie wieloczasowe | |
| Siewert JR.[40] | 23% | 95,1% | 0,6% | 14,6% |
| Bittner R.[41] | 25,3% | 43,8% | 0,6% | 12,5% |
| Schmedt CG.[42] | 25,4% | 50% | 0,7% | 16,7% |

W przypadkach rozlanego, często kałowego, zapalenia otrzewnej spowodowanego przebiciem uchyłka do wolnej jamy otrzewnowej należy wykonać resekcję ogniska zapalnego. Kiedy z przyczyn technicznych i stanu ogólnego pacjenta jest to możliwe, wskazane jest jednoczasowe wykonanie zespolenia z lub bez zabezpieczenia zespolenia przetoką kałową. Siewert i wsp. podają chorobowość dla jednoczasowego postępowania 23,3%, dla dwuczasowego postępowania 95,1%[40]. Bittner i wsp. podaje odpowiednio chorobowość 25,3% i 43,8%[41], Schmedt i wsp. podaje odpowiednio 25,4% i 50%[42]. Pooperacyjną śmiertelność podają w tej samej pracy Siewert i wsp. odpowiednio dla jednoczasowego postępowania 0,6%, dla dwuczasowego postępowania 14,6%. Bittner i wsp. odpowiednio podają 0,6% i 12,5%, Schmedt i wsp. 0,7% i 16%.
Lokalne zapalenie otrzewnej z wytworzeniem ropnia wymaga drenażu ogniska ropnego. Coraz częściej wykonuje się ten zabieg jako przezskórne nakłucie ropnia pod kontrolą ultrasonografii lub CT z drenażem ropnia. Po ustąpieniu ostrych objawów wskazane jest chirurgiczne leczenie ropnia z resekcją zmienionego odcinka jelita grubego. Takie postępowanie zmniejsza chorobowość i śmiertelność pooperacyjną[43].
Klasyfikacja ICD10[edytuj | edytuj kod]
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: K57 | Choroba uchyłkowa jelit |
| ICD-10: K57.0 | Choroba uchyłkowa jelita cienkiego z przedziurawieniem i ropniem |
| ICD-10: K57.1 | Choroba uchyłkowa jelita cienkiego bez przedziurawienia lub ropnia |
| ICD-10: K57.2 | Choroba uchyłkowa jelita grubego z przedziurawieniem i ropniem |
| ICD-10: K57.3 | Choroba uchyłkowa jelita grubego bez przedziurawienia lub ropnia |
| ICD-10: K57.4 | Choroba uchyłkowa jelita cienkiego i grubego z przedziurawieniem i ropniem |
| ICD-10: K57.5 | Choroba uchyłkowa jelita cienkiego i grubego bez przedziurawienia lub ropnia |
| ICD-10: K57.8 | Choroba uchyłkowa jelita, części nieokreślonej, z przedziurawieniem i ropniem |
| ICD-10: K57.9 | Choroba uchyłkowa jelita, części nieokreślonej, bez przedziurawienia lub ropnia |
Zobacz też[edytuj | edytuj kod]
Przypisy[edytuj | edytuj kod]
- ↑ Sang Hun Jung, Jae Hwang Kim. A case of solitary rectal diverticulum presenting with a retrorectal mass. „Gut Liver”. 4 (3), s. 394–397, Sep 2010. DOI: 10.5009/gnl.2010.4.3.394. PMID: 20981220.
- ↑ T. Heinzeller, C.M. Buesing: Histologie, Histopathologie und Zytologie für den Einstig. Leipzig: Georg Thieme Verlag, 2001, s. 193. ISBN 3-13-126831-X.
- ↑ Zenker FA, v. Ziemssen H. Krankheiten des Oesophagus. w. Handbuch der Krankheiten des Chylopoetischen Apparetes. 1.1 Hälfte Anhang. w. Handbuch der speziellen Pathologie und Therapie, Tom 7.1. Vogel, Leipzig 1877 (niem.).
- ↑ Graser E. Entzündliche Stenose des Dickdarmes, bedingt durch Perforation multipler falscher Divertikel. „Centralbl Chir”. 25, s. 140–142, 1898 (niem.).
- ↑ Polski Klub Koloproktologii: Standardy postępowania w leczeniu zapalenia uchyłków esicy. [dostęp 2015-01-03].
- ↑ Otto HF, Wanke M, Zeitlhofer J. Diveertikel, Divertikulose, Divertikulitis. w (wyd. Doerr W, Seifert G, Uehlinger E.) „Spezielle pathologische Anatomie”, Tom 2 Część 2. Springer, Berlin Heidelberg New York, 1976 (niem.).
- ↑ Becker V, Brunner HP. Divertikulose, Divertikulitis. Pathogenese und pathologische Anatomie. w (wyd. Reifferscheid M.) „Kolondiverticulitis”. Thieme, Stuttgart 1974 (niem.).
- ↑ a b c d Wehrmann K, Frühmorgen P. Dickdarmdivertikel und Divertikelkrankheit. Broszura dla pacjentów wydana przez Dr. Falk Pharma GmbH, 2006.
- ↑ M. Delvaux. Diverticular disease of the colon in Europe: epidemiology, impact on citizen health and prevention. „Aliment Pharmacol Ther”. 18 Suppl 3, s. 71–74, Nov 2003. PMID: 14531745.
- ↑ Arnold W. Diverticulose – eine ernährungsbedingte Volkskrankheit. w „Divertikulitis. Eine Standortbestimmung.” (wyd. Schumpelick V. Kasperk R.) s. 29–33, Springer Verlag, Berlin Heidelberg New York, 2001 ISBN 3-540-42044-4.
- ↑ W.H. Aldoori, E.L. Giovannucci, E.B. Rimm, A.L. Wing i inni. A prospective study of diet and the risk of symptomatic diverticular disease in men. „Am J Clin Nutr”. 60 (5), s. 757–764, Nov 1994. PMID: 7942584.
- ↑ Ernährungsbericht Dtsch Ges Ernährung (DEG), Frankfurt/Main, s. 354–377, 2000.
- ↑ C. Cortesini, D. Pantalone. Usefulness of colonic motility study in identifying patients at risk for complicated diverticular disease. „Dis Colon Rectum”. 34 (4), s. 339–342, Apr 1991. PMID: 2007352.
- ↑ I.F. Trotman, J.J. Misiewicz. Sigmoid motility in diverticular disease and the irritable bowel syndrome. „Gut”. 29 (2), s. 218–222, Feb 1988. PMID: 3345933.
- ↑ J.P. Timmermans, D. Adriaensen, W. Cornelissen, D.W. Scheuermann. Structural organization and neuropeptide distribution in the mammalian enteric nervous system, with special attention to those components involved in mucosal reflexes. „Comp Biochem Physiol A Physiol”. 118 (2), s. 331–340, Oct 1997. PMID: 9366065.
- ↑ M. Classen: Diverticel des Darmes. W: L. Demling: Klinische Gastroenterologie. T. 1. Stuttgart: Thieme.
- ↑ R. May, T. Griga: Divertikelträger: Bei wem entwickelt sich aus einer Diverticulose eine Diverticulitis?. W: V. Schumpelick, R. Kasperk: Divertikulitis. Verlag Berlin Heidelberg New York: Springer, 2001, s. 77–81. ISBN 3-540-42044-4.
- ↑ a b c KE Frede, F. Harder: Diverticulose, Diverticulitis.. W: JR Siewert: Chirurgische Gastroenterologie. T. 2. Verlag, Berlin, Heidelberg, New York: Springer, 1990, s. 1068–1080.
- ↑ http://www.gesundheits-lexikon.com/Speiseroehre-Magen-Darm/Reizdarmsyndrom/ (niem.).
- ↑ Hansen O, Stock W. Prophylakische Operation bei Divertikelkrankheit des Kolons – Stufenkonzept durch Exakte Stadieneinteilung. „Langenbecks Arch Chir (SupplII)” s.1257-60, 1999 (niem.).
- ↑ E.J. Hinchey, P.G. Schaal, G.K. Richards. Treatment of perforated diverticular disease of the colon. „Adv Surg”. 12, s. 85–109, 1978. PMID: 735943.
- ↑ a b P. Ambrosetti, C. Becker, F. Terrier. Colonic diverticulitis: impact of imaging on surgical management – a prospective study of 542 patients. „Eur Radiol”. 12 (5), s. 1145–1149, May 2002. DOI: 10.1007/s00330-001-1143-y. PMID: 11976860.
- ↑ C.W. Konvolinka. Acute diverticulitis under age forty. „Am J Surg”. 167 (6), s. 562–565, Jun 1994. PMID: 8209928.
- ↑ a b Werner Piroth, Patrick Haage, Christian Hohl, Rolf W. Günther. Imaging Techniques in Sigmoid Diverticulitis. „Deutsches Ärzteblatt”, 2007. [dostęp 2015-01-04].
- ↑ T.M. Young-Fadok, P.L. Roberts, M.P. Spencer, B.G. Wolff. Colonic diverticular disease. „Curr Probl Surg”. 37 (7), s. 457–514, Jul 2000. PMID: 10932672.
- ↑ C. Krolak, C. Rock, M. Reiser. Interventionelle Verfahren bei entzündlichen Darmerkrankungen. „Radiologe”, s. 59–65, 2003.
- ↑ a b N. Farmakis, R.G. Tudor, M.R. Keighley. The 5-year natural history of complicated diverticular disease. „Br J Surg”. 81 (5), s. 733–735, May 1994. PMID: 8044566.
- ↑ T.G. Parks. Natural history of diverticular disease of the colon. A review of 521 cases. „Br Med J”. 4 (5684), s. 639–642, Dec 1969. PMID: 5359917.
- ↑ D.M. Larson, S.S. Masters, H.M. Spiro. Medical and surgical therapy in diverticular disease: a comparative study. „Gastroenterology”. 71 (5), s. 734–737, Nov 1976. PMID: 964566.
- ↑ J. Alexander-Williams. Management of the acute complications of diverticular disease: the dangers of colostomy. „Dis Colon Rectum”. 19 (4). s. 289–292. PMID: 1277970.
- ↑ H.S. Himal, D.B. Ashby, J.P. Duignan, D.M. Richardson i inni. Management of perforating diverticulitis of the colon. „Surg Gynecol Obstet”. 144 (2), s. 225–226, Feb 1977. PMID: 835062.
- ↑ a b A. Ścierski, F. Roechte. Laparoskopowe leczenie uchyłkowatości i schorzeń nowotworowych jelita grubego i odbytnicy. „Wideochirurgia”, s. 108–118, 2007.
- ↑ F. Stoss. Investigations of the muscular architecture of the rectosigmoid junction in humans. „Dis Colon Rectum”. 33 (5), s. 378–383, May 1990. PMID: 2328626.
- ↑ A. Shafik, S. Doss, S. Asaad, Y.A. Ali. Rectosigmoid junction: anatomical, histological, and radiological studies with special reference to a sphincteric function. „Int J Colorectal Dis”. 14 (4–5), s. 237–244, Nov 1999. PMID: 10647633.
- ↑ P.L. Benn, B.G. Wolff, D.M. Ilstrup. Level of anastomosis and recurrent colonic diverticulitis. „Am J Surg”. 151 (2), s. 269–271, Feb 1986. PMID: 3946763.
- ↑ R. Bergamaschi, J.P. Arnaud. Anastomosis level and specimen length in surgery for uncomplicated diverticulitis of the sigmoid. „Surg Endosc”. 12 (9), s. 1149–1151, Sep 1998. PMID: 9716770.
- ↑ L. Salem, D.R. Flum. Primary anastomosis or Hartmann’s procedure for patients with diverticular peritonitis? A systematic review. „Dis Colon Rectum”. 47 (11), s. 1953–1964, Nov 2004. PMID: 15622591.
- ↑ N. De’angelis, F. Brunetti, R. Memeo, J. Batista da Costa i inni. Comparison between open and laparoscopic reversal of Hartmann’s procedure for diverticulitis. „World J Gastrointest Surg”. 5 (8), s. 245–251, Aug 2013. DOI: 10.4240/wjgs.v5.i8.245. PMID: 23983906.
- ↑ A. Toro, A. Ardiri, M. Mannino, A. Politi i inni. Laparoscopic Reversal of Hartmann’s Procedure: State of the Art 20 Years after the First Reported Case. „Gastroenterol Res Pract”. 2014, s. 530140, 2014. DOI: 10.1155/2014/530140. PMID: 25210510.
- ↑ a b Siewert J.R., Huber F.T., Brune I.B. Frühelektive Chirurgie der akuten Diverticulitis des Colons, „Chirurgia”, 66, s. 1182–1189, 1995 (niem.).
- ↑ a b Bittner R., Keibl B. i wsp., Operative Therapie der Sigmadiverticulitis: Kann die Resektion mir primärer Anastomosierung heute als Standardverfahren angesehenwerden? Ergebnis bei 65 Patienten. „Zentralbl Chir”, 123 (Suppl), s. 17–22, 1998 (niem.).
- ↑ a b Schmedt C.G., Bittner R. i wsp. Chirurgische Therapie der Colondiverticulitis – Wie sicher ist die primäre Anastomose?, „Chirurg”, 71, s. 202–208, 2000 (niem.).
- ↑ Willert J., Hollerbach S., Schmiegel W.H. Konservative Therapie der akuten Diverticulitis – Standards? (wyd. Schumpelick V. i Kasperk R.) „Divertikulitis”, Springer Verlag Berlin Heidelberg New York; s. 228–237, 2001 (niem.) ISBN 3-540-42044-4.