Wirusowe zapalenie wątroby typu B
| Hepatitis viralis B | |
 Obraz HBV pod mikroskopem elektronowym | |
| Zapobieganie | |
|---|---|
| Czynnik chorobotwórczy | |
| Nazwa |
HBV |
| Rezerwuar |
człowiek |
| Epidemiologia | |
| Droga szerzenia |
naruszenie ciągłości skóry, płyny ustrojowe, kontakty seksualne, transfuzja krwi, używanie niesterylnego sprzętu medycznego, zakażenia płodu przez matkę |
| Występowanie |
cały świat |
| Prawo | |
| Podlega zgłoszeniu WHO |
nie |
| Klasyfikacje | |
| DiseasesDB | |
| OMIM | |
| MedlinePlus | |
| MeSH | |
Wirusowe zapalenie wątroby typu B (WZW typu B) – wirusowe zapalenie wątroby wywołane zakażeniem HBV występujące u człekokształtnych, dawniej określane mianem żółtaczki wszczepiennej. Choroba nadal powoduje epidemie w Azji i Afryce i jest endemiczna w Chinach oraz wielu innych częściach Azji. Około jednej trzeciej ludności świata zostało zainfekowanych wirusem zapalenia wątroby B[1], z czego 350 milionów to przewlekli nosiciele. Zakażenie HBV dotyka w Europie 1 na 50 osób[2].
Wirus przenoszony jest poprzez kontakt z zakażoną krwią oraz płynami ustrojowymi. Innymi czynnikami ryzyka są praca w zakładach opieki zdrowotnej, transfuzje krwi, dializy, akupunktura, wykonywanie tatuażu, czy korzystanie z tych samych przyborów higienicznych[3]. Wirusowe zapalenie wątroby typu B nie przenosi się poprzez trzymanie się za ręce, korzystanie z tych samych sztućców, całowanie, przytulanie, kaszel, kichanie lub karmienie piersią.
Ostre wirusowe zapalenie wątroby typu B powoduje zapalenie wątroby, wymioty, żółtaczkę i rzadko śmierć. Przewlekłe wirusowe zapalenie wątroby typu B może spowodować marskość wątroby i raka wątrobowokomórkowego. Zakażeniu wirusem HBV można zapobiegać poprzez szczepienia ochronne.
Czynniki ryzyka i drogi szerzenia wirusa[edytuj | edytuj kod]
Wirus zapalenia wątroby typu B przenosi się podczas kontaktu z zakażoną krwią lub płynami ustrojowymi zawierającymi krew, i nie tylko podczas znacznie rzadszego kontaktu krwi własnej z krwią nosiciela, jaki przenosi wirusa zapalenia wątroby typu C. Możliwe formy przenoszenia wirusa zapalenia wątroby typu B obejmują:
- naruszenie ciągłości skóry skażonymi narzędziami (tatuaże, zabiegi kosmetyczne, fryzjerskie, stomatologiczne)
- zakażenie płodu i noworodka od matki nosicielki
- przetoczenia krwi i jej produktów
- kontakty seksualne z nosicielem wirusa.
Przebieg choroby[edytuj | edytuj kod]

Wirus HBV w dużych mianach występuje we krwi i w wątrobie. Replikacja przebiega głównie w komórkach wątroby (w niewielkim stopniu prawdopodobnie także w limfocytach) – stąd schorzenia, jakie wywołuje, są różnymi postaciami zapalenia wątroby.
Możemy wyróżnić:
- zakażenia bezobjawowe, z pełnym wyleczeniem i nabyciem odporności (80%)
- słabo wyrażone zakażenia objawowe z pełnym wyzdrowieniem
- ostre zapalenie wątroby, często z żółtaczką (mały odsetek przypadków)
- piorunujące zapalenie wątroby z wysoką śmiertelnością (0,1% przypadków)
- różnie wyrażone przewlekłe zapalenia wątroby (u dorosłych 7% przypadków)
- zakażenia z wysoką replikacją, bez serokonwersji HBe (HBe+)
- zakażenia z niską replikacją z przeciwciałami AntyHBe (HBe-)
- nosicielstwo HBs, bez replikacji wirusa i cech zapalenia wątroby, jako następstwo długotrwałego procesu przewlekłego
- późne następstwa przewlekłego zapalenia wątroby: marskość wątroby i jej powikłania (wodobrzusze, encefalopatia wątrobowa, zespół wątrobowo-nerkowy, krwotoki z żylaków przełyku, rak wątrobowokomórkowy)
Okres wylęgania wynosi od 6 tygodni do 6 miesięcy, po którym następuje mniej lub bardziej wyrażona faza ostra. W 80% przypadków choroba przebiega bezobjawowo lub skąpoobjawowo, w 10% przypadków pojawia się żółtaczka. W 90–95% przypadków zakażenie kończy się samoistnym wyleczeniem. W znikomej liczbie przypadków (0,1–0,5%) zakażenie rozwija się w nadostre zapalenie wątroby, z masywną martwicą hepatocytów, powodującą niewydolność wątroby (przeżywalność 20–30%). Zapalenie piorunujące może się rozwinąć u przewlekłego nosiciela wskutek nadkażenia HDV lub HCV.
Część zakażeń HBV (5–10%) przechodzi następnie w fazę przewlekłą. Stwierdzono odwrotną korelację pomiędzy wiekiem, w którym pacjent ulegnie zakażeniu, a częstotliwością zakażeń przewlekłych. Największe ryzyko pojawienia się fazy przewlekłej występuje u zakażonych noworodków i dzieci do pierwszego roku życia (70–90%), u dorosłych odsetek ten wynosi 5–10%. Przebieg HBV u dzieci wcześnie zakażonych jest nieco inny niż u dorosłych. U części z nich dochodzi do postępującego zniszczenia wątroby w okresie kilku lub kilkunastu lat, u części proces chorobowy jest powolny. W drugim przypadku istnieje większe ryzyko rozwoju raka wątrobowokomórkowego bez stadium marskości. Jest to szczególnie typowy przebieg u osób rasy żółtej zakażonych okołoporodowo. Przewlekłe zakażenie wiąże się z występowaniem marskości wątroby prowadzącą wodobrzusza, żylaków przełyku, krwotoków do przewodu pokarmowego oraz encefalopatii wątrobowej oraz zwiększonego ryzyka rozwoju raka wątrobowokomórkowego.
Objawy[edytuj | edytuj kod]
Ostremu zapaleniu wątroby towarzyszy utrata apetytu, nudności, wymioty, bóle mięśni, gorączka, ciemne zabarwienie moczu, następnie może występować żółtaczka. Żółtaczce towarzyszy zazwyczaj uporczywe swędzenie skóry. U 90% chorych brak jest specyficznych objawów wskazujących na zakażenie HBV. U większości chorych obecne objawy są słabo wyrażone. Zakażenie może być również całkowicie bezobjawowe i być nierozpoznane. U kilku procent chorych może wystąpić nadostre (piorunujące) zapalenie wątroby, charakteryzujące się wysoką śmiertelnością. W ostrym zakażeniu HBV rzadko występuje choroba Gianottiego-Crostiego.
Przewlekłe zakażenie rozwija się u ok. 10% dorosłych i ponad 90% noworodków. Zazwyczaj jest prawie całkowicie bezobjawowe i wiąże się z przewlekłym zapaleniem wątroby, co w ciągu kilku lat może doprowadzić do marskości wątroby i/lub raka wątrobowokomórkowego. Pojawia się wówczas osłabienie, zmęczenie, utrata apetytu, spadek masy ciała, wodobrzusze, żółtaczka, wybroczyny, siniaki, powiększenie śledziony, hipogonadyzm i ginekomastia. Przewlekłe zakażenie HBV powiązano również z błoniastym kłębuszkowym zapaleniem nerek[4].
Diagnostyka[edytuj | edytuj kod]
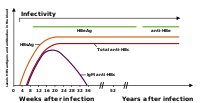
Testy służące do wykrycia wirusa zapalenia wątroby typu B obejmują badania krwi lub surowicy w celu wykrycia antygenów wirusowych lub przeciwciał wytwarzanych przez gospodarza. Interpretacja wyników jest złożona[5].
Antygen powierzchniowy wirusa (antygen HBs) jest najczęściej stosowanym badaniem przesiewowym stosowanym w wykrywaniu zakażenia HBV. Jest to pierwszy wykrywalny antygen wirusa, który pojawia się podczas infekcji. Jednak pod koniec ostrego wirusowego zapalenia wątroby może być niewykrywalny, ponieważ jest usuwany przez gospodarza. Pojedynczy wirion zawiera rdzeń otaczający genom wirusa. Jest również znany pod nazwą antygenu HBc. Gdy antygen HBs jest niewykrywalny podczas ostrego zapalenia wątroby jedynym serologicznym dowodem infekcji mogą być przeciwciała IgM przeciwko antygenowi HBc (przeciwciała anty-HBc). Z tego powodu panele diagnostyczne oprócz antygenu HBs obejmują również przeciwciała anty-HBc całkowite (IgM i IgG)[6].
Krótko po pojawieniu się antygenu HBs pojawia się również antygen HBe. Zwykle obecność antygenu HBe w surowicy świadczy o wysokiej replikacji wirusa i większą zakaźnością. Istnieją jednak szczepy HBV nie produkujące antygenu HBe, więc zasada ta nie zawsze jest prawdziwa[7]. W naturalnym przebiegu infekcji antygen HBe może zostać usunięty przez organizm gospodarza i pojawić się przeciwciała anty-HBe. Zwykle wiąże się to ze znacznym spadkiem replikacji wirusa.
Jeśli organizm jest w stanie zwalczyć infekcję, antygen HBs stanie się niewykrywalny i pojawią się przeciwciała w klasie IgG przeciwko antygenom HBs i HBc[8]. Okres między zanikiem antygenu HBs, a wytworzeniem przeciwciał nazywany jest oknem serologicznym. Osoby z obecnymi przeciwciałami anty-HBs zwalczyły infekcję lub zostały zaszczepione.
Osoby u których antygen HBs jest wykrywalny dłużej niż 6 miesięcy uważane są za przewlekle zakażone[9]. Osoby takie mogą mieć przewlekłe zapalenie wątroby, które odzwierciedla się podwyższeniem aminotransferazy alaninowej w surowicy.
Badania metodą PCR zostały opracowane w celu wykrycia i zmierzenia ilości DNA wirusa HBV. Stosuje się je do oceny stanu zakażeniu człowieka i monitorowania leczenia[10].
Leczenie[edytuj | edytuj kod]
Ostre wirusowe zapalenie wątroby typu B zwykle nie wymaga leczenia. U 2–5% dzieci starszych i osób dorosłych infekcja przechodzi w stan przewlekły[11]. Leczenie przeciwwirusowe może być wymagane w przypadku piorunującego zapalenia wątroby lub u osób z zaburzeniami odporności. Leczenie przewlekłego zapalenia wątroby może być konieczne by zmniejszyć ryzyko wystąpienia marskości wątroby lub raka wątrobowokomórkowego. Kandydatami do leczenia są osoby ze stale podwyższonym stężeniem aminotransferazy alaninowej oraz HBV-DNA. Leczenie trwa 48 tygodni w przypadku stosowania interferonu, w przypadku stosowania analogów nukleozydowych/nukleotydowych nie ma określonego czasu leczenia[12].
Chociaż żaden z dostępnych leków nie może usunąć infekcji, mogą powstrzymać replikację wirusa, co minimalizuje uszkodzenia wątroby. W 2016 roku, dziewięć leków dopuszczono do leczenia zapalenia wątroby typu B w Stanach Zjednoczonych i Unii Europejskiej. Są to leki przeciwwirusowe: lamiwudyna (Epivir-HBV, Zeffix), adefowir (Hepsera), telbiwudyna (Tyzeka, Sebivo), entekawir (Baraclude), dizoproksyl tenofowiru (Viread), alafenamid tenofowiru (Vemlidy) oraz trzy leki stymulujące układ odpornościowy: naturalny interferon alfa (Alfaferone), rekombinowany interferon alfa-2b (Intron A), pegylowany interferon alfa-2a (Pegasys). Światowa Organizacja Zdrowia w leczeniu przewlekłego zapalenia wątroby typu B zaleca stosowanie entekawiru lub tenofowiru jako leków pierwszego rzutu[13]. Osoby z marskością wątroby najbardziej potrzebują leczenia[13].
Stosowanie interferonu, który wymagał iniekcji codziennie lub trzy razy w tygodniu, został zastąpiony przez pegylowany interferon, który wtryskuje się raz na tydzień[14]. Leczenie zmniejsza replikację wirusa w wątrobie, zmniejszając tym samym wiremię. Odpowiedź na leczenie zależy od genotypu. Leczenie interferonem prowadzi do serokonwersji HBe u 37% zakażonych genotypem A i 6% zakażonych genotypem D. W przypadku genotypów B i C serokonwersja zachodzi w 15% przypadków. Trwała utrata antygenu HBe po leczeniu wynosi około 45% w przypadku genotypów A i B oraz 25–30% w przypadku genotypów C i D[15].
Profilaktyka[edytuj | edytuj kod]
HBV ulega zniszczeniu po 60 minutach podczas sterylizacji suchym powietrzem w temperaturze 160 °C, w autoklawie po 30 minutach. Gotowanie nie niszczy cząstek wirusa. Wrażliwy na środki dezynfekcyjne na bazie chloru (podchloryn sodowy, chloramina). W temperaturze pokojowej lub zamrożony może przetrwać wiele lat. Wirus HBV jest bardzo mało wrażliwy na promieniowanie ultrafioletowe.
Profilaktycznie przeciw WZW B stosuje się szczepienia ochronne. Światowa Organizacja Zdrowia zaleca podanie szczepionki w ciągu 24 godzin po urodzeniu[1]. W Polsce szczepienia są obowiązkowe w 1 dobie życia dla osób urodzonych od 1996 roku[16].
Zaleca się szczepienia przed zabiegami chirurgicznymi. Szczepienie podaje się je podskórnie najczęściej według schematu 0–1–6 miesiąc. Możliwe jest szybkie uodpornienie według schematu 0–7–21 dzień, z dawką przypominającą po roku. Jest ono stosowane rzadko, gdyż daje mniejszą skuteczność. Stosowane np. przed zabiegami chirurgicznymi u osób wcześniej nieszczepionych lub w nagłych wyjazdach do stref endemicznych. Nie ma potrzeby stosowania dawek przypominających, zalecając jedynie podawanie pojedynczej dawki szczepionki co 5–10 lat u chorych z niektórymi zaburzeniami immunologicznymi.
Istnieją szczepionki skojarzone np. zabezpieczające równocześnie przeciw HBV i HAV. Ich skuteczność jest taka sama jak szczepionki monowalentnej. Nie istnieje możliwość zakażenia się wirusowym zapaleniem wątroby typu B poprzez szczepionkę, ponieważ szczepionka nie zawiera wirusów HBV, a jedynie jedno z białek strukturalnych wirusa.
Immunoglobulinę HBIG stosuje się w profilaktyce poekspozycyjnej osób nieszczepionych, noworodków, których matka jest nosicielem replikującym HBV oraz u osób szczepionych, u których miano swoistych przeciwciał anty-HBs jest niższe niż 10jm./l.
Epidemiologia[edytuj | edytuj kod]

Powyżej 8%
Pomiędzy 2 a 7%
Mniej niż 2%
W latach 1993–2001 liczba zachorowań na WZW typu B zmalała o 82%. Przede wszystkim dzięki upowszechnieniu szczepień. Mimo to w 2001 roku zanotowano w Polsce 2394 przypadki zachorowań. W Polsce według PZH zakażonych (pacjenci z dodatnim antygenem HBs) jest 1–1,5% społeczeństwa, co daje 380-500 tysięcy zakażonych osób, dzięki czemu Polska zalicza się do krajów o niskiej częstości występowania zakażenia HBV. Kontakt z wirusem B zapalenia wątroby miało 7,5–40% badanych. Każda osoba, która nie była szczepiona przeciw HBV powinna poddać się szczepieniu, najlepiej po uprzednim wykonaniu badania na ewentualną obecność antygenu HBs.
Zakażenie następuje droga pozajelitową, przez zakażone igły, strzykawki, narzędzia chirurgiczne i stomatologiczne, przetaczanie krwi zakażonej wirusami oraz wydzieliny organizmu: spermę, śluz szyjkowy.
Nie występuje w kale, ślinie i łzach. Zakażenie nie jest możliwe na drodze fekalno-oralnej. Nie można się zarazić poprzez pożywienie.
W Polsce najczęstszym źródłem zakażenia są zabiegi medyczne (np. w województwie opolskim w latach 2007–2013 były to głównie zabiegi chirurgiczne[17])[18][19].
Bardzo ważną grupę zakażeń stanowią zakażenia w salonach tatuaży, przy przekłuwaniu uszu i innych części ciała, i przy drobnych zabiegach kosmetycznych (np. usuwanie znamion). Ryzyko zarażenia niesie także akupunktura. Na dalszych miejscach (w USA jest to główne źródło zarażenia) wymienia się kontakty seksualne i przeniesienie z matki na dziecko. Trzeba podkreślić, że ryzyko przeniesienia infekcji HBV podczas przypadkowych kontaktów seksualnych jest dużo większe niż ryzyko przeniesienia HIV. Po pierwsze ze względu na większą chorobowość w Polsce około 500 tys. przypadków HBV, około 10 tys. przypadków HIV, a po drugie ze względu na dużo łatwiejsze przenoszenie HBV niż HIV, wirus HIV jest bardziej wrażliwy na czynniki środowiskowe.
Osobną grupę ryzyka stanowią narkomani stosujący środki dożylne.
Ryzyko zainfekowania osoby zdrowej o pełnej odporności produktami krwiopochodnymi wynosi 1:4 (dla porównania HIV – 1:400). Do zarażenia potrzeba 0,00004 ml zarażonej krwi (w przypadku HIV 0,1 ml).
W przypadku mężczyzn 16%, a w przypadku kobiet 40% nieuodpornionych partnerów seksualnych osób z HBV zostanie zainfekowane już przez pierwszy kontakt seksualny bez prezerwatywy. Prawidłowo użyta prezerwatywa zabezpiecza przed zakażeniem w 100%. Podobnie całkowicie bezpieczny jest skutecznie zaszczepiony partner seksualny podczas stosunku bez zabezpieczenia.
Nie ma sezonowości zakażenia.
Przewlekłe zapalenie wątroby typu B jest jednym z najistotniejszych problemów zdrowotnych na świecie, dotyczy on ponad 410 milionów ludzi (dane z 2003 roku według WHO; wzrost o 60 mln w ciągu ostatnich 15 lat). Zakażenie HBV jest główną przyczyną niewydolności, marskości i raka wątroby. Mniej więcej u jednej czwartej – jednej trzeciej ludzi chorych na WZW typu B rozwinie się postępująca choroba wątroby, a około milion ludzi rocznie umrze z tego powodu. WZW typu B jest 10. najczęstszą przyczyną śmierci na świecie.
Najbardziej narażone są nieszczepione osoby po 25 roku życia. Osoby młodsze zazwyczaj przeszły cykl szczepień w ramach programu szczepień obowiązkowych.
Najwięcej nosicieli HBV znajduje się w krajach Azji oraz w basenie Morza Śródziemnego i krajach arabskich (nawet do 20% społeczeństwa, na Tajwanie 80%). Na tych obszarach występuje także duże ryzyko nadkażenia wirusem Delta (HDV), który w Polsce występuje sporadycznie. W Europie duże ryzyko zakażenia wirusem HBV występuje we Włoszech, Hiszpanii, Portugalii, Grecji, Albanii, krajach byłej Jugosławii, Rumunii i Bułgarii, a także w krajach byłego Związku Radzieckiego. Polska jest zaliczana do krajów średniego ryzyka. Rumunia, Bułgaria oraz Ukraina wymieniane są jako kraje o potencjalnie największym rozpowszechnieniu wirusa Delta (HDV) towarzyszącego zapaleniom typu B.
Klasyfikacja ICD10[edytuj | edytuj kod]
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: B16 | Ostre wirusowe zapalenie wątroby B |
| ICD-10: B16.0 | Ostre wirusowe zapalenie wątroby B z nadkażeniem wirusem delta ze śpiączką wątrobową |
| ICD-10: B16.1 | Ostre wirusowe zapalenie wątroby B z nadkażeniem wirusem delta bez śpiączki wątrobowej |
| ICD-10: B16.2 | Ostre wirusowe zapalenie wątroby B bez nadkażenia wirusem delta ze śpiączką wątrobową |
| ICD-10: B16.9 | Ostre wirusowe zapalenie wątroby B bez nadkażenia wirusem delta i bez śpiączki wątrobowej |
| ICD-10: B18 | Przewlekłe wirusowe zapalenie wątroby |
| ICD-10: B18.0 | Przewlekłe wirusowe zapalenie wątroby B z wirusem delta |
| ICD-10: B18.1 | Przewlekłe wirusowe zapalenie wątroby B bez wirusa delta |
Zobacz też[edytuj | edytuj kod]
Przypisy[edytuj | edytuj kod]
- ↑ a b Hepatitis B. Światowa Organizacja Zdrowia. [dostęp 2014-04-15]. (ang.).
- ↑ Marta Lewandowska, Anna Piekarska, New directions in hepatitis B therapy research, „Clinical and Experimental Hepatology”, 3 (3), 2017, s. 119–126, DOI: 10.5114/ceh.2017.68831, ISSN 2392-1099, PMID: 29062901, PMCID: PMC5649484 [dostęp 2018-05-07].
- ↑ Hepatitis B FAQs for the Public. Centers for Disease Control and Prevention. [dostęp 2014-04-15]. (ang.).
- ↑ Lamivudine for the treatment of membranous glomerulopathy secondary to chronic Hepatitis B infection.. ncbi.nlm.nih.gov. [dostęp 2016-01-15]. (ang.).
- ↑ Bonino F., Chiaberge E., Maran E., Piantino P. Serological markers of HBV infectivity. „Ann. Ist. Super. Sanita”. 24 (2), s. 217–223, 1987. PMID: 3331068. (ang.).
- ↑ Karayiannis P., Thomas HC.: Desk Encyclopedia of Human and Medical Virology. Boston: Academic Press, 2009, s. 110. ISBN 0-12-375147-0.
- ↑ Liaw YF, Brunetto MR, Hadziyannis S. The natural history of chronic HBV infection and geographical differences. „Antiviral Therapy”. 15, s. 25–33, 2010. DOI: 10.3851/IMP1621. PMID: 21041901. (ang.).
- ↑ Hepatitis Viruses. W: Zuckerman AJ: Baron’s Medical Microbiology. University of Texas Medical Branch, 1996. ISBN 0-9631172-1-1.
- ↑ Lok AS, McMahon BJ. Chronic hepatitis B. „Hepatology”. 45 (2), s. 507–539, 2007-02. DOI: 10.1002/hep.21513. PMID: 17256718.
- ↑ Zoulim F. New nucleic acid diagnostic tests in viral hepatitis. „Semin. Liver Dis.”. 26 (4), s. 309–317, 2006-11. DOI: 10.1055/s-2006-951602. PMID: 17051445.
- ↑ prof. dr hab. n. med. Jacek Juszczyk: Ostre wirusowe zapalenie wątroby typu B. mp.pl, 2013-10-09. [dostęp 2015-01-14]. (pol.).
- ↑ Program lekowy: LECZENIE PRZEWLEKŁEGO WIRUSOWEGO ZAPALENIA WĄTROBY TYPU B (ICD-10 B 18.1). mz.gov.pl. [dostęp 2015-01-14]. (pol.).
- ↑ a b GUIDELINES FOR THE PREVENTION, CARE AND TREATMENT OF PERSONS WITH CHRONIC HEPATITIS B INFECTION. Światowa Organizacja Zdrowia. [dostęp 2016-11-29]. (ang.).
- ↑ Pegasys, INN-Peginterferon alfa-2a. ema.europa.eu. [dostęp 2015-01-14]. (pol.).
- ↑ Guang-Wen Cao: Clinical relevance and public health significance of hepatitis B virus genomic variations. wjgnet.com. [dostęp 2015-01-14]. (ang.).
- ↑ Kalendarz Szczepień. szczepienia.pzh.gov.pl. [dostęp 2018-11-01]. (pol.).
- ↑ Anna Matejuk, Krzysztof Simon. Epidemiologia wzw typu B według danych zarejestrowanych w WSSE w Opolu w latach 2007–2013. „Probl Hig Epidemiol”. 98 (2), s. 133–138, 2007. ISSN 1895-4316.
- ↑ Aleksandra Wiktor, Tomasz Borawski, Małgorzata Stępień, Hepatitis B in Poland in 2017, „Przeglad Epidemiologiczny”, 73 (2), 2019, s. 157–166, DOI: 10.32394/pe.73.15, PMID: 31385672 [dostęp 2021-02-04].
- ↑ European Centre for Disease Prevention and Control: Hepatitis B: Annual epidemiological report for 2017. Stockholm: ECDC, 2019, s. 7. (ang.).
Bibliografia[edytuj | edytuj kod]
|
|