Choroba Alzheimera: Różnice pomiędzy wersjami
| [wersja nieprzejrzana] | [wersja przejrzana] |
m Usunięcie odwołania do pliku TAU_HIGH.JPG, ponieważ użytkownik Fastily skasował go z Commons |
m drobne merytoryczne |
||
| Linia 1: | Linia 1: | ||
{{Choroba infobox |
|||
{{Redirect|Alzheimer}} |
|||
|nazwa = Choroba Alzheimera |
|||
{{pp-semi|small=yes}}{{pp-move-indef}} |
|||
|nazwa łacińska = |
|||
{{Infobox disease |
|||
|grafika = |
|||
|Name=Alzheimer's disease |
|||
|podpis grafiki = |
|||
|Image=Alzheimer's_disease_brain_comparison.jpg |
|||
|ICD10 = G30 |
|||
|Caption=Comparison of a normal aged brain (left) and the brain of a person with Alzheimer's (right). Differential characteristics are pointed out. |
|||
|ICD10 nazwa = |
|||
|DiseasesDB=490 |
|||
|ICD10.0 = Choroba Alzheimera o wczesnym początku |
|||
|ICD10={{ICD10|G|30||g|30}}, {{ICD10|F|00||f|00}} |
|||
|ICD10.1 = Choroba Alzheimera o późnym początku |
|||
|ICD9={{ICD9|331.0}}, {{ICD9|290.1}} |
|||
|ICD10.2 = |
|||
|ICDO= |
|||
|ICD10.3 = |
|||
|OMIM=104300 |
|||
|ICD10.4 = |
|||
|MedlinePlus=000760 |
|||
|ICD10.5 = |
|||
|eMedicineSubj=neuro |
|||
|ICD10.6 = |
|||
|eMedicineTopic=13 |
|||
|ICD10.7 = |
|||
|MeshID=D000544 |
|||
|ICD10.8 = Otępienie typu alzheimerowskiego |
|||
|GeneReviewsNBK=NBK1161 |
|||
|ICD10.9 = Inne określone choroby zwyrodnieniowe układu nerwowego |
|||
|}} |
|||
|DSM nazwa = |
|||
'''Choroba Alzheimera''' ('''AD''') - najczęstsza postać [[otępienia]], nieuleczalna i postępująca choroba neurodegeneracyjna, prowadząca do śmierci pacjenta. Opisał ją po raz pierwszy niemiecki neuropatolog [[Alois Alzheimer]] w 1906, od nazwiska którego ją nazwano<ref name="pmid9661992"/>. Njaczęściej spotyka się ją u osób po 65. roku życia<ref>{{vcite journal | autor = Brookmeyer R., Gray S., Kawas C. | tytuł = Projections of Alzheimer's disease in the United States and the public health impact of delaying disease onset | czasopismo = [[American Journal of Public Health]] | wolumin = 88 | wydanie = 9 | strony = 1337–42 | rok = 1998 | miesiąc = September | pmid = 9736873 | pmc = 1509089 | doi = 10.2105/AJPH.88.9.1337}}</ref>, aczkolwiek rzadziej pojawia się też wcześniej. W 2006 na świecie cierpiało na nią około 26,6 miliona osób. Przewiduje się, że w 2050 dotknie ona jednej osoby na 85 ludzi<ref name="Brookmeyer2007"/>. |
|||
|DSM nazwa łacińska = |
|||
|DSM = |
|||
|ICDO = |
|||
|DiseasesDB = |
|||
|OMIM = |
|||
|MedlinePlus = |
|||
|MeshID = |
|||
|MeshYear = |
|||
}} |
|||
{{Choroba infobox |
|||
|nazwa = Otępienie w chorobie Alzheimera |
|||
|nazwa łacińska = |
|||
|grafika = |
|||
|podpis grafiki = |
|||
|ICD10 = F00 |
|||
|ICD10 nazwa = |
|||
|ICD10.0 = Otępienie w chorobie Alzheimera z wczesnym początkiem |
|||
|ICD10.1 = Otępienie w chorobie Alzheimera z późnym początkiem |
|||
|ICD10.2 = Otępienie atypowe lub mieszane w chorobie Alzheimera |
|||
|ICD10.3 = |
|||
|ICD10.4 = |
|||
|ICD10.5 = |
|||
|ICD10.6 = |
|||
|ICD10.7 = |
|||
|ICD10.8 = |
|||
|ICD10.9 = Otępienie w chorobie Alzheimera, nieokreślone |
|||
|DSM nazwa = |
|||
|DSM nazwa łacińska = |
|||
|DSM = |
|||
|ICDO = |
|||
|DiseasesDB = 29283 |
|||
|OMIM = |
|||
|MedlinePlus = 000739 |
|||
|MeshID = D003704 |
|||
|MeshYear = 2010 |
|||
}} |
|||
[[Plik:Alzheimer dementia (3) presenile onset.jpg|thumb|Obraz histopatologiczny płytek starczych w korze mózgu pacjenta z chorobą Alzheimera o początku przed okresem starzenia. Barwienie srebrem]] |
|||
'''Choroba Alzheimera''' (łac. ''Morbus Alzheimer'', ang. ''Alzheimer's disease'') – postępująca, [[choroby neurodegeneracyjne|degeneracyjna choroba]] [[ośrodkowy układ nerwowy|ośrodkowego układu nerwowego]], charakteryzująca się występowaniem [[Otępienie|otępienia]]. |
|||
Nazwa choroby pochodzi od nazwiska niemieckiego psychiatry i neuropatologa [[Alois Alzheimer|Aloisa Alzheimera]], który opisał tę chorobę w 1906 roku. |
|||
Choć choroba przebiega inaczej u każdego pacjenta, występuje wiele często spotykanych objawów<ref name="alzheimers.org">{{cytuj stronę | tytuł = What is Alzheimer's disease? | url = http://www.alzheimers.org.uk/site/scripts/documents_info.php?documentID = 100 | opublikowany = Alzheimers.org.uk | rok = 2007 | miesiąc = August | data dostępu = 2008-02-21}}</ref>. Wczesne symptomy brane są często błędnie za związane z wiekiem lub ze stresem<ref name="pmid17222085">{{vcite journal | autor = Waldemar G | tytuł = Recommendations for the diagnosis and management of Alzheimer's disease and other disorders associated with dementia: EFNS guideline | czasopismo = Eur J Neurol | wolumin = 14 | wydanie = 1 | strony = e1–26 | rok = 2007 | miesiąc = January | pmid = 17222085 | doi = 10.1111/j.1468-1331.2006.01605.x | author-separator = , | author2 = Dubois B | author3 = Emre M | display-authors = 3 | last4 = Georges | first4 = J. | last5 = McKeith | first5 = I. G. | last6 = Rossor | first6 = M. | last7 = Scheltens | first7 = P. | last8 = Tariska | first8 = P. | last9 = Winblad | first9 = B.}}</ref>. We wczesnych stadiach najczęstszym objawem jest trudność w przypominaniu sobie niedawnych zdarzeń. W przypadku podejrzenia diagnoza stawiana jest dzięki testom oceniającym zachowanie i zdolności kognitywne, a następnie [[neuroobrazowanie|neurobrazowaniu]], o ile istnieje taka możliwość<ref name="alzres">{{cytuj stronę | tytuł = Alzheimer's diagnosis of AD | url = http://www.alzheimersresearchuk.org/diagnosis/ | opublikowany = Alzheimer's Research Trust | data dostępu = 2008-02-29}}</ref>. Z postępem choroby pojawić się mogą takie objawy, jak [[splątanie]], drażliwość, agresja, wahania nastroju, trudności językowe, utrata pamięci długoterminowej. Chorzy wyłączają się w końcu z życia rodzinnego i społecznego<ref name="pmid17222085"/><ref name="pmid17823840">{{vcite journal | autor = Tabert MH, Liu X, Doty RL, Serby M, Zamora D, Pelton GH, Marder K, Albers MW, Stern Y, Devanand DP | tytuł = A 10-item smell identification scale related to risk for Alzheimer's disease | czasopismo = Ann. Neurol. | wolumin = 58 | wydanie = 1 | strony = 155–160 | rok = 2005 | pmid = 15984022 | doi = 10.1002/ana.20533}}</ref>. Stopniowo tracone są funkcje życiowe, co prowadzi do śmierci<ref name="nihstages">{{cytuj stronę | tytuł = About Alzheimer's Disease: Symptoms | url = http://www.nia.nih.gov/alzheimers/topics/symptoms | opublikowany = National Institute on Aging | data dostępu = 2011-12-28}}</ref>. Choroba u każdego pacjenta przebiega odmiennie, wobec czego prognozowanie w przypadku konkretnej osoby napotyka trudności. Nim ujawni się w pełni, AD przebiega skrycie przez nieznany i zmienny okres, potrafi postępować bez diagnozy przez lata. Średnia długość życia po postawieniu diagnozy wynosi 7 lat<ref name="pmid3776457">{{vcite journal | autor = Mölsä PK, Marttila RJ, Rinne UK | tytuł = Survival and cause of death in Alzheimer's disease and multi-infarct dementia | czasopismo = Acta Neurol Scand | wolumin = 74 | wydanie = 2 | strony = 103–7 | rok = 1986 | miesiąc = August | pmid = 3776457 | doi = 10.1111/j.1600-0404.1986.tb04634.x}}</ref>. Mniej niż 3% chorych przeżywa ponad 14 lat z diagnozą<ref name="pmid7793228">{{vcite journal | autor = Mölsä PK, Marttila RJ, Rinne UK | tytuł = Long-term survival and predictors of mortality in Alzheimer's disease and multi-infarct dementia | czasopismo = ActaNeurol Scand | wolumin = 91 | wydanie = 3 | strony = 159–64 | rok = 1995 | miesiąc = March | pmid = 7793228}}</ref>. |
|||
== Historia == |
|||
Przyczyny i postęp choroby Alzheimera wciąż są zrozumiane słabo. Badania wskazują, że wiąże się ona z [[blaszki amyloidowe|plakami]] i [[splątki neurofibrylarne|splątkami neurofibrylarnymi]] (tangle) w [[mózg]]u<ref name="pmid15184601"/>. Obecnie stosowane jest jest jedynie [[leczenie objawowe]]. Nie ma terapii zatrzymującej czy odwracającej progres choroby. Wedle stanu na rok 2012 ponad 1000 [[badanie kliniczne|badań klinicznych]] próbowało znaleźć sposoby leczenia AD, nie wiadomo jednak, czy którakolwiek z testowanych metod zadziała<ref name="CT">{{cytuj stronę | url = http://www.clinicaltrials.gov/ct2/results?term = alzheimer | tytuł = Clinical Trials. Found 1012 studies with search of: alzheimer | data dostępu = 2011-01-10 | opublikowany = US National Institutes of Health}}</ref>. Ćwiczenia umysłowe, fizyczne i zrównoważona dieta sugerowane są jako sposoby na opóźnienie objawów poznawczych (ale nie patologii mózgu) u zdrowych starszych osób, nie ma jednak dowodu potwierdzającego taki efekt<ref name="prevention1">{{cytuj stronę | tytuł = More research needed on ways to prevent Alzheimer's, panel finds | url = http://www.nia.nih.gov/alzheimers/announcements/2010/06/more-research-needed-ways-prevent-alzheimers-panel-finds | format = PDF | opublikowany = National Institute on Aging | data dostępu = 2008-02-29 | data = 2006-08-29}}</ref>. |
|||
[[Plik:Auguste D aus Marktbreit.jpg|thumb|Auguste Deter (1850-1906), pacjentka Aloisa Alzheimera]] |
|||
W 1901 roku niemiecki psychiatra [[Alois Alzheimer]] po raz pierwszy zaobserwował u 51-letniej Augusty D. chorobę nazwaną potem jego nazwiskiem. W jej przypadku pierwszym objawem były urojenia zdrady małżeńskiej. Następnie rozwinęły się postępujące zaburzenia pamięci, orientacji, zubożenie języka i problemy z wykonywaniem wyuczonych czynności. |
|||
Po trzech latach choroby pacjentka nie rozpoznawała członków swojej rodziny i siebie, nie była w stanie żyć samodzielnie i musiała zostać umieszczona w specjalnym zakładzie dla umysłowo chorych we Frankfurcie. Alzheimer śledził przebieg jej choroby aż do jej śmierci w 1906 roku, 4 i pół roku od początkowych objawów. Wkrótce dr Alzheimer przedstawił przypadek Augusty D. na forum medycznym i opublikował wyniki swoich badań. Określenia „choroba Alzheimera” użył po raz pierwszy [[Emil Kraepelin]] w swoim ''Podręczniku psychiatrii'' z 1910 roku. |
|||
Z uwagi na nieuleczalność i wyniszczający charakter choroby cierpiący na nią wymagają pomocy otoczenia. Rolę głównego opiekuna obejmuje zazwyczaj małżonek lub bliski krewny<ref name="metlife.com">{{cytuj stronę | tytuł = The MetLife study of Alzheimer's disease: The caregiving experience | miesiąc = August | rok = 2006 | opublikowany = MetLife Mature Market Institute | format = PDF | data dostępu = 2011-02-05 | url = http://www.metlife.com/assets/cao/mmi/publications/studies/mmi-alzheimers-disease-caregiving-experience-study.pdf | archiveurl = http://web.archive.org/web/20110108073750/http://www.metlife.com/assets/cao/mmi/publications/studies/mmi-alzheimers-disease-caregiving-experience-study.pdf | archivedate = 8 January 2011 <!--DASHBot--> | deadurl = no}}</ref>. AD znana jest z wielkiego ciężaru nakładanego na opiekunów, obejmującego wiele płaszczyzn: społeczną, psychologiczną, fizyczną i ekonomiczną<ref name="pmid17662119">{{vcite journal | autor = Thompson CA, Spilsbury K, Hall J, Birks Y, Barnes C, Adamson J | tytuł = Systematic review of information and support interventions for caregivers of people with dementia | czasopismo = BMC Geriatr | wolumin = 7 | strony = 18 | rok = 2007 | pmid = 17662119 | pmc = 1951962 | doi = 10.1186/1471-2318-7-18}}</ref><ref name="pmid10489656">{{vcite journal | autor = Schneider J, Murray J, Banerjee S, Mann A | tytuł = EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer's disease: I—Factors associated with carer burden | czasopismo = International Journal of Geriatric Psychiatry | wolumin = 14 | wydanie = 8 | strony = 651–661 | rok = 1999 | miesiąc = August | pmid = 10489656 | doi = 10.1002/(SICI)1099-1166(199908)14:8<651::AID-GPS992>3.0.CO;2-B}}</ref><ref name="pmid10489657">{{vcite journal | autor = Murray J, Schneider J, Banerjee S, Mann A | tytuł = EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer's disease: II—A qualitative analysis of the experience of caregiving | czasopismo = International Journal of Geriatric Psychiatry | wolumin = 14 | wydanie = 8 | strony = 662–667 | rok = 1999 | miesiąc = August | pmid = 10489657 | doi = 10.1002/(SICI)1099-1166(199908)14:8<662::AID-GPS993>3.0.CO;2-4}}</ref>. W [[kraje rozwinięte|krajach rozwiniętych]] choroba należy do najbardziej kosztownych dla społeczeństwa<ref name="pmid15685097">{{vcite journal | autor = Bonin-Guillaume S, Zekry D, Giacobini E, Gold G, Michel JP | tytuł = Impact économique de la démence (English: The economical impact of dementia) | język = French | czasopismo = Presse Med | issn = 0755-4982 | wolumin = 34 | wydanie = 1 | strony = 35–41 | rok = 2005 | miesiąc = January | pmid = 15685097}}</ref><ref name="pmid9543467">{{vcite journal | autor = Meek PD, McKeithan K, Schumock GT | tytuł = Economic considerations in Alzheimer's disease | czasopismo = Pharmacotherapy | wolumin = 18 | wydanie = 2 Pt 2 | strony = 68–73; discussion 79–82 | rok = 1998 | pmid = 9543467}}</ref>. |
|||
{{TOC limit|3}} |
|||
== |
== Epidemiologia == |
||
Jest to najczęstsza przyczyna występowania otępienia u osób powyżej 65 roku życia. Ocenia się{{kto}}, że na świecie choruje na chorobę Alzheimera ok. 30 mln osób, w Polsce ok. 200 tys. Ze względu na starzenie się społeczeństw w krajach uprzemysłowionych zakłada się, że liczba chorych do roku 2050 potroi się. |
|||
Przebieg choroby podzielono na 4 etapy o postępujących wzorcach uszkodzeń poznawczych i funkcjonalnych. |
|||
Początek choroby występuje zwykle po 65 roku życia. Przed 65 rokiem życia zachorowania na chorobę Alzheimera stanowią mniej niż 1% przypadków<ref name="Merritt's neurology / edited by Lewis P. Rowland">{{Cytuj książkę | nazwisko=Rowland | imię=Lewis P. | autor link=Lewis P. Rowland | tytuł=Merritt's neurology / edited by Lewis P. Rowland | data=2005 | wydawca=Lippincott Williams & Wilkins | miejsce=Philadelphia | isbn=978-0-7817-5311-1 | strony=}}</ref>. Badania epidemiologiczne stwierdzają, że zapadalność na chorobę Alzheimera wzrasta z wiekiem – u osób po 65 roku życia stwierdza się ją u ok. 14%, a po 80 roku życia w ok. 40%. Po 85 roku życia częstość otępienia naczyniopochodnego zwiększa się w porównaniu z chorobą Alzheimera wśród chorych z otępieniem<ref name="szczeklik">{{Cytuj książkę | autor = Szczeklik Andrzej (red) | tytuł = Choroby wewnętrzne : stan wiedzy na rok 2010 | data = 2010 | wydawca = Medycyna Praktyczna | miejsce = Kraków | isbn = 978-83-7430-255-5 | strony = 1951–1955}}</ref>. |
|||
===Predemencja=== |
|||
Pierwsze objawy często mylnie przypisuje się [[starzenie|starzeniu]] lub [[stres]]owi biologicznemu<ref name="pmid17222085"/>. Szczegółowe testy neuropsychologiczne mogą ujawnić łagodne problemy sfery poznawczej do ośmiu lat przed spełnieniem przez pacjenta klinicznych kryteriów pozwalających na postawienienie [[diagnoza|diagnozy]] AD<ref name="pmid15324363">{{vcite journal | autor = Bäckman L, Jones S, Berger AK, Laukka EJ, Small BJ | tytuł = Multiple cognitive deficits during the transition to Alzheimer's disease | czasopismo = J Intern Med | wolumin = 256 | wydanie = 3 | strony = 195–204 | rok = 2004 | miesiąc = Sep | pmid = 15324363 | doi = 10.1111/j.1365-2796.2004.01386.x}}</ref>. Te wczesne objawy mogą dotyczyć najbardziej złożonych czynności codziennych<ref>{{vcite journal | autor = Nygård L | tytuł = Instrumental activities of daily living: a stepping-stone towards Alzheimer's disease diagnosis in subjects with mild cognitive impairment? | czasopismo = Acta Neurol Scand | wolumin = Suppl | wydanie = 179 | strony = 42–6 | rok = 2003 | miesiąc = | pmid = 12603250 | doi = 10.1034/j.1600-0404.107.s179.8.x}}</ref>. Najbardziej rzuca się w oczy ubytek pamięci w postaci trudności z przypominaniem sobie niedawno zapamiętanych faktów i niemożność zapamiętywania nowych informacji<ref name="pmid15324363"/><ref name="pmid12603249">{{vcite journal | autor = Arnáiz E, Almkvist O | tytuł = Neuropsychological features of mild cognitive impairment and preclinical Alzheimer's disease | czasopismo = Acta Neurol. Scand., Suppl. | wolumin = 179 | strony = 34–41 | rok = 2003 | pmid = 12603249 | doi = 10.1034/j.1600-0404.107.s179.7.x}}</ref>. |
|||
== Etiopatogeneza == |
|||
Subtelne problemy z [[funkcje wykonawcze|funkcjami wykonawczymi]], jak [[uwaga]], [[planowanie]], [[elastyczność]], [[myślenie abstrakcyjne]] lub uszkodzenie [[pamięć semantyczna|pamięci semantycznej]] (obejmującej znaczenia i powiązania między pojęciami) również mogą być symptomatyczne we wczesnych stadiach AD<ref name="pmid15324363"/>. Często obserwuje się też wtedy [[apatia|apatię]], pozostającą najbardziej uporczywym objawem [[neuropsychiatria|neuropsychiatrycznym]] w przebiegu choroby<ref>{{vcite journal | autor = Landes AM, Sperry SD, Strauss ME, Geldmacher DS | tytuł = Apathy in Alzheimer's disease | czasopismo = J Am Geriatr Soc | wolumin = 49 | wydanie = 12 | strony = 1700–7 | rok = 2001 | miesiąc = Dec | pmid = 11844006 | doi = 10.1046/j.1532-5415.2001.49282.x}}</ref>. Przedkliniczny okres AD nazywa się także fazą [[łagodne zaburzenie poznawcze|fazą łagodnych zaburzeń poznawczych]] (MCI – Mild Cognitive Impairment)<ref name="pmid12603249"/>, aczkolwiek cały czas podlega dyskusji, czy jest termin ten określa pierwszy etap AD, czy też osobne stadium diagnostyczne<ref name="pmid17279076">{{vcite journal | autor = Petersen RC | tytuł = The current status of mild cognitive impairment—what do we tell our patients? | czasopismo = Nat Clin Pract Neurol | wolumin = 3 | wydanie = 2 | strony = 60–1 | rok = 2007 | miesiąc = February | pmid = 17279076 | doi = 10.1038/ncpneuro0402}}</ref>. Dla AD charakterystyczna jest postać amnestyczna MCI, w której dominują zaburzenia pamięci. Choroba ta może się też rozwinąć z MCI z nieznacznie zaburzonymi wieloma funkcjami poznawczymi, ta postać MCI może także przejść w [[otępienie naczyniowopochodne]], a inne postaci MCI w [[otępienie czołowo-skroniowe]], [[otępienie z ciałami Lewy'ego]] bądź [[otępienie w chorobie Parkinsona]]<ref name="Sobów">{{cytuj książkę | nazwisko = Jarema | imię = Marek | tytuł = Psychiatria. Podręczni dla studentów medycyny | wydawca = Wydawnictwo Lekarskie PZWL | miejsce = Warszawa | data = 2011 | strony = 62-63 | isbn = 978-83-200-4180-4 | nazwisko2 = Rabe-Jabłońska | imię2 = Jolanta | rozdział = Zaburzenia psychiczne wywołane organicznym uszkodzeniem ośrodkowego układu nerwowego (otępienia, organiczne zaburzenia psychiczne) | imię r = Tomasz | nazwisko r = Sobów}}</ref>. |
|||
Przyczyna warunkująca wystąpienie tej choroby nie jest znana. |
|||
Na początek wystąpienia objawów i przebieg choroby mają wpływ również czynniki genetyczne, środowiskowe i choroby współistniejące (np. [[choroby układu krążenia]]). |
|||
===Wczesny etap=== |
|||
Narastające pogorszenie zdolności uczenia się i pamięci prowadzi do definitywnej diagnozy u pacjentów ciepriących na chorobę Alzheimera. W małym osetku trudności językowe, związane z funkcjami wykonawczymi, [[percepcja|percepcją]] ([[agnozja]]) czy wykonywaniem ruchów ([[apraksja]]) wydają się odgrywać większą rolę, niż zaburzenia pamięci<ref name="pmid10653284">{{vcite journal | autor = Förstl H, Kurz A | tytuł = Clinical features of Alzheimer's disease | czasopismo = European Archives of Psychiatry and Clinical Neuroscience | wolumin = 249 | wydanie = 6 | strony = 288–290 | rok = 1999 | pmid = 10653284 | doi = 10.1007/s004060050101}}</ref>. AD nie niszczy w jednakowym stopniu wszystkich rodzajów pamięci. [[Pamięć długoterminowa]] ([[pamięć epizodyczna|epizodyczna]]), [[pamięć semantyczna|semantyczna]] i [[pamięć proceduralna|proceduralna]] objęte są chorbą w mniejszym stopniu, niż zapamiętywaie nowych faktów czy wspomnień<ref name="pmid1300219">{{vcite journal | autor = Carlesimo GA, Oscar-Berman M | tytuł = Memory deficits in Alzheimer's patients: a comprehensive review | czasopismo = Neuropsychol Rev | wolumin = 3 | wydanie = 2 | strony = 119–69 | rok = 1992 | miesiąc = June | pmid = 1300219 | doi = 10.1007/BF01108841}}</ref><ref name="pmid8821346">{{vcite journal | autor = Jelicic M, Bonebakker AE, Bonke B | tytuł = Implicit memory performance of patients with Alzheimer's disease: a brief review | czasopismo = International Psychogeriatrics | wolumin = 7 | wydanie = 3 | strony = 385–392 | rok = 1995 | pmid = 8821346 | doi = 10.1017/S1041610295002134}}</ref>. |
|||
Istnieją 2 główne postacie choroby Alzheimera: |
|||
Problemy językowe wynikają głównie z zubożenia słownictwa i spadającej [fluencja słowna|fluencji słownej]], co prowadzi do zubożenia języka mówionego i pisanego<ref name="pmid10653284"/><ref name="pmid1856925">{{cytuj pismo | autor = Taler V, Phillips NA | tytuł = Language performance in Alzheimer's disease and mild cognitive impairment: a comparative review | czasopismo = J Clin Exp Neuropsychol | wolumin = 30 | wydanie = 5 | strony = 501–56 | rok = 2008 | miesiąc = July | pmid = 18569251 | doi = 10.1080/13803390701550128 | url = }}</ref>. Na tym etapie pacjent jest zazwyczaj zdony do adekwatnego komunikowania podstawowych myśli<ref name="pmid10653284"/><ref name="pmid1856925"/><ref name="pmid7967534">{{vcite journal | autor = Frank EM | tytuł = Effect of Alzheimer's disease on communication function | czasopismo = J S C Med Assoc | wolumin = 90 | wydanie = 9 | strony = 417–23 | rok = 1994 | miesiąc = September | pmid = 7967534}}</ref>. Podczas wykonywania czynności wymagających ruchów precyzyjnych, jak pisanie, rysowanie czy ubieranie się, może wystąpić [[apraksja]] w postaci trudności w koordynacji i planowaniu pewnych ruchów, zazwyczaj jest ona jednakże niezauważana<ref name="pmid10653284"/>. Z progresją choroby pacjenci mogą często kontynuować próby wykonywania licznych zadań samodzielnie, potrzebują jednak pomocy czy nadzoru w czynnościach wymagających sprawnych funkcji kognitywnych<ref name="pmid10653284"/>. |
|||
* postać rodzinna (''FAD'' - ang. ''Familial Alzheimer's Disease'', ok. 15% przypadków) |
|||
* postać sporadyczna (''SAD'' - ang. ''Sporadic Alzheimer's Disease'', ok. 85% przypadków |
|||
a każda z nich może mieć jedną z 2 odmian: |
|||
* postać wczesna (''EOAD'', początek przed 65 r.ż.) |
|||
* postać późna (''LOAD'', początek po 65 r.ż.) |
|||
Część przypadków z postaci rodzinnej jest dziedziczona w sposób [[dziedziczenie autosomalne dominujące|autosomalny dominujący]]. |
|||
===Etap umiarkowany=== |
|||
Postępujące pogorszenie w końcu uniemożliwia samodzielność. Chorzy nie są w stanie wykonać najczęstszych czyności codziennych<ref name="pmid10653284"/>. Trudności językowe stają się wyraźne z powodu niemożliwości nazywania ([[anomia (zaburzenie mowy)|anomia]]. Skutkuje to częstymi nieprawidłowymi zamianami słów ([[parafazja]]). Umiejętności czytania i pisania są także progresywnie tracone<ref name="pmid10653284"/><ref name="pmid7967534"/>. Złożone sekwencje ruchowe stają się mniej skoordynowane wraz z postępem choroby, wzrasta więc też ryzyko upadków<ref name="pmid10653284"/>. Na tym etapie pogarszają się problemy z pamięcią, chory może mieć trudności z rozpoznawaniem bliskich krewnych<ref name="pmid10653284"/>. [[Pamięć długoterminowa]], wcześniej nietknięta, ulega uszkodzeniu<ref name="pmid10653284"/>. |
|||
Główne czynniki ryzyka wystąpienia choroby Alzheimera: |
|||
Najpowszechniejsze są zmian behawioralne i neuropsychiatryczne. Częste manifestacje stanowią [[błądzenie]], [[złość]] i [[labilność afektu]], co prowadzi do płaczu, wybuchów [[agresja|agresji]] i oporu stawianego opiekunom<ref name="pmid10653284"/>. Występuje również [[sundowning]]<ref>{{vcite journal | autor = Volicer L, Harper DG, Manning BC, Goldstein R, Satlin A | tytuł = Sundowning and circadian rhythms in Alzheimer's disease | czasopismo = Am J Psychiatry | wolumin = 158 | wydanie = 5 | strony = 704–11 | rok = 2001 | miesiąc = May | pmid = 11329390 | url = http://ajp.psychiatryonline.org/cgi/content/full/158/5/704 | data dostępu = 2008-08-27 | doi = 10.1176/appi.ajp.158.5.704}}</ref>. Średnio 30% ludzi cierpiących na AD rozwija [[urojeniowy syndrom błędnej identyfikacji]] i inne objawy [[urojenia|urojeniowe]]<ref name="pmid10653284"/>. Tracą oni również [[wgląd]] na rozwój choroby i związane z tym ograniczenia ([[anosognozja]])<ref name="pmid10653284"/>. Może rozwinąć się [[nietrzymanie moczu]]<ref name="pmid10653284"/>. Objawy te prowadzą do stresu obejmującego krewnych czy innych opiekunów. Może go zredukować przeniesienie chorego spod opieki domowej do odpowiedniej placówki<ref name="pmid10653284"/><ref name="pmid7806732">{{vcite journal | autor = Gold DP, Reis MF, Markiewicz D, Andres D | tytuł = When home caregiving ends: a longitudinal study of outcomes for caregivers of relatives with dementia | czasopismo = J Am Geriatr Soc | wolumin = 43 | wydanie = 1 | strony = 10–6 | rok = 1995 | miesiąc = January | pmid = 7806732}}</ref>. |
|||
* wiek |
|||
* [[Polimorfizm (genetyka)|polimorfizm]] genu ApoE |
|||
* poziom wykształcenia |
|||
* interakcje społeczne i rodzinne{{fakt|data=2012-10}} |
|||
W toku badań wykryto w etiopatogenezie tej choroby przynajmniej 3 postacie jednogenowe zlokalizowane na chromosomach [[chromosom 21|21]] (''[[βAPP]]''), [[chromosom 14|14]] (''[[PS1]]''), [[chromosom 1|1]] (''PS2''). |
|||
===Etap zaawansowany=== |
|||
W końcowym okresie choroby Alzheimera pacjent wykazują całkowitą zależność od opiekunów<ref name="pmid10653284"/>. Jego język ulega redukcji do kilku fraz czy nawet kilku pojedynczych słów, w końcu może to doprowadzić do całkowitej utraty zdolności mowy<ref name="pmid10653284"/><ref name="pmid7967534"/>. Pomimo utraty werbalnych umiejętności lingwistycznych chorzy mogą częstość rozumieć i odpowiadać na sygnały emocjonalne<ref name="pmid10653284"/>. W końcu nie są oni w stanie wykonać samodzielnie nawet najprostszego zadania bez pomocy<ref name="pmid10653284"/>. [[Masa mięśniowa]] i mobilność zmniejszają się, przykuwając pacjenta do łóżka, tracącego nawet zdolność do samodzielnego jedzenia<ref name="pmid10653284"/>. AD prowadzi do śmierci pacjenta, która następue zazwyczaj na skutej czynników zewnętrznych, jak infekcja [[odleżyna|odleżyn]] czy [[zapalenie płuc]]<ref name="pmid10653284"/>. |
|||
Posiadanie [[Allel|allela]] epsilon 4 (APOE4) genu [[apolipoproteina E]] (''APOE'') ([[chromosom 19|19]]) zwiększa 4-krotnie ryzyko zachorowania, a posiadanie dwóch alleli ponad 20 razy. Oprócz zwiększenia ryzyka zachorowania posiadacze APOE4 w młodości uzyskują więcej punktów w testach na inteligencję, częściej idą na studia (84% posiadaczy APOE4 w porównaniu do 55% posiadaczy nieAPOE4), oraz cierpią na mniejsze zaburzenia w wyniku urazów mózgu. Przypuszcza się więc, że na rozwój choroby może mieć wpływ zbyt intensywna praca komórek nerwowych<ref>[http://www.newscientist.com/article/mg20527474.000-a-gene-for-alzheimers-makes-you-smarter.html A gene for Alzheimer's makes you smarter] – 15 II 2010 – New Scientist</ref>. |
|||
== Przyczyny == |
|||
== Zmiany anatomopatologiczne == |
|||
Przyczyna choroby Alzheimera pozostaje zasadniczo nieznana<ref>{{cytuj stronę | url = http://www.alz.org/research/science/alzheimers_disease_causes.asp | tytuł = What We Know Today About Alzheimer's Disease | opublikowany = Alzheimer's Association | data dostępu = 1 October 2011 | cytat = While scientists know Alzheimer's disease involves progressive brain cell failure, the reason cells fail isn't clear.}} |
|||
</ref><ref>{{cytuj stronę | url = http://www.med.nyu.edu/adc/forpatients/ad.html#causes | tytuł = Alzheimer's Disease: Causes | opublikowany = NYU Medical Center/NYU School of Medicine | data dostępu = 30 September 2011 | cytat = The cause of Alzheimer's disease is not yet known, but scientists are hoping to find the answers by studying the characteristic brain changes that occur in a patient with Alzheimer's disease. In rare cases when the disease emerges before the age of sixty-five, these brain changes are caused by a genetic abnormality. Scientists are also looking to genetics as well as environmental factors for possible clues to the cause and cure of Alzheimer's disease.}} |
|||
</ref>, pomijając od 1 do 5% przypadków, w których zidentyfikowano odmienności genetyczne. |
|||
Dochodzi do zaniku [[kora mózgu|kory mózgowej]]. Na poziomie mikroskopowym stwierdza się występowanie blaszek amyloidowych zbudowanych z [[amyloid|beta-amyloidu]] (zwanych też blaszkami starczymi lub płytkami starczymi), które odkładają się w ścianach naczyń krwionośnych. |
|||
Sprawę tą próbuje wyjasnić klka konkurencyjnych [[hipoteza|hipotez]]. |
|||
Obserwuje się także nadmierną agregację [[białko tau|białka tau]] wewnątrz komórek nerwowych mózgu, w postaci [[Splątki neurofibrylarne|splątków neurofibrylarnych]] (NFT). |
|||
===Hipoteza cholinergiczna=== |
|||
Najstarsza jest hipoteza cholinergiczna, na której bazują dostępne obecnie sposoby farmakoterapii<ref name="pmid10071091">{{vcite journal | autor = Francis PT, Palmer AM, Snape M, Wilcock GK | tytuł = The cholinergic hypothesis of Alzheimer's disease: a review of progress | czasopismo = J. Neurol. Neurosurg. Psychiatr. | wolumin = 66 | wydanie = 2 | strony = 137–47 | rok = 1999 | miesiąc = February | pmid = 10071091 | pmc = 1736202 | doi = 10.1136/jnnp.66.2.137 | url = }}</ref>. Proponuje ona, że za AD stoi zmniejszona synteza [[neurotransmiter]]a [[acetylocholina|acetylocholiny]]. Hipoteza ta nie jest wsparta zbyt mocno, bowiem leki mając za zadanie ingerować w niedobór acetylocholiny nie okazały się zbyt skuteczne. Zaproponowano też inne czynniki związane z układem cholinergicznym, jak inicjacja wielkoskalowej agregacji [[amyloid]]u<ref name="pmid15236795">{{vcite journal | autor = Shen ZX | tytuł = Brain cholinesterases: II. The molecular and cellular basis of Alzheimer's disease | czasopismo = Med Hypotheses | wolumin = 63 | wydanie = 2 | strony = 308–21 | rok = 2004 | pmid = 15236795 | doi = 10.1016/j.mehy.2004.02.031}}</ref>, prowadząca do uogólnionego zapalenia tkanki nerwowej<ref name="pmid12934968">{{vcite journal | autor = Wenk GL | tytuł = Neuropathologic changes in Alzheimer's disease | czasopismo = J Clin Psychiatry | wolumin = 64 Suppl 9 | strony = 7–10 | rok = 2003 | pmid = 12934968}}</ref>. |
|||
== Zapobieganie == |
|||
===Hipoteza amyloidowa=== |
|||
Procesowi starzenia nie można zapobiec, ale można go spowolnić. Dowody dotyczące prawdopodobieństwa rozwoju choroby Alzheimera w związku z pewnymi zachowaniami, zwyczajami żywieniowymi, ekspozycją środowiskową oraz chorobami mają różną akceptację w środowisku naukowym<ref>{{Cytuj pismo | nazwisko = Small | imię = Gary W | tytuł = What we need to know about age related memory loss | czasopismo = British Medical Journal | strony = 1502-1507 | data = [[2002-06-22]] | url = | data dostępu = 2006-11-05}}</ref>. |
|||
W 1991 pojawiła się hipoteza amyloidowa głosząca, że fundamentalną rolę w patogenezie choroby odgrywają depozyty β-amyloidu<ref name="pmid1763432">{{vcite journal | autor = Hardy J, Allsop D | tytuł = Amyloid deposition as the central event in the aetiology of Alzheimer's disease | czasopismo = Trends Pharmacol. Sci. | wolumin = 12 | wydanie = 10 | strony = 383–88 | rok = 1991 | miesiąc = October | pmid = 1763432 | doi = 10.1016/0165-6147(91)90609-V}}</ref><ref name="pmid11801334">{{vcite journal | autor = Mudher A, Lovestone S | tytuł = Alzheimer's disease-do tauists and baptists finally shake hands? | czasopismo = Trends Neurosci. | wolumin = 25 | wydanie = 1 | strony = 22–26 | rok = 2002 | miesiąc = January | pmid = 11801334 | doi = 10.1016/S0166-2236(00)02031-2}}</ref>. Postulat ten wspiera fakt położenia genu [[APP]] (amyloid precursor protein, białko prekursorowe amyloidu) na [[chromosom 21|chromosomie 21]]. Informacja ta wiąże się z prawie pewnym rozwinięciem AD przez 40 pierwszych lat życia u osób z [[zespół Downa|zespołem Downa]] spowodowanym [[trisomia|trisomią]] chromosomu 21<ref name="pmid16904243">{{vcite journal | autor = Nistor M | tytuł = Alpha- and beta-secretase activity as a function of age and beta-amyloid in Down syndrome and normal brain | czasopismo = Neurobiol Aging | wolumin = 28 | wydanie = 10 | strony = 1493–1506 | rok = 2007 | miesiąc = October | pmid = 16904243 | doi = 10.1016/j.neurobiolaging.2006.06.023 | last12 = Head | first12 = E | author-separator = , | author2 = Don M | author3 = Parekh M | display-authors = 3 | last4 = Sarsoza | first4 = F. | last5 = Goodus | first5 = M. | last6 = Lopez | first6 = G.E. | last7 = Kawas | first7 = C. | last8 = Leverenz | first8 = J. | last9 = Doran | first9 = E.}}</ref><ref name="pmid15639317">{{vcite journal | autor = Lott IT, Head E | tytuł = Alzheimer disease and Down syndrome: factors in pathogenesis | czasopismo = Neurobiol Aging | wolumin = 26 | wydanie = 3 | strony = 383–89 | rok = 2005 | miesiąc = March | pmid = 15639317 | doi = 10.1016/j.neurobiolaging.2004.08.005}}</ref>. Poza tym specyficzna [[izoforma]] [[apolipoproteina|apolipoproteiny]], [[APOE4]], należy do głównych genetycznych czynników ryzyka ryzyka AD. Apolipoproteina zwiększa rozpad β-amyloidu, jednakże niektóre jej formy, jak APOE4 właśnie, niefektywnie spełniają to zadanie. W efekcie nadmiar amyloidu gromadzi się w mózgu<ref name="pmid7566000">{{vcite journal | autor = Polvikoski T | tytuł = Apolipoprotein E, dementia, and cortical deposition of beta-amyloid protein | czasopismo = N Engl J Med | wolumin = 333 | wydanie = 19 | strony = 1242–47 | rok = 1995 | miesiąc = November | pmid = 7566000 | doi = 10.1056/NEJM199511093331902 | author-separator = , | author2 = Sulkava R | author3 = Haltia M | display-authors = 3 | last4 = Kainulainen | first4 = Katariina | last5 = Vuorio | first5 = Alpo | last6 = Verkkoniemi | first6 = Auli | last7 = Niinistö | first7 = Leena | last8 = Halonen | first8 = Pirjo | last9 = Kontula | first9 = Kimmo}}</ref>. Dalsze argumenty pochodzą z badań nad [[organizm zmodyfikowany genetycznie|transgenicznymi]] myszami, u których wywołano [[ekspresja|ekspresję]] zmutowanej ludzkiej formy genu APP. Gryzonie te wytwarzały włókienkowate plaki amyloidowe i przypominającą spotykaną w AD patologię mózgu z deficytami uczenia przestrzennego<ref> |
|||
{{vcite journal | autor = Games D | tytuł = Alzheimer-type neuropathology in transgenic mice overexpressing V717F beta-amyloid precursor protein | czasopismo = Nature | wolumin = 373 | wydanie = 6514 | strony = 523–27 | rok = 1995 | miesiąc = February | pmid = 7845465 | doi = 10.1038/373523a0 | author-separator = , | author2 = Adams D | author3 = Alessandrini R | display-authors = 3 | last4 = Barbour | first4 = Robin | last5 = Borthelette | first5 = Patricia | last6 = Blackwell | first6 = Catherine | last7 = Carr | first7 = Tony | last8 = Clemens | first8 = James | last9 = Donaldson | first9 = Thomas}}{{vcite journal | autor = Masliah E, Sisk A, Mallory M, Mucke L, Schenk D, Games D | tytuł = Comparison of neurodegenerative pathology in transgenic mice overexpressing V717F beta-amyloid precursor protein and Alzheimer's disease | czasopismo = J Neurosci | wolumin = 16 | wydanie = 18 | strony = 5795–811 | rok = 1996 | miesiąc = September | pmid = 8795633}}{{vcite journal | autor = Hsiao K | tytuł = Correlative memory deficits, Abeta elevation, and amyloid plaques in transgenic mice | czasopismo = Science | wolumin = 274 | wydanie = 5284 | strony = 99–102 | rok = 1996 | miesiąc = October | pmid = 8810256 | doi = 10.1126/science.274.5284.99 | author-separator = , | author2 = Chapman P | author3 = Nilsen S | display-authors = 3 | last4 = Eckman | first4 = C. | last5 = Harigaya | first5 = Y. | last6 = Younkin | first6 = S. | last7 = Yang | first7 = F. | last8 = Cole | first8 = G.}}{{vcite journal | autor = Lalonde R, Dumont M, Staufenbiel M, Sturchler-Pierrat C, Strazielle C. | tytuł = Spatial learning, exploration, anxiety, and motor coordination in female APP23 transgenic mice with the Swedish mutation | czasopismo = Brain Research (journal) | wolumin = 956 | strony = 36–44 | pmid = 12426044 | doi = 10.1016/S0006-8993(02)03476-5 | rok = 2002 | wydanie = 1}}</ref>. |
|||
=== Czynniki obniżające ryzyko choroby Alzheimera === |
|||
Stworzono eksperymentalną szczepionkę mającą usuwać płytki amyloidowe, przeprowadzono badania pierwszej fazy na ludziach, nie przyniosły one jednakże znacznego efektu w zwalczaniu demencji<ref name="pmid18640458">{{vcite journal | autor = Holmes C | tytuł = Long-term effects of Abeta42 immunisation in Alzheimer's disease: follow-up of a randomised, placebo-controlled phase I trial | czasopismo = Lancet | wolumin = 372 | wydanie = 9634 | strony = 216–23 | rok = 2008 | miesiąc = July | pmid = 18640458 | doi = 10.1016/S0140-6736(08)61075-2 | last12 = Nicoll | first12 = JA | author-separator = , | author2 = Boche D | author3 = Wilkinson D | display-authors = 3 | last4 = Yadegarfar | first4 = Ghasem | last5 = Hopkins | first5 = Vivienne | last6 = Bayer | first6 = Anthony | last7 = Jones | first7 = Roy W | last8 = Bullock | first8 = Roger | last9 = Love | first9 = Seth}}</ref>. Przywiodło to badaczy do podejrzeń, że nietworzące płytek [[oligomer]]y βA stanowią pierwotną patogenną formę amyloidu. Te toksyczne oligomery, nazywane także ADDLs (amyloid-derived diffusible ligands, ligandy będące pochodnymi Aβ), wiążą powierzchniowe receptory [[neuron]]ów i zmieniają strukturę [[synapsa|synaps]], zaburzając w ten sposób komunikację neuronalną<ref name="pmid17251419">{{vcite journal | autor = Lacor PN | tytuł = Aß Oligomer-Induced Aberrations in Synapse Composition, Shape, and Density Provide a Molecular Basis for Loss of Connectivity in Alzheimer's Disease | czasopismo = Journal of Neuroscience | wolumin = 27 | wydanie = 4 | strony = 796–807 | rok = 2007 | miesiąc = January | pmid = 17251419 | doi = 10.1523/JNEUROSCI.3501-06.2007 | last2 = Buniel | first2 = MC | last3 = Furlow | first3 = PW | last4 = Clemente | first4 = AS | last5 = Velasco | first5 = PT | last6 = Wood | first6 = M | last7 = Viola | first7 = KL | last8 = Klein | first8 = WL | author-separator = , | display-authors = 1}}</ref>. |
|||
* Podejmowanie czynności intelektualnych (np. gra w szachy lub rozwiązywanie krzyżówek)<ref>{{Cytuj pismo | autor = Verghese J, Lipton R, Katz M, Hall C, Derby C, Kuslansky G, Ambrose A, Sliwinski M, Buschke H | tytuł = Leisure activities and the risk of dementia in the elderly. | czasopismo = N Engl J Med | rocznik = 348 | wydanie = 25 | strony = 2508-16 | rok = 2003 | id = PMID 12815136}}</ref> |
|||
Jeden z [[receptor]]ów dla oligomerów βA może stanowić [[priony|białko prionowe]], które wiąże się także z [[Gąbczasta encefalopatia bydła|chorobą szalonych krów]], czyli gąbczastą encefalopatią bydła, jak również z ludzką [[Choroba Creutzfeldta-Jakoba|chorobą Creutzfeldta-Jakoba]], przez co mechanizm prowadzący do neurodegeneracji w tym chorobach wiąże się ze spotykanym w AD<ref name="pmid19242475">{{vcite journal | autor = Lauren J | tytuł = Cellular Prion Protein Mediates Impairment of Synaptic Plasticity by Amyloid-β Oligomers | czasopismo = Nature | wolumin = 457 | wydanie = 7233 | strony = 1128–32 | rok = 2009 | miesiąc = February | pmid = 19242475 | doi = 10.1038/nature07761 | pmc = 2748841 | author-separator = , | author2 = Gimbel D | display-authors = 2 | last3 = Nygaard | first3 = Haakon B. | last4 = Gilbert | first4 = John W. | last5 = Strittmatter | first5 = Stephen M.}}</ref>. |
|||
* Regularne ćwiczenia fizyczne<ref>{{Cytuj pismo | autor = Larson E, Wang L, Bowen J, McCormick W, Teri L, Crane P, Kukull W | tytuł = Exercise is associated with reduced risk for incident dementia among persons 65 roks of age and older. | czasopismo = Ann Intern Med | rocznik = 144 | wydanie = 2 | strony = 73-81 | rok = 2006 | id = PMID 16418406}}</ref> |
|||
* Utrzymywanie regularnych relacji społecznych [http://news.bbc.co.uk/2/hi/health/6332883.stm]. Osoby samotne mają dwukrotnie zwiększone prawdopodobieństwo rozwoju demencji związanej z chorobą Alzheimera w późniejszym wieku niż osoby, które nie były samotne. |
|||
* Dieta śródziemnomorska bogata w warzywa, owoce i z niską zawartością nasyconych tłuszczów<ref>{{Cytuj pismo | autor = Scarmeas N, Stern Y, Mayeux R, Luchsinger J | tytuł = Mediterranean diet, Alzheimer disease, and vascular mediation. | czasopismo = Arch Neurol | rocznik = 63 | wydanie = 12 | strony = 1709-17 | rok = 2006 | id = PMID 17030648}},</ref> uzupełniona w szczególności o: |
|||
** Witaminy z [[Witaminy B|grupy B]]<ref>{{Cytuj pismo | autor = Morris M, Schneider J, Tangney C | tytuł = Thoughts on B-vitamins and dementia. | czasopismo = J Alzheimers Dis | rocznik = 9 | wydanie = 4 | strony = 429-33 | rok = 2006 | id = PMID 16917152}}</ref>, a zwłaszcza w [[kwas foliowy]]<ref>{{Cytuj pismo | autor = Inna I. Kruman1, T. S. Kumaravel2, Althaf Lohani2, Ward A. Pedersen1, Roy G. Cutler1, Yuri Kruman1, Norman Haughey1, Jaewon Lee1, Michele Evans2, and Mark P. Mattson1, 3 | tytuł = Folic Acid Deficiency and Homocysteine Impair DNA Repair in Hippocampal Neurons and Sensitize Them to Amyloid Toxicity in Experimental Models of Alzheimer's Disease . | czasopismo = The Czasopismo of Neuroscience, | rocznik = 22 | wydanie = 5 | rok = March 1, 2002 | strona = http://www.jneurosci.org/cgi/content/abstract/22/5/1752?maxtoshow=&HITS=10&hits=10&RESULTFORMAT=&autor1=Kruman&tytułabstract=folic%2Bacid&searchid=1056979885583_2657&stored_search=&IMIĘINDEX=0&czasopismocode=jneuro}} A simplified report can be found at: [http://www.alzheimers.org.uk/Mind_your_head/Common_questions/Medicines_and_supplements/folate.htm www.alzheimers.org.uk]</ref><ref>CBS news, reporting from WebMD [http://www.cbsnews.com/stories/2005/08/15/health/webmd/main779484.shtml Folate May Lower Alzheimer's Risk]</ref><ref>[http://www.nih.gov/news/pr/mar2002/nia-01.htm National Institute of Health – Folic Acid Possibly A Key Factor In Alzheimer's Disease Prevention]</ref><ref>[http://www.usatoday.com/news/health/2005-08-14-alzheimers-folate_x.htm Alzheimer's and Dementia czasopismo, reported at USA today]</ref> |
|||
** [[Curry]]<ref>{{Cytuj pismo | autor = Giselle P. Lim1, Teresa Chu1, Fusheng Yang, Walter Beech1, Sally A. Frautschy1, and Greg M. Cole1 | tytuł = The Curry Spice Curcumin Reduces Oxidative Damage and Amyloid Pathology in an Alzheimer Transgenic Mouse | czasopismo = The Czasopismo of Neuroscience | rocznik = 21 | wydanie = 4 | strony = 8370-8377 |
|||
| rok = 2001 | id = PMID 11606625}}</ref> |
|||
** Kwasy tłuszczowe [[Kwasy tłuszczowe omega-3|omega-3]], a w szczególności kwasy dokozaheksaenowe<ref>{{Cytuj pismo | autor = Lim W, Gammack J, Van Niekerk J, Dangour A | tytuł = Omega 3 fatty acid for the prevention of dementia. | czasopismo = Cochrane Database Syst Rev | rocznik = | wydanie = | strony = CD005379 | rok = | id = PMID 16437528}}</ref><ref>{{Cytuj pismo | autor = Morris M, Evans D, Tangney C, Bienias J, Wilson R | tytuł = Fish consumption and cognitive decline with age in a large community study. | czasopismo = Arch Neurol | rocznik = 62 | wydanie = 12 | strony = 1849-53 | rok = 2005 | id = PMID 16216930}}</ref> |
|||
** Warzywne i owocowe soki<ref>{{Cytuj pismo | autor = Dai Q, Borenstein A, Wu Y, Jackson J, Larson E | tytuł = Fruit and vegetable juices and Alzheimer's disease: the Kame Project. | czasopismo = Am J Med | rocznik = 119 | wydanie = 9 | strony = 751-9 | rok = 2006 | id = PMID 16945610}}</ref><ref>{{Cytuj pismo | autor = Joseph J, Fisher D, Carey A | tytuł = Fruit extracts antagonize Abeta- or DA-induced deficits in Ca2+ flux in M1-transfected COS-7 cells. | czasopismo = J Alzheimers Dis | rocznik = 6 | wydanie = 4 | strony = 403-11; discussion 443-9 | rok = 2004 | id = PMID 15345811}}</ref> |
|||
** Wysokie dawki witaminy E działającej antyoksydacyjnie (w połączeniu z witaminą C). W przeprowadzonych badaniach przekrojowych wydają się zmniejszać ryzyko choroby Alzheimera, ale nie zmniejszają go w badaniach randomizowanych i obecnie nie są zalecane jako leki zapobiegające, gdyż zaobserwowano, że zwiększają ogólną śmiertelność<ref>{{Cytuj pismo | autor = Petersen R, Thomas R, Grundman M, Bennett D, Doody R, Ferris S, Galasko D, Jin S, Kaye J, Levey A, Pfeiffer E, Sano M, van Dyck C, Thal L | tytuł = Vitamin E and donepezil for the treatment of mild cognitive impairment. | czasopismo = N Engl J Med | rocznik = 352 | wydanie = 23 | strony = 2379-88 | rok = 2005 | id = PMID 15829527}}</ref><ref>{{Cytuj pismo | autor = Zandi P, Anthony J, Khachaturian A, Stone S, Gustafson D, Tschanz J, Norton M, Welsh-Bohmer K, Breitner J | tytuł = Reduced risk of Alzheimer disease in users of antioxidant vitamin supplements: the Cache County Study. | czasopismo = Arch Neurol | rocznik = 61 | wydanie = 1 | strony = 82-8 | rok = 2004 | id = PMID 14732624}}</ref>. |
|||
** Umiarkowane spożycie alkoholu <ref>Scarmeas, N., et al. Mediterranean diet and risk for Alzheimer’s disease. Annals of Neurology, 2006 (published online April 18, 2006). Other research is consistent with the finding that moderate alcohol consumption is associated with lower risk of Alzheimer’s and other forms of dementia: Mulkamal, K.J., et al. Prospective study of alcohol consumption and risk of dementia in older adults. Czasopismo of the American Medical Association, 2003 (March 19), 289, 1405-1413; Ganguli, M., et al. Alcohol consumption and cognitive function in late life: A longitudinal community study. Neurology, 2005, 65, 1210-12-17; Huang, W., et al. Alcohol consumption and incidence of dementia in a community sample aged 75 roks and older. Czasopismo of Clinical Epidemiology, 2002, 55(10), 959-964; Rodgers, B., et al. Non-linear relationships between cognitive function and alcohol consumption in young, middle-aged and older adults: The PATH Through Life Project. Addiction, 2005, 100(9), 1280-1290; Anstey, K. J., et al. Lower cognitive test scores observed in alcohol are associated with demographic, personality, and biological factors: The PATH Through Life Project. Addiction, 2005, 100(9), 1291-1301; Espeland, M., et al. Association between alcohol intake and domain-specific cognitive function in older women. Neuroepidemiology, 2006, 1(27), 1-12; Stampfer, M.J., et al. Effects of moderate alcohol consumption on cognitive function in women. New England Czasopismo of Medicine, 2005, 352, 245-253; Ruitenberg, A., et al. Alcohol consumption and risk of dementia: the Rotterdam Study. Lancet, 2002, 359(9303), 281-286.</ref> |
|||
* Leki obniżające poziom [[cholesterol]]u ([[statyny]]) zmniejszają ryzyko choroby Alzheimera w badaniach opisowych, ale jak do tej pory nie w badaniach kontrolowanych z [[randomizacja|randomizacją]]<ref>{{Cytuj pismo | autor = Rockwood K | tytuł = Epidemiological and clinical trials evidence about a preventive role for statins in Alzheimer's disease. | czasopismo = Acta Neurol Scand Suppl | rocznik = 185 | wydanie = | strony = 71-7 | rok = | id = PMID 16866914}}</ref>. |
|||
* Według danych Women’s Health Initiative [[hormonalna terapia zastępcza (menopauza)|hormonalna terapia zastępcza]] nie jest już uważana za czynnik zapobiegający demencji. |
|||
* Długie stosowanie niesterydowych leków przeciwzapalnych (NLPZ) w zmniejszeniu objawów zapalenia stawów i bólu jest związane z obniżeniem prawdopodobieństwa wystąpienia choroby Alzheimera, jak wskazują przeprowadzone badania opisowe<ref>{{Cytuj pismo |autor=Zandi P, Anthony J, Hayden K, Mehta K, Mayer L, Breitner J |tytuł=Reduced incidence of AD with NSAID but not H2 receptor antagonists: the Cache County Study |czasopismo=Neurology |rocznik=59 |wydanie=6 |strony=880-6 |rok=2002 |id=PMID 12297571}}</ref><ref>{{Cytuj pismo |autor=in t' Veld B, Ruitenberg A, Hofman A, Launer L, van Duijn C, Stijnen T, Breteler M, Stricker B |tytuł=Nonsteroidal antiinflammatory drugs and the risk of Alzheimer's disease |czasopismo=N Engl J Med |rocznik=345 |wydanie=21 |strony=1515-21 |rok=2001 |id=PMID 11794217}}</ref>. Ryzyko związane ze stosowaniem leków zdaje się przeważać korzyści związane ze stosowaniem ich jako pierwotnego środka prewencyjnego<ref name="2006AAGP">{{Cytuj pismo | autor = Lyketsos C, Colenda C, Beck C, Blank K, Doraiswamy M, Kalunian D, Yaffe K | tytuł = Position statement of the American Association for Geriatric Psychiatry (AAGP) regarding principles of care for patients with dementia resulting from Alzheimer disease. | czasopismo = Am J Geriatr Psychiatry | rocznik = 14 | wydanie = 7 | strony = 561-72 | rok = 2006 | id = PMID 16816009}} [http://ajgp.org/cgi/content/full/14/7/561]</ref>. |
|||
=== Czynniki ryzyka === |
|||
W 2009 hipotezę uaktualniono, sugerując, że bliski krewny białka Aβ, a niekoniecznie ono samo, może stanowić winowajcę. Wedle tego poglądu opierający się o amyloid mechanizm redukujący połączenia neuronalne w mózgu w fazie szybkiego wzrostu na początku życia osobniczego może zostać aktywowany przez związane ze starzeniem się procesy w starszym wieku, co prowadzi do zamierania neuronów charakterystycznego dla AD<ref name="Nikolaev">{{vcite journal | autor = Nikolaev A, McLaughlin T, O'Leary D, [[Marc Tessier-Lavigne | Tessier-Lavigne M]] | data = 19 February 2009 | tytuł = APP binds DR6 to cause axon pruning and neuron death via distinct caspases | czasopismo = Nature | wolumin = 457 | wydanie = 7232 | strony = 981–989 | issn = 0028-0836 | pmid = 19225519 | pmc = 2677572 | doi = 10.1038/nature07767}} |
|||
* zaawansowany wiek |
|||
</ref>. N-APP, N-końcowy fragment APP, sąsiaduje z β-amyloidem; uwalnia go z cząsteczki APP ten sam [[enzym]]. N-APP aktywuje szlak samodestrukcji przez przyłączenie do neuronalnego receptora zwanego DR6 (death receptor 6, receptor śmierci 6, zwany też [[TNFRSF21]])<ref name="Nikolaev"/>. DR6 cechuje się wysoką ekspresją w regionach mózgu człowieka najbardziej obejmowanych przez AD, możliwe więc, że szlak N-APP/DR6 może prowadzić do uszkodzeń w starzejącym się mózgu. W tym modelu plaki beta-amyloidowe odgrywają uzupełniającą rolę, upośledzając funkcję synaps. |
|||
* genotyp ApoEε4 (w niektórych populacjach) |
|||
* genotyp [[Reelina|reeliny]] |
|||
* urazy głowy<ref>{{Cytuj pismo |autor=Mayeux R, Ottman R, Tang M, Noboa-Bauza L, Marder K, Gurland B, Stern Y |tytuł=Genetic susceptibility and head injury as risk factors for Alzheimer's disease among community-dwelling elderly persons and their name-degree relatives |czasopismo=Ann. Neurol. |rocznik=33 |wydanie=5 |strony=494-501 |rok=1993 |pmid=8498827}}</ref> |
|||
* problemy zdrowotne ze strony układu sercowo-naczyniowego (z powodu [[cukrzyca|cukrzycy]]<ref>{{Cytuj pismo | autor = Kofman OS, MacMillan VH | tytuł = Diffuse Cerebral Atrophy. | czasopismo = Applied Therapeutics | rocznik = 12 | wydanie = 4 | strony = 24-26 | rok = 1970}}</ref>, [[nadciśnienie tętnicze|nadciśnienia tętniczego]]<ref>{{Cytuj pismo |autor=Kehoe P, Wilcock G |tytuł=Is inhibition of the renin-angiotensin system a new treatment option for Alzheimer's disease? |czasopismo=Lancet neurology |rocznik=6 |wydanie=4 |strony=373-8 |rok=2007 |pmid=17362841}}</ref>, [[Hipercholesterolemia|wysokiego poziomu cholesterolu]]<ref>{{Cytuj pismo |autor=Crisby M, Carlson L, Winblad B |tytuł=Statins in the prevention and treatment of Alzheimer disease |czasopismo=Alzheimer disease and associated disorders |rocznik=16 |wydanie=3 |strony=131-6 |rok=2002 |pmid=12218642}}</ref> oraz [[udar mózgu|udarów]])<ref>BBC [http://news.bbc.co.uk/1/hi/health/6713163.stm Why stroke ups Alzheimer's risk] 4 June 2007</ref> |
|||
* [[Dym tytoniowy|palenie tytoniu]]<ref>{{Cytuj pismo |autor=Anstey KJ, von Sanden C, Salim A, O'kearney R |tytuł=Smoking as a risk factor for dementia and cognitive decline: a meta-analysis of prospective studies |czasopismo=Am. J. Epidemiol. |rocznik=166 |wydanie=4 |strony=367-78 |rok=2007 |pmid=17573335 |doi=10.1093/aje/kwm116}}</ref><ref name="Cataldo-2010">{{Cytuj pismo | nazwisko = Cataldo | imię = JK. | nazwisko2 = Prochaska | imię2 = JJ. | nazwisko3 = Glantz | imię3 = SA. | tytuł = Cigarette smoking is a risk factor for Alzheimer's Disease: an analysis controlling for tobacco industry affiliation. | czasopismo = J Alzheimers Dis | wolumin = 19 | numer = 2 | strony = 465-80 | miesiąc = | rok = 2010 | doi = 10.3233/JAD-2010-1240 | pmid = 20110594}}</ref> |
|||
* infekcja [[Wirus opryszczki pospolitej|wirusem opryszczki]] (HSV-1)<ref name="pmid18973185">{{Cytuj pismo | autor=Wozniak MA., Mee AP., Itzhaki RF | tytuł=Herpes simplex virus type 1 DNA is located within Alzheimer's disease amyloid plaques. | rok=2009 | czasopismo=The Journal of pathology | doi=10.1002/path.2449 | wydanie=217 | wolumin=1 | miesiąc=styczeń | pmid= 18973185 | strony=131–8}}</ref> |
|||
===Hipoteza tau === |
|||
Hipoteza tau zakłada, że nieprawidłowości [[białko tau|białka tau]] rozpoczynają chorobowy łańcuch zdarzeń<ref name="pmid11801334"/>. W tym modelu hiperfosforylowane nici białka τ zaczynają łączyć się ze sobą. W końcu tworzą [[splątki neurofibrylarne]] (tangle) wewnątrz ciał neuronów<ref name="pmid1669718">{{vcite journal | autor = Goedert M, Spillantini MG, Crowther RA | tytuł = Tau proteins and neurofibrillary degeneration | czasopismo = Brain Pathol | wolumin = 1 | wydanie = 4 | strony = 279–86 | rok = 1991 | miesiąc = July | pmid = 1669718 | doi = 10.1111/j.1750-3639.1991.tb00671.x}}</ref>. Powoduje to dezintegrację [[mikrotubule|mikrotubuli]], niszcząc system transportu neuronalnego<ref name="pmid15615638">{{vcite journal | autor = Iqbal K | tytuł = Tau pathology in Alzheimer disease and other tauopathies | czasopismo = Biochim Biophys Acta | wolumin = 1739 | wydanie = 2–3 | strony = 198–210 | rok = 2005 | miesiąc = January | pmid = 15615638 | doi = 10.1016/j.bbadis.2004.09.008 | url = | last12 = Grundke-Iqbal | first12 = I | author-separator = , | author2 = Alonso Adel C | author3 = Chen S | display-authors = 3 | last4 = Chohan | first4 = M. Omar | last5 = El-Akkad | first5 = Ezzat | last6 = Gong | first6 = Cheng-Xin | last7 = Khatoon | first7 = Sabiha | last8 = Li | first8 = Bin | last9 = Liu | first9 = Fei}}</ref>. Skutkuje to wpierw upośledzeniem funkcjonowania komunikacji biochemicznej pomiędzy neuronami, a później śmiercią komórek<ref name="pmid17127334">{{vcite journal | autor = Chun W, Johnson GV | tytuł = The role of tau phosphorylation and cleavage in neuronal cell death | czasopismo = Front Biosci | wolumin = 12 | strony = 733–56 | rok = 2007 | pmid = 17127334 | doi = 10.2741/2097}}</ref>. |
|||
== Objawy i przebieg choroby == |
|||
===Inne hipotezy=== |
|||
W przebiegu choroby dochodzi do wystąpienia następujących objawów: |
|||
[[Wirus opryszczki pospolitej]] typu 1 również podejrzewano o odgrywanie roli w powodowaniu choroby u ludzi o podatnych izoformach genu apolipoproteiny E<ref name="pmid18487848">{{vcite journal | autor = Itzhaki RF, Wozniak MA | tytuł = Herpes simplex virus type 1 in Alzheimer's disease: the enemy within | czasopismo = J Alzheimers Dis | wolumin = 13 | wydanie = 4 | strony = 393–405 | rok = 2008 | miesiąc = May | pmid = 18487848 | doi = | issn = 1387-2877 | url = http://iospress.metapress.com/openurl.asp?genre = article&issn = 1387-2877&volume = 13&issue = 4&spage = 393 | data dostępu = 2011-02-05}}</ref>. |
|||
* zaburzenia pamięci |
|||
* zmiany nastroju |
|||
* zaburzenia funkcji poznawczych |
|||
* zaburzenia osobowości i zachowania |
|||
Charakterystyczne dla demencji (i w tym choroby Alzheimera) objawy to: |
|||
Jeszcze inna hipoteza utrzymuje, że AD może powodować związany z wiekiem rozpad mieliny w mózgu. Zaproponowano wydzielane podczas rozpadu mieliny żelazo jako przyczynę dalszych uszkodzeń. Homeostatyczna naprawa mieliny przyczynia się do rozwoju depozytów białkowych, takich jak beta-amyloid czy tau<ref>{{cytuj pismo | autor = Bartzokis G | tytuł = Alzheimer's disease as homeostatic responses to age-related myelin breakdown | czasopismo = Neurobiol. Aging | wolumin = 32 | wydanie = 8 | strony = 1341–71 | rok = 2011 | miesiąc = August | pmid = 19775776 | pmc = 3128664 | doi = 10.1016/j.neurobiolaging.2009.08.007 | url = }}</ref><ref>{{cytuj pismo | autor = Bartzokis G, Lu PH, Mintz J | tytuł = Quantifying age-related myelin breakdown with MRI: novel therapeutic targets for preventing cognitive decline and Alzheimer's disease | czasopismo = J. Alzheimers Dis. | wolumin = 6 | wydanie = 6 Suppl | strony = S53–9 | rok = 2004 | miesiąc = December | pmid = 15665415 | doi = | url = }}</ref><ref>{{cytuj pismo | autor = Bartzokis G, Lu PH, Mintz J | tytuł = Human brain myelination and beta-amyloid deposition in Alzheimer's disease | czasopismo = Alzheimers Dement | wolumin = 3 | wydanie = 2 | strony = 122–5 | rok = 2007 | miesiąc = April | pmid = 18596894 | pmc = 2442864 | doi = 10.1016/j.jalz.2007.01.019 | url = }}</ref>. |
|||
* [[agnozja]] – nieumiejętność rozpoznawania przedmiotów, szczególnie jeżeli chory ma podać nazwę przedmiotu, w odpowiedzi na pytanie zadane z zaskoczenia. |
|||
* [[afazja]] – zaburzenia mowy, jej spowolnienie |
|||
* [[apraksja]] – zaburzenia czynności ruchowych, od prostych do złożonych, np. ubieranie, kąpanie |
|||
Zmianom otępiennym mogą towarzyszyć objawy neurologiczne, spośród których najczęstszym jest tzw. zespół parkinsonowski – spowolnienie psychoruchowe, zaburzenia mimiki i sztywność mięśni<ref>[http://www.forumzdrowia.pl/index.php?id=375&art=1067 Choroba Alzheimera]</ref>. |
|||
[[Stres oksydacyjny]] i zaburzenia homeostazy metabolizmu metali mogą grać ważną rolę w tworzeniu się patologii<ref>{{cytuj pismo | autor = Su B, Wang X, Nunomura A, ''et al.'' | tytuł = Oxidative stress signaling in Alzheimer's disease | czasopismo = Curr Alzheimer Res | wolumin = 5 | wydanie = 6 | strony = 525–32 | rok = 2008 | miesiąc = December | pmid = 19075578 | pmc = 2780015 | doi = 10.2174/156720508786898451 | url = }}</ref><ref>{{cytuj pismo | autor = Kastenholz B, Garfin DE, Horst J, Nagel KA | tytuł = Plant metal chaperones: a novel perspective in dementia therapy | czasopismo = Amyloid | wolumin = 16 | wydanie = 2 | strony = 81–3 | rok = 2009 | pmid = 20536399 | doi = 10.1080/13506120902879392 | url = }}</ref>. |
|||
W zaawansowanym stadium choroba uniemożliwia samodzielne wykonywanie |
|||
Chorzy z AD wykazują siedemdziesięcioprocentowy ubytek komórek [[miejsce sinawe|miejsca sinawego]] wytwarzającego neuroprzekaźnik [[noradrenalina|noradrenalinę]], która dyfunduje lokalnie wśród neuronów, [[tkanak glejowa|gleju]] i naczyń krwionośnych [[kora nowa|kory nowej]] i [[hippokamp]]a jako endogenny czynnik przeciwzapalny<ref name="Heneka">Heneka MT, Nadrigny F, Regen T, Martinez-Hernandez A, Dumitrescu-Ozimek L, Terwel D, Jardanhazi-Kurutz D, Walter J, Kirchhoff F, Hanisch UK, Kummer MP. (2010). [http://www.pnas.org.libproxy.ucl.ac.uk/content/107/13/6058.full.pdf Locus ceruleus controls Alzheimer's disease pathology by modulating microglial functions through norepinephrine.] Proc Natl Acad Sci U S A. 107:6058–6063 {{doi|10.1073/pnas.0909586107}} PMID 20231476</ref>. Wykazano, że noradrenalina stymulije [[mikroglej]] mysi do supresji indukowanej β-amyloidem produkcji [[cytokiny|cytokin]] i [[fagocytoza|fagozytozy]] βA<ref name="Heneka"/>. Sugeruje to, że degeneracja miejsca sinawego może odpowiadać za zwiększone odkładanie βA w mózgach chorych<ref name="Heneka"/>. |
|||
nawet codziennych prostych czynności i osoba chorująca na chorobę Alzheimera |
|||
wymaga stałej opieki. |
|||
Czas trwania choroby 6-12 lat, kończy się śmiercią. |
|||
==Patofizjologia== |
|||
[[Plik:Alzheimer dementia (3) presenile onset.jpg|thumb|Obraz [[Histopatologia|histopatologiczny]] płytek starczych w korze mózgu chorego na AD w impregnacji srebrem]] |
|||
== Rozpoznanie == |
|||
===Neuropatologia=== |
|||
Przy ustalaniu rozpoznania choroby bierze się pod uwagę wywiad, informacje zebrane od rodziny i opiekunów, wyniki badania neurologicznego i neuropsychiatryczego, a także badania dodatkowe w tym badania neuroobrazowania. Wiele badań ma na celu wykluczenie innych schorzeń mogących wywoływać podobne zaburzenia pamięci i otępienie. |
|||
Choroba Alzheimera charakteryzuje się utratą [[neuron]]ów i [[synapsa|synaps]] [[kora mózgu|kory mózgu]] i pewnych regionów podkorowych. Skutkuje to [[zanik]]iem w zajętych obszarach z degeneracją w [płat skroniowy|płatach skroniowych]] i [[płat ciemieniowy|ciemieniowych]], jak też w części [[płat czołowy|płatów czołowych]] i [[zakręt obręczy|zakrętach obręczy]]<ref name="pmid12934968"/>. Badania z użyciem [[MRI]] i [[PET]] udokumentowały redukcję rozmiarów specyficznych obszarów mózgu chorych na AD, gdy przechodzili oni z poziomu łagodnych zaburzeń poznawczych do AD w porównaniu ze zdrowymi ludźmi w podeszłym wieku<ref>{{cytuj pismo | autor = Desikan RS, Cabral HJ, Hess CP, ''et al.'' | tytuł = Automated MRI measures identify individuals with mild cognitive impairment and Alzheimer's disease | czasopismo = Brain | wolumin = 132 | wydanie = Pt 8 | strony = 2048–57 | rok = 2009 | miesiąc = August | pmid = 19460794 | pmc = 2714061 | doi = 10.1093/brain/awp123 | url = }}</ref><ref>{{vcite journal | autor = Moan R | tytuł = MRI software accurately IDs preclinical Alzheimer's disease | czasopismo = Diagnostic Imaging | data = July 20, 2009 | url = http://www.diagnosticimaging.com/news/display/article/113619/1428344}}</ref>. |
|||
Podczas badania klinicznego stosuje się zestaw kryteriów rozpoznania opracowany przez dwie organizacje naukowe zajmujące się chorobą Alzheimera i nazywane ''kryteriami NINCDS-ADRDA''. |
|||
Płytki starcze i tangle neurofibrylarne dobrze widać pod [[mikroskop]]em w mózgach dotkniętych AD<ref name="pmid15184601">{{vcite journal | autor = Tiraboschi P, Hansen LA, Thal LJ, Corey-Bloom J | tytuł = The importance of neuritic plaques and tangles to the development and evolution of AD | czasopismo = Neurology | wolumin = 62 | wydanie = 11 | strony = 1984–9 | rok = 2004 | miesiąc = June | pmid = 15184601}}</ref>. Płytki tworzą gęste, w większości nierozpuszczalne złogi peptydów betaamyloidowych i materiału komórkowego na zewnątrz komórek, wokół neuronów. SpląTtki neurofibrylarne to agregaty białek tau związanych z [[mikrotubule|mikrotubulami]], ulegających hiperfosporylacji, odkładających się w obrębie komórek. Chociaż niektórzy ludzie w starszym wieku rozwijają pewną ilość płytek i splątków w konsekwencji starzenia się, mózgi ludzi z AD cechują się większą ich liczbą w określonych rejonach mózgu, jak płat skroniowy<ref name="pmid8038565">{{vcite journal | autor = Bouras C, Hof PR, Giannakopoulos P, Michel JP, Morrison JH | tytuł = Regional distribution of neurofibrillary tangles and senile plaques in the cerebral cortex of elderly patients: a quantitative evaluation of a one-year autopsy population from a geriatric hospital | czasopismo = Cereb. Cortex | wolumin = 4 | wydanie = 2 | strony = 138–50 | rok = 1994 | pmid = 8038565 | doi = 10.1093/cercor/4.2.138}}</ref>. W mózgach cierpiących na AD nierzadkie są również [[ciała Lewy'ego]]<ref name="pmid11816795">{{vcite journal | autor = Kotzbauer PT, Trojanowsk JQ, Lee VM | tytuł = Lewy body pathology in Alzheimer's disease | czasopismo = J Mol Neurosci | wolumin = 17 | wydanie = 2 | strony = 225–32 | rok = 2001 | miesiąc = 10 | pmid = 11816795 | doi = 10.1385/JMN:17:2:225}}</ref>. |
|||
Trwają badania nad opracowaniem testów do wczesnego rozpoznania choroby Alzheimera<ref name="mapstone">{{Cytuj pismo | autor = Mark Mapstone, Amrita K Cheema, Massimo S Fiandaca, et al. | tytuł = Plasma phospholipids identify antecedent memory impairment in older adults | czasopismo = Nature Medicine | data = 9 marca 2014 | url = http://www.nature.com/nm/journal/vaop/ncurrent/full/nm.3466.html | doi = 10.1038/nm.3466}}</ref>. |
|||
===Biochemia=== |
|||
[[Plik:Amyloid-plaque formation-big.jpg|300px|thumb|border|Enzymy działają na APP (amyloid precursor protein, białko prekursorowe amyloidu), tnąc je na fragmenty. Fragmenty beta-amyloidowe stanowią kluczowy element w tworzeniu płytek starczych w AD]] |
|||
AD zaliczono do chorób spowodowanych nieprawidłowościami białkowymi, dokładniej nieprawidłowym fałdowaniem się łańcucha białkowego. Powodue ją bowiem akumulacja nieprawidłowo sfałdowanego biała amyloidu beta i tau w mózgu<ref name="pmid14528050">{{vcite journal | autor = Hashimoto M, Rockenstein E, Crews L, Masliah E | tytuł = Role of protein aggregation in mitochondrial dysfunction and neurodegeneration in Alzheimer's and Parkinson's diseases | czasopismo = Neuromolecular Med. | wolumin = 4 | wydanie = 1–2 | strony = 21–36 | rok = 2003 | pmid = 14528050 | doi = 10.1385/NMM:4:1-2:21}}</ref>. Płytki składają się z niewielkich [[pepty]]ów liczących od 39 do 43 reszt [[aminokwas]]owych, nazywanych Aβ (amyloid beta). Stanowią one fragmenty większych białek zwanych APP (amyloid precursor protein, [[białko prekursorowe amyloidu]]). APP to białko transbłonowe, penetrujące [[neurolemma|neurolemmę]]. Białko to pełni krytyczną rolę we wzroście neuronu, jeg przeżyciu, jak i naprawie po uszkodzeniu<ref name="pmid16822978">{{vcite journal | autor = Priller C, Bauer T, Mitteregger G, Krebs B, Kretzschmar HA, Herms J | tytuł = Synapse formation and function is modulated by the amyloid precursor protein | czasopismo = J. Neurosci. | wolumin = 26 | wydanie = 27 | strony = 7212–21 | rok = 2006 | miesiąc = July | pmid = 16822978 | doi = 10.1523/JNEUROSCI.1450-06.2006}}</ref><ref name="pmid12927332">{{vcite journal | autor = Turner PR, O'Connor K, Tate WP, Abraham WC | tytuł = Roles of amyloid precursor protein and its fragments in regulating neural activity, plasticity and memory | czasopismo = Prog. Neurobiol. | wolumin = 70 | wydanie = 1 | strony = 1–32 | rok = 2003 | miesiąc = May | pmid = 12927332 | doi = 10.1016/S0301-0082(03)00089-3}}</ref>. W AD nieznany bliżej proces powoduje podział APP na mniejsze fragmenty przez enzymy ([[proteoliz]])<ref name="pmid15787600">{{vcite journal | autor = Hooper NM | tytuł = Roles of proteolysis and lipid rafts in the processing of the amyloid precursor protein and prion protein | czasopismo = Biochem. Soc. Trans. | wolumin = 33 | wydanie = Pt 2 | strony = 335–8 | rok = 2005 | miesiąc = April | pmid = 15787600 | doi = 10.1042/BST0330335}}</ref>. Jeden z powstałych tak fragmentów daje początek włóknom amyloidowym tworzącym zlepki odkładające się na zewnątrz neuronów w gęstych tworach zwanych płytkami starczymi<ref name="pmid15184601"/><ref name="pmid15004691">{{vcite journal | autor = Ohnishi S, Takano K | tytuł = Amyloid fibrils from the viewpoint of protein folding | czasopismo = Cell. Mol. Life Sci. | wolumin = 61 | wydanie = 5 | strony = 511–24 | rok = 2004 | miesiąc = March | pmid = 15004691 | doi = 10.1007/s00018-003-3264-8}}</ref> |
|||
[[Plik:TANGLES HIGH.jpg|300px|thumb|W AD zmiany białka tau prowadzą do dezintegracji mikrotubuli neuronów mózgu]] |
|||
=== Badania ośrodkowego układu nerwowego === |
|||
AD uznaje się również za [[tauropatia|tauropatię]] z powodu nieprawidłowej agregacji [[białko tau|białka tau]]. Każdy neuron posiada [[cytoszkielet]], wewnętrzne rusztowanie komórki tworzone częściowo przez [[mikrotubula|mikrotubule]]. Uczestniczą one w transporcie substancji, w tym substancji odżywczych, z [[perykarion]]u wzdłuż [[akson]]u do jego końca i w kierunku odwrotnym. Białko tau stabilizuje mirotubule, gdy ulegnie [[fosforylacja|fosforylacji]], tworząc wtedy [[microtubule-associated protein]]. W AD rzeczone białko przechodzi modyfikacje chemiczne, podlega hiperfosforylacji. Zyskuje wtedy zdolność łączenia się z innymi łańcuchami, tworząc splątki neurofibrylarne i dezintegrując układ transportujący w neuronie<ref name="pmid17604998">{{vcite journal | autor = Hernández F, Avila J | tytuł = Tauopathies | czasopismo = Cell. Mol. Life Sci. | wolumin = 64 | wydanie = 17 | strony = 2219–33 | rok = 2007 | miesiąc = September | pmid = 17604998 | doi = 10.1007/s00018-007-7220-x}}</ref>. |
|||
* [[Tomografia komputerowa]] (TK) |
|||
* [[Obrazowanie metodą rezonansu magnetycznego|Rezonans magnetyczny]] (MRI) |
|||
* [[Funkcjonalny magnetyczny rezonans jądrowy|fMRI]] |
|||
* [[Spektroskopia MR]] |
|||
* [[Pozytonowa emisyjna tomografia komputerowa]] (PET) |
|||
* [[Badania SPECT|SPECT]] |
|||
=== Badania neurologiczne i neuropsychiatryczne === |
|||
===Mechanizm choroby=== |
|||
* [[MMSE]] |
|||
Nie wiadomo dokładnie, jak zaburzenia tworzenia i agregacja amyloidowych peptydów dają początek patologii<ref name="pmid17622778">{{vcite journal | autor = Van Broeck B, Van Broeckhoven C, Kumar-Singh S | tytuł = Current insights into molecular mechanisms of Alzheimer disease and their implications for therapeutic approaches | czasopismo = Neurodegener Dis | wolumin = 4 | wydanie = 5 | strony = 349–65 | rok = 2007 | pmid = 17622778 | doi = 10.1159/000105156}}</ref> |
|||
* Diagnostyka [[despresja|depresji]] |
|||
<ref>{{vcite journal | autor = Huang Y, Mucke L | tytuł = Alzheimer mechanisms and therapeutic strategies | czasopismo = Cell | wolumin = 148 | wydanie = 6 | strony = 1204-22 | rok = 2012 | pmid = 22424230}}</ref>. |
|||
Hipoteza amyloidowa tradycyjnie skupia się na akumulacji peptydów betaaamyloidowych jako kluczowym elemencie spustowym dla degeneracji neuronów. Akumulacja zagregowanych włókien amyloidowych uważanych za toksyczną formę białek odpowiedzialnych za rozkojarzenie homeostazy wapniowej indukuje [[apoptoza|apoptozę]], czyli programowaną śmierć komórki<ref name="pmid2218531">{{vcite journal | autor = Yankner BA, Duffy LK, Kirschner DA | tytuł = Neurotrophic and neurotoxic effects of amyloid beta protein: reversal by tachykinin neuropeptides | czasopismo = Science | wolumin = 250 | wydanie = 4978 | strony = 279–82 | rok = 1990 | miesiąc = October | pmid = 2218531 | doi = 10.1126/science.2218531}}</ref> Wiadomo też, że βA selektywnie tworzy się w [[mitochondrium|mitochondriach]] komórek mózgów dotkniętych AD, potrafiąc hamować funkcje pewnych enzymów i zużycie [[glukoza|glukozy]] przez neurony<ref name="pmid17424907">{{vcite journal | autor = Chen X, Yan SD | tytuł = Mitochondrial Abeta: a potential cause of metabolic dysfunction in Alzheimer's disease | czasopismo = IUBMB Life | wolumin = 58 | wydanie = 12 | strony = 686–94 | rok = 2006 | miesiąc = December | pmid = 17424907 | doi = 10.1080/15216540601047767}}</ref>. |
|||
=== Badania genetyczne === |
|||
Różne procesy [[zapalnie|zapalne]] i [[cytokiny]] mogą również grać rolę w patologii choroby Alzheimera. Zapalenie uważa się za marker uszkodzenia tkanek oraz odpowiedzi [[układ immunologiczny|immunologicznej]]<ref name="pmid15681814">{{cytuj pismo | autor = Greig NH | tytuł = New therapeutic strategies and drug candidates for neurodegenerative diseases: p53 and TNF-alpha inhibitors, and GLP-1 receptor agonists | czasopismo = Ann. N. Y. Acad. Sci. | wolumin = 1035 | strony = 290–315 | rok = 2004 | miesiąc = 12 | pmid = 15681814 | doi = 10.1196/annals.1332.018 | author2 = Mattson MP | author3 = Perry T | display-authors = 3 | last4 = Chan | first4 = SL | last5 = Giordano | first5 = T | last6 = Sambamurti | first6 = K | last7 = Rogers | first7 = JT | last8 = Ovadia | first8 = H | last9 = Lahiri | first9 = DK}}</ref>. |
|||
Są wskazane u chorych z wczesnym początkiem zachorowania i rodzinnym występowaniem choroby Alzheimera. |
|||
== Rozpoznanie różnicowe == |
|||
Zmiany w dystrybucji różnych czynników neurotropowych i w ekspresji receptorów również opisano w AD. Wymienia się tutaj [[BDNF]] (brain derived neurotrophic factor)<ref>{{vcite journal | autor = Tapia-Arancibia L, Aliaga E, Silhol M, Arancibia S | tytuł = New insights into brain BDNF function in normal aging and Alzheimer disease | czasopismo = [[Brain Research Reviews]] | wolumin = 59 | wydanie = 1 | strony = 201–20 | rok = 2008 | miesiąc = Nov | pmid = 18708092 | doi = 10.1016/j.brainresrev.2008.07.007}}</ref><ref>{{vcite journal | doi = 10.1111/j.1601-183X.2007.00378.x | autor = Schindowski K, Belarbi K, Buée L | tytuł = Neurotrophic factors in Alzheimer's disease: role of axonal transport | czasopismo = [[Genes, Brain and Behavior]] | wolumin = 7 | wydanie = Suppl 1 | strony = 43–56 | rok = 2008 | miesiąc = Feb | pmid = 18184369 | pmc = 2228393}}</ref>. |
|||
W rozpoznaniu różnicowym choroby Alzheimera należy wziąć pod uwagę szereg chorób, zespołów chorobowych i stanów chorobowych w przebiegu których zasadniczym objawem jest otępienie. Szczególnie trzeba poszukiwać i wykluczyć obecność stanów potencjalnie poddających się leczeniu (i często wyleczeniu) takich jak: [[Zaburzenia depresyjne|depresja]], przewlekłe [[zatrucie|zatrucia]] (np. lekowe), uszkodzenia OUN w przebiegu zakażeń, choroby tarczycy (niedoczynność), niedobory witaminowe (głównie witaminy B<sub>12</sub> i tiaminy), stany zapalne naczyń OUN i [[wodogłowie normotensyjne|normotensyjne wodogłowie]]. |
|||
Błędne rozpoznanie choroby Alzheimera można też łatwo postawić u chorujących na inne [[choroby neurodegeneracyjne]] z demencją: [[choroba Picka]], [[choroba Parkinsona]], [[otępienie czołowo-skroniowe]], [[otępienie z ciałami Lewy'ego]], [[choroba Creutzfeldta-Jakoba]] i [[CADASIL]]. |
|||
===Genetyka=== |
|||
Olbrzymia większość przypadków AD stanowią zachorowania sporadyczne. Oznacza to brak wpływów czynników dziedzicznych, wynikających z genów. Jednakże niektóre warianty genetyczne mogą stanowić czynniki ryzyka. Z drugiej bowiem strony około 1 promila przypadków AD stanowią formy rodzinne, dziedziczące się [[dziedziczenie autosomalne dominujące|autosomalnie dominująco]]. Choroba rozpoczyna się w takim wypadku zazwyczaj przed 65. rokiem życia<ref name="pmid16876668">{{vcite journal | autor = Blennow K, de Leon MJ, Zetterberg H | tytuł = Alzheimer's disease | czasopismo = Lancet | wolumin = 368 | wydanie = 9533 | strony = 387–403 | rok = 2006 | miesiąc = July | pmid = 16876668 | doi = 10.1016/S0140-6736(06)69113-7 | url = }}</ref>. Mówi się tutaj o chorobie Alzheimera o wczesnym początku. |
|||
Większość rodzinnych, dziedziczonych autosomalnie dominująco otępień w chorobie Alzheimera przypisuje się mutacjom trzech genów: [[białko prekursorowe amyloidu|białka prekursorowego amyloidu]] (APP) oraz[[presenilina|presenilin]] 1 i 2<ref name="pmid18332245">{{vcite journal | autor = Waring SC, Rosenberg RN | tytuł = Genome-wide association studies in Alzheimer disease | czasopismo = Arch Neurol | wolumin = 65 | wydanie = 3 | strony = 329–34 | rok = 2008 | miesiąc = March | pmid = 18332245 | doi = 10.1001/archneur.65.3.329}}</ref>. Większość mutacji w genach APP czy presenilin zwiększa wytwarzanie małego białka zwanego βA42, stanowiącego główny składnik [[płytki starcze|płytek starczych]].<ref name="pmid8938131">{{vcite journal | autor = Selkoe DJ | tytuł = Translating cell biology into therapeutic advances in Alzheimer's disease | czasopismo = Nature | wolumin = 399 | wydanie = 6738 Suppl | strony = A23–31 | rok = 1999 | miesiąc = June | pmid = 10392577 | doi = 10.1038/19866}}</ref>. Niektóre [[mutacja|mutacje]] po prostu zmieniają stosunek pomiędzy βA42 i innymi formami, jak βA40, nie zwiększając poziomu βA42<ref name="pmid8938131">{{vcite journal | autor = Borchelt DR | tytuł = Familial Alzheimer's disease-linked presenilin 1 variants elevate βA1-42/1-40 ratio in vitro and in vivo | czasopismo = Neuron | wolumin = 17 | wydanie = 5 | strony = 1005–13 | rok = 1996 | miesiąc = Nov | pmid = 8938131 | doi = 10.1016/S0896-6273(00)80230-5 | type = Original article | last12 = Wang | first12 = R | last13 = Seeger | first13 = M | first14 = AI | first15 = SE | first16 = NG | first17 = NA | first18 = DL | first19 = SG | last20 = Sisodia | first20 = SS | author-separator = , | author2 = Thinakaran G | author3 = Eckman CB | display-authors = 3 | last4 = Levey | last5 = Gandy | last6 = Copeland | last7 = Jenkins | last8 = Price | last9 = Younkin | first4 = Michael K. | first5 = Frances | first6 = Tamara | first7 = Cristian-Mihail | first8 = Grace | first9 = Sophia}}</ref><ref name="pmid17254019">{{vcite journal | autor = Shioi J | tytuł = FAD mutants unable to increase neurotoxic Aβ 42 suggest that mutation effects on neurodegeneration may be independent of effects on Abeta | czasopismo = J Neurochem | wolumin = 101 | wydanie = 3 | strony = 674–81 | rok = 2007 | miesiąc = May | pmid = 17254019 | doi = 10.1111/j.1471-4159.2006.04391.x | author-separator = , | author2 = Georgakopoulos A | author3 = Mehta P | display-authors = 3 | last4 = Kouchi | first4 = Zen | last5 = Litterst | first5 = Claudia M | last6 = Baki | first6 = Lia | last7 = Robakis | first7 = Nikolaos K}}</ref>. Sugeruje to, że mutacje [[presenilina|preseniliny]] mogą powodować chorobę nawet wtedy, gdy zmniejszają całkowitą ilość produkowanego βA. Może to wskazywać na inne funkcje preseniliny lub też rolę zmian w funkcjonowaniu APP lub jego fragmentów innych niż βA. |
|||
Większość przypadków AD nie wykazuje jednak dziedziczenia autosomalnego dominującego. Określa się je mianem sporadycznych. Niemniej odmienności genetyczne mogą grać w nich rolę czynników ryzyka. Najlepiej poznany genetyczny czynnik ryzyka to [[allel]] ε4 genu kodującego [[apolipoproteina E|apolipoproteinę E]] (APOE)<ref name="pmid8446617">{{vcite journal | autor = Strittmatter WJ | tytuł = Apolipoprotein E: high-avidity binding to beta-amyloid and increased frequency of type 4 allele in late-onset familial Alzheimer disease | czasopismo = Proc Natl Acad Sci USA | wolumin = 90 | wydanie = 5 | strony = 1977–81 | rok = 1993 | miesiąc = March | pmid = 8446617 | pmc = 46003 | doi = 10.1073/pnas.90.5.1977 | author-separator = , | author2 = Saunders AM | author3 = Schmechel D | display-authors = 3 | last4 = Pericak-Vance | first4 = M | last5 = Enghild | first5 = J | last6 = Salvesen | first6 = GS | last7 = Roses | first7 = AD}}</ref><ref name="pmid16567625">{{vcite journal | autor = Mahley RW, Weisgraber KH, Huang Y | tytuł = Apolipoprotein E4: A causative factor and therapeutic target in neuropathology, including Alzheimer's disease | czasopismo = Proc. Natl. Acad. Sci. U.S.A. | wolumin = 103 | wydanie = 15 | strony = 5644–51 | rok = 2006 | miesiąc = April | pmid = 16567625 | pmc = 1414631 | doi = 10.1073/pnas.0600549103}}</ref>. Pomiędzy 40 i 80% chorych na AD posiada co najmniej jeden allel APOEε4<ref name="pmid16567625"/>. Allel ten zwiększ ryzyko choroby trzykrotnie w przypadku [[heterozygota|heterozygot]], a piętnastokrotnie u [[homozygota|homozygot]]<ref name="pmid16876668"/>. Jednakże efekt ten nie jest jedynie funkcją genów. Przykładowo niektóre populacje [[Nigeria|nigeryjskie]] ie wykazują powiązań pomiędzy obecnością czy ilością APOEε4 i występowaniem czy czasem ujawnienia się AD<ref name="pmid16434658">{{vcite journal | autor = Hall K, Murrell J, Ogunniyi A, Deeg M, Baiyewu O, Gao S, Gureje O, Dickens J, Evans R, Smith-Gamble V, Unverzagt FW, Shen J, Hendrie H | tytuł = Cholesterol, APOE genotype, and Alzheimer disease: an epidemiologic study of Nigerian Yoruba | czasopismo = Neurology | wolumin = 66 | wydanie = 2 | strony = 223–227 | rok = 2006 | miesiąc = January | pmid = 16434658 | pmc = 2860622 | doi = 10.1212/01.wnl.0000194507.39504.17}}</ref> |
|||
<ref name="pmid16278853">{{vcite journal | autor = Gureje O, Ogunniyi A, Baiyewu O, Price B, Unverzagt FW, Evans RM, Smith-Gamble V, Lane KA, Gao S, Hall KS, Hendrie HC, Murrell JR | tytuł = APOE ε4 is not associated with Alzheimer's disease in elderly Nigerians | czasopismo = Ann Neurol | wolumin = 59 | wydanie = 1 | strony = 182–185 | rok = 2006 | miesiąc = January | pmid = 16278853 | pmc = 2855121 | doi = 10.1002/ana.20694}}</ref>. Genetycy zgadzają się, że liczne inne geny również wpływają na rozwój AD o późnym początku, grając rolę czynników ryzyka lub wykazując działanie ochronne<ref name="pmid18332245"/>, jednak rezultaty takie, jak w przypadku badań z Nigerii, jak również niecałkowita [[penetracja]] wszystkich gen-czynników ryzyka sporadycznej AD wskazują na znaczną rolę czynników środowiskowych. Ponad 400 genów zostało przebadanych pod kątem związku ze sporadyczną chorobą Alzheimera o późnym początku<ref name="pmid18332245"/>, w większości bez rezultatu<ref name="pmid16876668"/>. |
|||
Mutacje w genie [[TREM2]] powiązano z 3-5 razy wyższym ryzykiem rozwoju AD<ref>{{cytuj pismo | doi = 10.1056/NEJMoa1211103 | tytuł = Variant of TREM2 associated with the risk of Alzheimer's disease | rok = 2012 | last1 = Jonsson | first1 = Thorlakur | last2 = Stefansson | first2 = Hreinn | last3 = Steinberg | first3 = Stacy | last4 = Jonsdottir | first4 = Ingileif | last5 = Jonsson | first5 = Palmi V | last6 = Snaedal | first6 = Jon | last7 = Bjornsson | first7 = Sigurbjorn | last8 = Huttenlocher | first8 = Johanna | last9 = Levey | first9 = Allan I | czasopismo = New England Journal of Medicine | strony = | type = Original article}}</ref><ref>{{cytuj pismo | doi = 10.1056/NEJMoa1211851 | tytuł = TREM2 variants in Alzheimer's disease | rok = 2012 | last1 = Guerreiro | first1 = Rita | last2 = Wojtas | first2 = Aleksandra | last3 = Bras | first3 = Jose | last4 = Carrasquillo | first4 = Minerva | last5 = Rogaeva | first5 = Ekaterina | last6 = Majounie | first6 = Elisa | last7 = Cruchaga | first7 = Carlos | last8 = Sassi | first8 = Celeste | last9 = Kauwe | first9 = John S.K. | czasopismo = New England Journal of Medicine | strony = | type = Original article}}</ref>. Zasugerowano mechanizm w którym mutacja TREM2 powoduje niezdolność [[leukocyty|leukocytów]] do kontroli ilści amyloidu w mózgu. |
|||
==Diagnoza== |
|||
[[Plik:PET Alzheimer.jpg|thumb|right||Skan [[Pozytonowa tomografia emisyjna|PET]] mózgu osoby cierpiącej na AD, widoczna utrata funkcji w [[płat skroniowy|płacie skroniowym]]]] |
|||
AD diagnozuje się zazwyczaj klinicznie na podstawie [[historia choroby|historii choroby]], uzupełnionej wywiadami rodzinnymi i obserwacjami klinicznymi, bazując na obecności charakterystycznych cech [[neurologia|neurologicznych]] i [[neuropsychologia|neuropsychologicznych]] oraz przeprowadzeniu [[rozpoznanie różnicowe|rozpoznania różnicowego]] (diagnoza z wykluczenia)<ref name="pmid17407994">{{vcite journal | autor = Mendez MF | tytuł = The accurate diagnosis of early-onset dementia | czasopismo = International Journal of Psychiatry Medicine | wolumin = 36 | wydanie = 4 | strony = 401–412 | rok = 2006 | pmid = 17407994 | doi = 10.2190/Q6J4-R143-P630-KW41}}</ref><ref name="pmid17018549">{{vcite journal | autor = Klafki HW, Staufenbiel M, Kornhuber J, Wiltfang J | tytuł = Therapeutic approaches to Alzheimer's disease | czasopismo = Brain | wolumin = 129 | wydanie = Pt 11 | strony = 2840–55 | rok = 2006 | miesiąc = November | pmid = 17018549 | doi = 10.1093/brain/awl280}}</ref>. Zaawansowane metody obrazowania, jak [[tomografia komputerowa]] (CT) czy [[magnetyczny rezonans jądrowy]] (MRI), a nawet [[pozytonowa tomografia inwazyjna]] (PET) i [[tomografia emisyjna pojedynczego fotonu]] (SPECT), stanowią narzędzie pomocne w wykluczeniu innych patologii mózgowych lub innych typów [[otępienie|otępień]]<ref>{{cytuj książkę | url = http://www.nice.org.uk/nicemedia/pdf/CG042quickrefguide.pdf | format = PDF | tytuł = Dementia: Quick reference guide | wydawca = {{lang|uk}} [[National Institute for Health and Clinical Excellence]] | miejsce = London | miesiąc = November | rok = 2006 | isbn = 1-84629-312-X | data dostępu = 2008-02-22 | archiveurl = http://web.archive.org/web/20080227161412/http://www.nice.org.uk/nicemedia/pdf/CG042quickrefguide.pdf | archivedate = 27 February 2008 <!--DASHBot--> | deadurl = no}}</ref>. Co więcej, mogą one posłużyć do przewidzenia przejścia z etapów prodromalnych, jak łagodne zaburzenia poznawcze, do choroby<ref name="pmid16327345">{{vcite journal | autor = Schroeter ML, Stein T, Maslowski N, Neumann J | tytuł = Neural Correlates of Alzheimer's Disease and Mild Cognitive Impairment: A Systematic and Quantitative Meta-Analysis involving 1,351 Patients | czasopismo = NeuroImage | wolumin = 47 | wydanie = 4 | strony = 1196–1206 | rok = 2009 | pmid = 19463961 | pmc = 2730171 | doi = 10.1016/j.neuroimage.2009.05.037}}</ref>. |
|||
Ocena funkcji intelektualnych, w tym testy pamięci, mogą na dalszym etapie scharakteryzować stan choroby<ref name="pmid17222085"/>. Organizacje medyczne stworzyły kryteria diagnostyczne mające za zadanie ułatwić i wystandaryzować procs diagnostyczny praktykującym lekarzom. Diagnozę można potwierdzić z dużym stopniem pewności badaniem pośmiertnym. Wymaga ono dostępnego materiału z mózgu zmarłego. Podlega on wtedy badaniu histopatologicznemu<ref name="pmid6610841">{{vcite journal | autor = McKhann G, Drachman D, Folstein M, Katzman R, Price D, Stadlan EM | tytuł = Clinical diagnosis of Alzheimer's disease: report of the NINCDS-ADRDA Work Group under the auspices of Department of Health and Human Services Task Force on Alzheimer's Disease | czasopismo = Neurology | wolumin = 34 | wydanie = 7 | strony = 939–44 | rok = 1984 | miesiąc = July | pmid = 6610841}}</ref>. |
|||
===Kryteria=== |
|||
[[National Institute of Neurological and Communicative Disorders and Stroke]] (NINCDS) i [[Alzheimer's Disease and Related Disorders Association]] (ADRDA, obecnie [[Alzheimer's Association]]) sporządziły używane najpowszechniej w diagnostyce AD [[NINCDS-ADRDA Alzheimer's Criteria]] w 1984<ref name="pmid6610841"/>, unowocześniane w szerokim zakresie do <ref name="pmid17616482">{{vcite journal | autor = Dubois B | tytuł = Research criteria for the diagnosis of Alzheimer's disease: revising the NINCDS-ADRDA criteria | czasopismo = Lancet Neurol | wolumin = 6 | wydanie = 8 | strony = 734–46 | rok = 2007 | miesiąc = August | pmid = 17616482 | doi = 10.1016/S1474-4422(07)70178-3 | last12 = O'brien | first12 = J | last13 = Pasquier | first13 = F | first14 = P | first15 = M | first16 = S | first17 = Y | first18 = PJ | first19 = P | author-separator = , | author2 = Feldman HH | author3 = Jacova C | display-authors = 3 | last4 = Robert | last5 = Rossor | last6 = Salloway | last7 = Stern | last8 = Visser | last9 = Scheltens | first4 = Steven T | first5 = Pascale | first6 = Jeffrey | first7 = André | first8 = Douglas | first9 = Serge}}</ref>. Kryteria te wymagają obecności upośledzenia poznawczego i podejrzenia zespołu demencji potwierdzonych przez badania neuropsychologiczne dla postawienia rozpoznania prawdopodobnej choroby Alzheimera. Potwierdzenie histopatologiczne obejmuje badanie mikroskopowe tkanek mózgu, jest konieczne dla postawienia ostatecznej diagnozy AD. Wykazano dobre [[rzetelność (metodologia nauki)|rzetelność]] i [[trafność]] pomiędzy kryteriami diagnostycznymi i ostatecznym rozpoznaniem histopatologicznym<ref name="pmid7986174">{{vcite journal | autor = Blacker D, Albert MS, Bassett SS, Go RC, Harrell LE, Folstein MF | tytuł = Reliability and validity of NINCDS-ADRDA criteria for Alzheimer's disease. The National Institute of Mental Health Genetics Initiative | czasopismo = Arch. Neurol. | wolumin = 51 | wydanie = 12 | strony = 1198–204 | rok = 1994 | miesiąc = December | pmid = 7986174}}</ref>. Uszkodzeniu ulega najczęściej 8 domen kognitywnych: [[pamięć]], [[język]], [[percepcja]], [[uwaga]], zdolności konstruktywne, [[orientacja]], [[rozwiązywanie problemów]] i zdolności funkcjonalne. Domeny te są równoważne kryteriom NINCDS-ADRDA, wymienia je [[DSM-IV]] (Diagnostic and Statistical Manual of Mental Disorders]]), stworzony przez [[American Psychiatric Association]]<ref>{{cytuj książkę | nazwisko = American Psychiatric Association | tytuł = Diagnostic and statistical manual of mental disorders: DSM-IV-TR | wydanie = 4th Edition Text Revision | wydawca = American Psychiatric Association | rok = 2000 | miejsce = Washington, DC | isbn = 0-89042-025-4}}</ref><ref name="pmid8752526">{{vcite journal | autor = Ito N | tytuł = [Clinical aspects of dementia] | język = Japanese | czasopismo = Hokkaido Igaku Zasshi | wolumin = 71 | wydanie = 3 | strony = 315–20 | rok = 1996 | miesiąc = May | pmid = 8752526}}</ref>. |
|||
===Techniki=== |
|||
[[Plik:InterlockingPentagons.svg|right|thumb|Neuropsychologiczny [[test przesiewowy]] może być przydatny w postawieniu diagnozy AD. W testach badanemu poleca się skopiować rysunek podobny do pokazanego wyżej, zapamiętywać słowa, czytać, odejmować seryjnie liczby]] |
|||
[[test neuropsychologiczny|Testy neuropsychologiczne]], jak [[MMSE]], są szeroko używane do ewaluacji uszkodzeń zdolności kognitywnych, potrzebnych do postawienia rozpoznania. Bardziej wyczerpujące arkusze testowe wymagane są dla uzyskania wyników bardziej wiarygodnych, zwłaszcza na wcześniejszych etapach choroby<ref name="pmid1512391">{{vcite journal | autor = Tombaugh TN, McIntyre NJ | tytuł = The mini-mental state examination: a comprehensive review | czasopismo = J Am Geriatr Soc | wolumin = 40 | wydanie = 9 | strony = 922–35 | rok = 1992 | miesiąc = September | pmid = 1512391}}</ref><ref name="pmid9987708">{{vcite journal | autor = Pasquier F | tytuł = Early diagnosis of dementia: neuropsychology | czasopismo = J. Neurol. | wolumin = 246 | wydanie = 1 | strony = 6–15 | rok = 1999 | miesiąc = January | pmid = 9987708 | doi = 10.1007/s004150050299}}</ref>. [[Badanie neurologiczne]] we wczesnej AD zazwyczaj nie wykazuje odchyleń poza oczywistym pogorszeniem funkcji kognitywnych, mogą one nie różnić się od zaburzeń wywołanych innymi procesami chorobowymi, w tym innymi typami demencji. |
|||
W diagnostyce różnicowej kluczowe są badania neurologiczne<ref name="pmid17222085"/>. Wywiady z członkami rodziny również okazują się pomocne w ocenie choroby. Opiekunowie mogą dostarczyć ważnych informacji o zdolności chorego do wykonywania czynności codziennych, jak również pogarszaniu się funkcji umysłowych w miarę upływu czasu<ref name="pmid16327345">{{vcite journal | autor = Harvey PD | tytuł = The validation of a caregiver assessment of dementia: the Dementia Severity Scale | czasopismo = Alzheimer Dis Assoc Disord | wolumin = 19 | wydanie = 4 | strony = 186–94 | rok = 2005 | pmid = 16327345 | doi = 10.1097/01.wad.0000189034.43203.60 | author-separator = , | author2 = Moriarty PJ | author3 = Kleinman L | display-authors = 3 | last4 = Coyne | first4 = Karin | last5 = Sadowsky | first5 = Carl H | last6 = Chen | first6 = Michael | last7 = Mirski | first7 = Dario F}}</ref>. Punkt widzenia opiekuna jest bardzo ważny, bowiem pacjent często nie zdaje sobie sprawy z własnych deficytów ([[anosognozja]])<ref name="pmid15738860">{{vcite journal | autor = Antoine C, Antoine P, Guermonprez P, Frigard B | tytuł = Awareness of deficits and anosognosia in Alzheimer's disease. | język = French | czasopismo = Encephale | wolumin = 30 | wydanie = 6 | strony = 570–7 | rok = 2004 | pmid = 15738860 | doi = 10.1016/S0013-7006(04)95472-3}}</ref>. Wielokrotnie rodzina również ma trudności z wykryciem początkowych objawów i nie komunikuje lekarzowi dokładnych informacji<ref name="pmid16197855">{{vcite journal | autor = Cruz VT, Pais J, Teixeira A, Nunes B | tytuł = [The initial symptoms of Alzheimer disease: caregiver perception] | język = Portuguese | czasopismo = Acta Med Port | wolumin = 17 | wydanie = 6 | strony = 435–44 | rok = 2004 | pmid = 16197855}}</ref>. |
|||
Inny nowy obiektywny marker choroby stanowi analiza [[płyn mózgowo-rdzeniowy|płynu mózgowo-rdzeniowego]] pod kątem obecności amyloidu β i białka τ<ref name="pmid17612711">{{vcite journal | autor = Marksteiner J, Hinterhuber H, Humpel C | tytuł = Cerebrospinal fluid biomarkers for diagnosis of Alzheimer's disease: beta-amyloid(1–42), tau, phospho-tau-181 and total protein | czasopismo = Drugs Today | wolumin = 43 | wydanie = 6 | strony = 423–31 | rok = 2007 | miesiąc = June | pmid = 17612711 | doi = 10.1358/dot.2007.43.6.1067341}}</ref>, zarówno stężenia całkowitego, jak i postaci fosforylowanej tau<sub>181P</sub><ref name=demeyer/>. Wykrycie wymienionych białek za pomocą [[punkcja lędźwiowa|punkcji lędźwiowej]] pozwala przewidzieć ujawnienie się AD z [[czułość|czułością]] pomiędzy 94% a 100%<ref name=demeyer/>. Użycie tej metody wespół z neuroobrazowaniem umożliwia lekarzom identyfikację ludzi ze znacznymi ubytkami pamięci, którzy dopiero rozwijają chorobę<ref name=demeyer>{{vcite journal | autor = De Meyer G, Shapiro F, Vanderstichele H, Vanmechelen E, Engelborghs S, De Deyn PP, Coart E, Hansson O, Minthon L, Zetterberg H, Blennow K, Shaw L, Trojanowski JQ | tytuł = Diagnosis-Independent Alzheimer Disease Biomarker Signature in Cognitively Normal Elderly People | czasopismo = Arch Neurol. | wolumin = 67 | wydanie = 8 | strony = 949–56 | rok = 2010 | miesiąc = August | pmid = 20697045 | doi = 10.1001/archneurol.2010.179 | pmc = 2963067}}</ref>. Testy badające płyn mózgowo-rdzeniowy są na świecie dostępne komercyjnie, w przeciwieństwie do najnowszych metod neuroobrazowania<ref>{{cytuj stronę | autor = Kolata G | tytuł = Spinal-Fluid Test Is Found to Predict Alzheimer's | url = http://www.nytimes.com/2010/08/10/health/research/10spinal.html | praca = [[The New York Times]] | data = August 9, 2010 | data dostępu = August 10, 2010 | archiveurl = http://web.archive.org/web/20100811000745/http://www.nytimes.com/2010/08/10/health/research/10spinal.html | archivedate = 11 August 2010 <!--DASHBot--> | deadurl = no}}</ref>. AD zdiagnozowano u ⅛ ludzi bez objawów w badaniu z 2010. Oznacza to, że choroba postępuje, zanim pojawią się objawy<ref>{{cytuj stronę | autor = Roan S | tytuł = Tapping into an accurate diagnosis of Alzheimer's disease | url = http://www.latimes.com/health/boostershots/aging/la-heb-alzheimers-20100809,0,5683387.story | praca = [[Los Angeles Times]] | data = August 9, 2010 | data dostępu = August 10, 2010 | archiveurl = http://web.archive.org/web/20100811104029/http://www.latimes.com/health/boostershots/aging/la-heb-alzheimers-20100809,0,5683387.story | archivedate = 11 August 2010 <!--DASHBot--> | deadurl = no}}</ref>. |
|||
Uzupełniające testy dostarczają dodatkowych informacji na temat pewnych cech choroby, mogą też wykluczyć inne rozpoznania. Badanie krwi identyfikuje inne, niealzheimerowskie przyczyny otepień<ref name="pmid17222085"/>. Niektóre z nich mogąą być odwracalne, choć zdarza się to rzadko<ref>{{vcite journal | autor = Clarfield AM | tytuł = The decreasing prevalence of reversible dementias: an updated meta-analysis | czasopismo = Arch. Intern. Med. | wolumin = 163 | wydanie = 18 | strony = 2219–29 | rok = 2003 | miesiąc = October | pmid = 14557220 | doi = 10.1001/archinte.163.18.2219}}</ref>. Często określa się funkcję [[tarczyca|tarczcycy]], oznacza się poziom [[witamina B12|witaminy B12]], wyklucza [[kiła|kiłę] i zaburzenia metaboliczne (przeprowadzając badania pracy [[nerka|nerek]], oznaczając poziomy, wykluczając [[cukrzyca|cukrzycę]]), oznacza się obecność [[metale ciężkie|metali ciężkich]] ([[ołów]], [[rtęć]]), diagnozuje [[niedokrwistość]], wyklucza się [[majaczenie]]. |
|||
Przeprowadza się też [[badanie psychologiczne|badania psychologiczne]] w kierunku [[Zaburzenia depresyjne|depresji]], ponieważ depresja może pojawiać się równolegle z AD, może stanowić wczesny sygnał uszkodzenia funkcji kognitywnych<ref>{{vcite journal | autor = Sun x | tytuł = Amyloid-Associated Depression: A Prodromal Depression of Alzheimer Disease? | czasopismo = Arch Gen Psychiatry | wolumin = 65 | wydanie = 5 | strony = 542–550 | rok = 2008 | url = http://archpsyc.ama-assn.org/cgi/content/short/65/5/542 | doi = 10.1001/archpsyc.65.5.542 | pmid = 18458206 | last1 = Sun | first1 = X | last2 = Steffens | first2 = DC | last3 = Au | first3 = R | last4 = Folstein | first4 = M | last5 = Summergrad | first5 = P | last6 = Yee | first6 = J | last7 = Rosenberg | first7 = I | last8 = Mwamburi | first8 = DM | last9 = Qiu | first9 = WQ | pmc = 3042807 | author-separator = , | display-authors = 3}}</ref> czy nawet przyczynę<ref name="pmid9153154">{{vcite journal | autor = Geldmacher DS, Whitehouse PJ | tytuł = Differential diagnosis of Alzheimer's disease | czasopismo = Neurology | wolumin = 48 | wydanie = 5 Suppl 6 | strony = S2–9 | rok = 1997 | miesiąc = May | pmid = 9153154}}</ref><ref name="pmid17495754">{{vcite journal | autor = Potter GG, Steffens DC | tytuł = Contribution of depression to cognitive impairment and dementia in older adults | czasopismo = Neurologist | wolumin = 13 | wydanie = 3 | strony = 105–17 | rok = 2007 | miesiąc = May | pmid = 17495754 | doi = 10.1097/01.nrl.0000252947.15389.a9}}</ref>. |
|||
====Obrazowanie==== |
|||
Jeśli są dostępne, neuroobrazowanie za pomocą metod [[Badania SPECT|SPECT]] i [[pozytonowa emisyjna tomografia komputerowa|PET]] mogą zostać użyte do potwierdzenia diagnozy AD w połączeniu z oceną stanu umysłowego<ref name="pmid16785801">{{vcite journal | autor = Bonte FJ, Harris TS, Hynan LS, Bigio EH, White CL | tytuł = Tc-99m HMPAO SPECT in the differential diagnosis of the dementias with histopathologic confirmation | czasopismo = Clin Nucl Med | wolumin = 31 | wydanie = 7 | strony = 376–8 | rok = 2006 | miesiąc = July | pmid = 16785801 | doi = 10.1097/01.rlu.0000222736.81365.63}}</ref>. U osoby już wykazującej otępienie SPECT wydaje się mieć przewagę w różnicowaniu AD i innych możliwych przyczyn nad zwyczajowym postępowaniem z użyciem testów umysłowych i analizą historii choroby<ref name="pmid15545324">{{vcite journal | autor = Dougall NJ, Bruggink S, Ebmeier KP | tytuł = Systematic review of the diagnostic accuracy of 99mTc-HMPAO-SPECT in dementia | czasopismo = Am J Geriatr Psychiatry | wolumin = 12 | wydanie = 6 | strony = 554–70 | rok = 2004 | pmid = 15545324 | doi = 10.1176/appi.ajgp.12.6.554}}</ref>. Korzyści te doprowadziły do propozycji nowych kryteriów diagnostycznych<ref name="pmid17222085"/><ref name="pmid17616482"/>. |
|||
Nowa technika znana jako [[PiB PET]] została stworzona w celi dokładnego i czytelnego obrazowania złogów betaamyloidowych [[in vivo]] z użyciem znacznika wiążącego się selektywnie z depozytami amyloidu β<ref>PiB PET: |
|||
*{{vcite journal | autor = Kemppainen NM | tytuł = Cognitive reserve hypothesis: Pittsburgh Compound B and fluorodeoxyglucose positron emission tomography in relation to education in mild Alzheimer's disease | czasopismo = Ann. Neurol. | wolumin = 63 | wydanie = 1 | strony = 112–8 | rok = 2008 | miesiąc = January | pmid = 18023012 | doi = 10.1002/ana.21212 | author-separator = , | author2 = Aalto S | author3 = Karrasch M | display-authors = 3 | last4 = Någren | first4 = Kjell | last5 = Savisto | first5 = Nina | last6 = Oikonen | first6 = Vesa | last7 = Viitanen | first7 = Matti | last8 = Parkkola | first8 = Riitta | last9 = Rinne | first9 = Juha O.}} |
|||
*{{vcite journal | autor = Ikonomovic MD | tytuł = Post-mortem correlates of in vivo PiB-PET amyloid imaging in a typical case of Alzheimer's disease | czasopismo = Brain | wolumin = 131 | wydanie = Pt 6 | strony = 1630–45 | rok = 2008 | miesiąc = June | pmid = 18339640 | pmc = 2408940 | doi = 10.1093/brain/awn016 | last12 = Hope | first12 = CE | last13 = Isanski | first13 = BA | first14 = RL | first15 = ST | author-separator = , | author2 = Klunk WE | author3 = Abrahamson EE | display-authors = 3 | last4 = Hamilton | last5 = Dekosky | first4 = C. A. | first5 = J. C. | last6 = Tsopelas | first6 = N. D. | last7 = Lopresti | first7 = B. J. | last8 = Ziolko | first8 = S. | last9 = Bi | first9 = W.}} |
|||
*{{vcite journal | autor = Jack CR | tytuł = 11C PiB and Structural MRI Provide Complementary Information in Imaging of AD and Amnestic MCI | czasopismo = Brain | wolumin = 131 | wydanie = Pt 3 | strony = 665–80 | rok = 2008 | miesiąc = March | pmid = 18263627 | doi = 10.1093/brain/awm336 | pmc = 2730157 | author-separator = , | author2 = Lowe VJ | author3 = Senjem ML | display-authors = 3 | last4 = Weigand | first4 = S. D. | last5 = Kemp | first5 = B. J. | last6 = Shiung | first6 = M. M. | last7 = Knopman | first7 = D. S. | last8 = Boeve | first8 = B. F. | last9 = Klunk | first9 = W. E.}}</ref>. PiB-PET wiąże się z użyciem izotopu <sup>1</sup>C. Niedawne badania podają, że PiB-PET cechuje się dokładnością 86% w predykcji AD u ludzi z MDI w okresie dwóch lat, a w 92% wyklucza rozwój choroby Alzheimera<ref>{{vcite journal | autor = Abella HA | tytuł = Report from SNM: PET imaging of brain chemistry bolsters characterization of dementias | czasopismo = Diagnostic Imaging | data = June 16, 2009 | url = http://www.diagnosticimaging.com/imaging-trends-advances/cardiovascular-imaging/article/113619/1423022}}</ref>. |
|||
PiB PET wymaga jeszcze badań, choć podobna metoda zastosowania PET z użyciem [[radiofarmaceutyk]]u zwana [[florbetapir]], [[nuklid]]u o dłuższym okresie zaniku <sup>18</sup>F, została przetestowana jako narzędzie diagnostyczne AD i FDA wyraziła zgodę na takie użycie<ref>{{vcite journal | czasopismo = Q J Nucl Med Mol Imaging | data = 2009 Aug | wolumin = 53 | wydanie = 4 | strony = 387–93 | tytuł = The use of the exploratory IND in the evaluation and development of <sup>18</sup>F-PET radiopharmaceuticals for amyloid imaging in the brain: a review of one company's experience | autor = Carpenter AP Jr, Pontecorvo MJ, Hefti FF, Skovronsky DM | pmid = 19834448}}</ref><ref>{{cytuj stronę | autor = Leung K | url = http://www.ncbi.nlm.nih.gov/bookshelf/br.fcgi?book = micad&part = AV-45-18F | tytuł = (E)-4-(2-(6-(2-(2-(2-(<sup>18</sup>F-fluoroethoxy)ethoxy)ethoxy)pyridin-3-yl)vinyl)-N-methyl benzenamine <nowiki>[[</nowiki><sup>18</sup>F<nowiki>]AV-45]</nowiki> ]] | praca = Molecular Imaging and Contrast Agent Database | data = April 8, 2010 | data dostępu = 2010-06-24}}</ref><ref name="pmid20501908">{{vcite journal | doi = 10.2967/jnumed.109.069088 | czasopismo = J Nucl Med | data = 2010 Jun | wolumin = 51 | wydanie = 6 | strony = 913–20 | tytuł = In Vivo Imaging of Amyloid Deposition in Alzheimer's Disease using the Novel Radioligand 18FAV-45 (Florbetapir F 18) | autor = Wong DF, Rosenberg PB, Zhou Y, Kumar A, Raymont V, Ravert HT, Dannals RF, Nandi A, Brasić JR, Ye W, Hilton J, Lyketsos C, Kung HF, Joshi AD, Skovronsky DM, Pontecorvo MJ | pmid = 20501908 | laysummary = http://www.diagnosticimaging.com/news/display/article/113619/1598949 | pmc = 3101877}}</ref>. Florbetapir, jak PiB, wiąże się z amyloidem β, jednakże używa wymienionego [[izotop]]u 18 fluoru o [[czas połowicznego rozpadu|czasie połowicznego zaniku]] 110 minut, podczas gdy PiB stosuje radionuklid o okresie półtrwania 20 minutes. Wong ''et al.'' podali, że dłuższy okres połowicznego rozpadu pozwala znacznikowi znacznie lepiej zakumulować się w mózgach cierpiących na AD, zwłaszcza w obszarach związanych z odkładaniem się depozytów betaamyloidowych<ref name="pmid20501908"/>. |
|||
Jeden z przeglądów przewiduje, że obrazowanie amyloidu prawdopodobnie wejdzie do użycia w połączeniu z innymi markerami, nie jako ich rozłączna alternatywa<ref name="pmid19847050">{{vcite journal | autor = Rabinovici GD, Jagust WJ | czasopismo = Behav Neurol | rok = 2009 | wolumin = 21 | wydanie = 1 | strony = 117–28 | tytuł = AMYLOID IMAGING IN AGING AND DEMENTIA: TESTING THE AMYLOID HYPOTHESIS IN VIVO | pmid = 19847050 | pmc = 2804478 | doi = 10.3233/BEN-2009-0232 | url = http://iospress.metapress.com/content/23338q121v142311/}}</ref>. |
|||
[[Magnetyczny rezonans jądrowy]] wolumetryczny może wykryć zmiany objętości obszarów mózgu. Pomiary objętych zanikiem obszarów mózgów chorych na AD podczas progresji choroby może stać się w przyszłości wskaźnikiem diagnostycznym. Pociąga za sobą mniejsze koszty, niż inne badane obecnie metody<ref name="pmid18445747">{{vcite journal | autor = O'Brien JT | tytuł = Role of imaging techniques in the diagnosis of dementia | czasopismo = Br J Radiol | data = 2007 Dec | wolumin = 80 | wydanie = Spec No 2 | strony = S71–7 | pmid = 18445747 | doi = 10.1259/bjr/33117326}}</ref>. |
|||
====Inne biomarkersy==== |
|||
Badania opublikowane w 2009 wykazały, że pacjenci z AD cechują się zmnijeszonym poziomem [[glutaminian]]u (Glu), a także zmniejszonymi wartościami stosunków glutaminian/[[kreatyna]] (Cr), glutaminian/[[mioinozytol]] (mI), glutaminian/[[N-acetyloasparaginian]] (NAA) oraz NAA/Cr w porównaniu z ludźmi zdrowymi. Zarówno obniżona wartość NAA/Cr i obniżona zawartość glutaminianu w [[hipokamp]]ie mogą stanowić wczesne wskaźniki AD<ref name="pmid 19501936">{{vcite journal | autor = Rupsingh R, Borrie M, Smith M, Wells JL, Bartha R | tytuł = Reduced hippocampal glutamate in Alzheimer disease | czasopismo = [[Neurobiol Aging]] | rok = 2009 | miesiąc = June | pmid = 19501936 | doi = 10.1016/j.neurobiolaging.2009.05.002 | wolumin = 32 | wydanie = 5 | strony = 802–810}} (primary source)</ref>. |
|||
Wczesne eksperymenty na modelach mysich również mogły zidentyfikować markery AD. Jednakże ich stosowalność nie została poznana<ref name="pmid21215375">{{vcite journal | autor = Reddy MM, Wilson R, Wilson J, Connell S, Gocke A, Hynan L, German D, Kodadek T | tytuł = Identification of Candidate IgG Antibody Biomarkers for Alzheimer's Disease Through Screening of Synthetic Combinatorial Libraries | czasopismo = Cell | wolumin = 144 | wydanie = 1 | strony = 132–42 | rok = 2011 | miesiąc = January | pmid = 21215375 | doi = 10.1016/j.cell.2010.11.054 | url = | pmc = 3066439}} (primary source)</ref>. |
|||
Niewielkie badanie na ludziach z 2011 wykazało, że monitorowanie zmian poziomu [[dehydroepiandrosteron]]u (DHEA) we krwi w odpowiedzi na [[stres oksydacyjny]] może stanowić użyteczny test proxy: pacjenci z MCI nie wykazują zmienności DHEA, w przeciwieństwie do zdrowych ludzi z grupy kontrolnej<ref>{{vcite journal | czasopismo = J Alzheimers Dis | data = 2011-01-01 | wolumin = 24 | wydanie = 1 | strony = 5–16 | tytuł = A lead study on oxidative stress-mediated dehydroepiandrosterone formation in serum: the biochemical basis for a diagnosis of Alzheimer's disease | autor = Rammouz G, Lecanu L, Aisen P, Papadopoulos V | pmid = 21335661 | doi = 10.3233/JAD-2011-101941}} (primary source)</ref>. |
|||
== Prewencja == |
|||
[[Plik:Honoré Daumier 032.jpg|right|thumb|Aktywność intelektualna, jak choćby [[szachy]], czy regularne interakcje społeczne wiążą się z redukcją ryzyka AD, co wynika z badań epidemiologicznych. Nie znaleziono dotychczas zależności przyczynowo-skutkowej.]] |
|||
Nie istnieje dowód, by jakiekolwiek szczególne działania były efektywne w prewencji AD<ref>*{{vcite journal | autor = Kawas CH | tytuł = Medications and diet: protective factors for AD? | czasopismo = Alzheimer Dis Assoc Disord | wolumin = 20 | wydanie = 3 Suppl 2 | strony = S89–96 | rok = 2006 | pmid = 16917203 | doi = }} |
|||
*{{vcite journal | autor = Luchsinger JA, Mayeux R | tytuł = Dietary factors and Alzheimer's disease | czasopismo = Lancet Neurol | wolumin = 3 | wydanie = 10 | strony = 579–87 | rok = 2004 | pmid = 15380154 | doi = 10.1016/S1474-4422(04)00878-6}} |
|||
*{{vcite journal | autor = Luchsinger JA, Noble JM, Scarmeas N | tytuł = Diet and Alzheimer's disease | czasopismo = Curr Neurol Neurosci Rep | wolumin = 7 | wydanie = 5 | strony = 366–72 | rok = 2007 | pmid = 17764625 | doi = 10.1007/s11910-007-0057-8}} |
|||
*{{ytuj stronę|url=http://www.nih.gov/news/health/apr2010/od-28.htm |tytuł=Independent Panel Finds Insufficient Evidence to Support Preventive Measures for Alzheimer's Disease |data=April 28, 2010 |wydawca=[[National Institutes of Health]]}} |
|||
*{{cytuj stronę | url = http://consensus.nih.gov/2010/alzstatement.htm | tytuł = NIH State-of-the-Science Conference: Preventing Alzheimer's Disease and Cognitive Decline | data = April 26–28, 2010 | autor = Daviglus ML ''et al.''}}</ref>. Badania globalne działań zmierzających do opóźnienia pojawienia się AD dostarczyły sprzecznych rezultatów. Badania [[epidemiologia|epidemiologiczne]] wykazują jednakże związek pomiędzy pewnymi czynnikami modyfikowalnymi, jak między innymi dieta, ryzyko sercowo-naczyniowe, farmaceutyki, aktywność intelektualna, i ryzykiem populacyjnym rozwinięcia AD. Jednakże dopiero przyszłe badania, w badania kliniczne, mogą rozstrzygnąć, czy te czynniki mogą ustrzec przed AD<ref>{{vcite journal | autor = Szekely CA, Breitner JC, Zandi PP | tytuł = Prevention of Alzheimer's disease | czasopismo = Int Rev Psychiatry | wolumin = 19 | wydanie = 6 | strony = 693–706 | rok = 2007 | pmid = 18092245 | doi = 10.1080/09540260701797944}}</ref>. |
|||
Choć czyniiki ryzyka sercowo-naczyniowego, jak [[hipercholesterolemia]], [[nadciśnienie tętnicze|nadciśnienie]], [[cukrzyca]] i [[palenie]], wiążą się z wyższym ryzykiem rozwinięcia się i przebiegu<ref name="pmid18299540">{{vcite journal | autor = Patterson C, Feightner JW, Garcia A, Hsiung GY, MacKnight C, Sadovnick AD | tytuł = Diagnosis and treatment of dementia: 1. Risk assessment and primary prevention of Alzheimer disease | czasopismo = CMAJ | wolumin = 178 | wydanie = 5 | strony = 548–56 | rok = 2008 | miesiąc = February | pmid = 18299540 | pmc = 2244657 | doi = 10.1503/cmaj.070796}}</ref><ref name="pmid17483665">{{vcite journal | autor = Rosendorff C, Beeri MS, Silverman JM | tytuł = Cardiovascular risk factors for Alzheimer's disease | czasopismo = Am J Geriatr Cardiol | wolumin = 16 | wydanie = 3 | strony = 143–9 | rok = 2007 | pmid = 17483665 | doi = 10.1111/j.1076-7460.2007.06696.x}}</ref>. [[Statyny]], lek obniżające poziom [[cholesterol]]u, nie okazały się efektywne w prewencji lub poprawie przebiegu choroby<ref name="pmid17927279">{{vcite journal | autor = Reiss AB, Wirkowski E | tytuł = Role of HMG-CoA reductase inhibitors in neurological disorders: progress to date | czasopismo = Drugs | wolumin = 67 | wydanie = 15 | strony = 2111–20 | rok = 2007 | pmid = 17927279 | doi = 10.2165/00003495-200767150-00001}}</ref><ref name="pmid17877925">{{vcite journal | autor = Kuller LH | tytuł = Statins and dementia | czasopismo = Curr Atheroscler Rep | wolumin = 9 | wydanie = 2 | strony = 154–61 | rok = 2007 | miesiąc = sierpie} | pmid = 17877925 | doi = 10.1007/s11883-007-0012-9}}</ref>. Skladniki [[dieta śródziemnomorska|diety śródziemnomorskiej]], obejmującej [[owoce]], [[warzywa]], [[chleb]], [[pszenica]] i inne [[zboża]], [[oliwa]] z [[oliwka|oliwek]], [[ryby]], [[wino czerwone]], mogą indywidualnie lub wspólnie obniżać ryzyko i wpływać na przebieg choroby<ref name="pmid18088206">{{vcite journal | autor = Solfrizzi V | tytuł = Lifestyle-related factors in predementia and dementia syndromes | czasopismo = Expert Rev Neurother | wolumin = 8 | wydanie = 1 | strony = 133–58 | rok = 2008 | miesiąc = January | pmid = 18088206 | doi = 10.1586/14737175.8.1.133 | url = | author-separator = , | author2 = Capurso C | author3 = D'Introno A | display-authors = 3 | last4 = Colacicco | first4 = Anna Maria | last5 = Santamato | first5 = Andrea | last6 = Ranieri | first6 = Maurizio | last7 = Fiore | first7 = Pietro | last8 = Capurso | first8 = Antonio | last9 = Panza | first9 = Francesco}}</ref>. Jako mechanizm tego działania zaproponowano pozytywny wpływ diety na układ sercowo-naczyniowy<ref name="pmid18088206"/>. Istnieją ograniczone argumenty za tym, że umiarkowane spożycie [[alkohol]]u, szczególnie czerwonego wina, wiąże się z mniejszym ryzykiem AD<ref>{{vcite journal | autor = Panza F, Capurso C, D'Introno A, Colacicco AM, Frisardi V, Lorusso M, Santamato A, Seripa D, Pilotto A, Scafato E, Vendemiale G, Capurso A, Solfrizzi V. | tytuł = Alcohol drinking, cognitive functions in older age, predementia, and dementia syndromes | czasopismo = J Alzheimers Dis | wolumin = 17 | wydanie = 1 | strony = 7–31 | data = May 2009 | pmid = 19494429 | doi = 10.3233/JAD-2009-1009 | last12 = Capurso | first12 = A | last13 = Solfrizzi | first13 = V}}</ref>. |
|||
Przeglądy na temat stosowania [[witaminy|witamin]] nie podają wystarczających dowodów na skuteczność, by rekomendować stosowanie [[kwas askorbinowy|witaminy C]]<ref name="pmid16227450">{{vcite journal | autor = Boothby LA, Doering PL | tytuł = Vitamin C and vitamin E for Alzheimer's disease | czasopismo = Ann Pharmacother | wolumin = 39 | wydanie = 12 | strony = 2073–80 | rok = 2005 | miesiąc = December | pmid = 16227450 | doi = 10.1345/aph.1E495 | url = }}</ref>, [[witamina E|E]]<ref name="pmid16227450"/><ref>{{vcite journal | autor = Isaac MG, Quinn R, Tabet N | tytuł = Vitamin E for Alzheimer's disease and mild cognitive impairment | czasopismo = Cochrane Database Syst Rev | wolumin = | wydanie = 3 | strony = CD002854 | rok = 2008 | pmid = 18646084 | doi = 10.1002/14651858.CD002854.pub2 | url = }}</ref> czy [[kwas foliowy|kwasu foliowego]] z lub bez witaminy B<sub>12</sub><ref>{{vcite journal | autor = Malouf R, Grimley Evans J | tytuł = Folic acid with or without vitamin B<sub>12</sub> for the prevention and treatment of healthy elderly and demented people | czasopismo = Cochrane Database Syst Rev | wolumin = | wydanie = 4 | strony = CD004514 | rok = 2008 | pmid = 18843658 | doi = 10.1002/14651858.CD004514.pub2 | url = }}</ref> jako prewencji czy leczenia AD. Dodatkowo witamina E wiąże się z poważnym ryzykiem zdrowotnym<ref name="pmid16227450"/>. Badania z użyciem kwasu foliowego i innych witamin z grupy B nie wykazały żadnych ważnych asocjacji ze spadkiem zdolności poznawczych<ref>{{vcite journal | tytuł = Effect of folic acid, with or without other B vitamins, on cognitive decline: meta-analysis of randomized trials | autor = Wald DS, Kasturiratne A, Simmonds M | czasopismo = [[The American Journal of Medicine]] | data = June 2010 | wolumin = 123 | pmid = 20569758 | wydanie = 6 | strony = 522–527.e2 | doi = 10.1016/j.amjmed.2010.01.017 | pii = S0}}</ref><ref>{{vcite journal | autor = Quinn JF | tytuł = Docosahexaenoic acid supplementation and cognitive decline in Alzheimer disease: a randomized trial | czasopismo = JAMA | wolumin = 304 | wydanie = 17 | strony = 1903–11 | rok = 2010 | miesiąc = November | pmid = 21045096 | doi = 10.1001/jama.2010.1510 | url = | author-separator = , | author2 = Raman R | author3 = Thomas RG | display-authors = 3 | last4 = Yurko-Mauro | first4 = K. | last5 = Nelson | first5 = E. B. | last6 = Van Dyck | first6 = C. | last7 = Galvin | first7 = J. E. | last8 = Emond | first8 = J. | last9 = Jack | first9 = C. R. | pmc = 3259852}}</ref>. |
|||
Długofalowe używanie niesteroidowych leków przeciwzapalnych wiąże się ze zmniejszonym prawdopdobieństwem rozwinięcia AD<ref name="pmid17612054">{{vcite journal | autor = Szekely CA, Town T, Zandi PP | tytuł = NSAIDs for the chemoprevention of Alzheimer's disease | czasopismo = Subcell Biochem | wolumin = 42 | wydanie = | strony = 229–48 | rok = 2007 | miesiąc = | pmid = 17612054 | doi = 10.1007/1-4020-5688-5_11 | seria = Subcellular Biochemistry | isbn = 978-1-4020-5687-1}}</ref>. Ludzkie badania pośmiertne, modele zwierzęce i eksperymenty [[in vitro]] także wspierają tezę, że NSLPZ mogą redukować zapalenie związane z płytkami amyloidowymi<ref name="pmid17612054"/>. Choć badania oceniające ich zastosowanie w leczeniu paliatywnym nie dały pozytywnych rezultatów, nie doprowadzono do końca eksperymentów dotyczących prewencji<ref name="pmid17612054"/> [[Kurkumina]] z pikantnego [[ostryż długi|ostryżu długiego]] w [[curry]] wykazała pewną efektywność w prewencji uszkodzenia mózgu w [[model mysi|modelu mysim]] z powodu swych właściwości przeciwzapalnych<ref>{{vcite journal | autor = Ringman JM, Frautschy SA, Cole GM, Masterman DL, Cummings JL | tytuł = A Potential Role of the Curry Spice Curcumin in Alzheimer's Disease | czasopismo = Curr Alzheimer Res | issn = 1567-2050 | wolumin = 2 | wydanie = 2 | strony = 131–6 | rok = 2005 | miesiąc = April | pmid = 15974909 | pmc = 1702408 | doi = 10.2174/1567205053585882}}</ref><ref>{{vcite journal | autor = Aggarwal BB, Harikumar KB | tytuł = Potential Therapeutic Effects of Curcumin, the Anti-inflammatory Agent, Against Neurodegenerative, Cardiovascular, Pulmonary, Metabolic, Autoimmune and Neoplastic Diseases | czasopismo = Int J Biochem Cell Biol | wolumin = 41 | wydanie = 1 | strony = 40–59 | rok = 2009 | miesiąc = January | pmid = 18662800 | doi = 10.1016/j.biocel.2008.06.010 | pmc = 2637808}}</ref>. [[Hormonalna terapia zastępcza]] przestała być uznawana za zapobiegającą otępieniu, a w niektórych przypadkach może być nawet z nim związana<ref name="pmid19370593">{{vcite journal | autor = Farquhar C, Marjoribanks J, Lethaby A, Suckling JA, Lamberts Q | tytuł = Long term hormone therapy for perimenopausal and postmenopausal women | czasopismo = Cochrane Database Syst Rev | wolumin = | wydanie = 2 | strony = CD004143 | data = 15 April 2009 | pmid = 19370593 | doi = 10.1002/14651858.CD004143.pub3}}</ref><ref name="pmid19401958">{{vcite journal | autor = Barrett-Connor E, Laughlin GA | tytuł = Endogenous and Exogenous Estrogen, Cognitive Function and Dementia in Postmenopausal Women: Evidence from Epidemiologic Studies and Clinical Trials | czasopismo = Semin Reprod Med | wolumin = 27 | wydanie = 3 | data = May 2009 | strony = 275–82 | pmc = 2701737 | doi = 10.1055/s-0029-1216280 | pmid = 19401958 | last1 = Barrett-Connor | first1 = E | last2 = Laughlin | first2 = GA}}</ref>. Nie ma zgody ani przekonującego dowodu na pozytywny efekt [[miłorząb|miłorzębu]] w uszkodzeniu funkcji poznawczych i demencji<ref>{{vcite journal | autor = Birks J, Grimley Evans J | tytuł = Ginkgo biloba for cognitive impairment and dementia | czasopismo = Cochrane Database Syst Rev | wolumin = | wydanie = 1 | strony = CD003120 | rok = 2009 | pmid = 19160216 | doi = 10.1002/14651858.CD003120.pub3 | url = http://mrw.interscience.wiley.com/cochrane/clsysrev/articles/CD003120/frame.html | data dostępu = 2009-08-13}}</ref>. Niedawne badanie stwierdza brak efektu redukcji częstości AD<ref>{{vcite journal | autor = DeKosky ST | tytuł = Ginkgo biloba for Prevention of Dementia: A Randomized Controlled Trial | czasopismo = Journal of the American Medical Association | rok = 2008 | wolumin = 300 | wydanie = 19 | strony = 2253–2262 | pmid = 19017911 | doi = 10.1001/jama.2008.683 | url = http://jama.ama-assn.org/cgi/content/full/300/19/2253 | data dostępu = 2008-11-18 | last12 = Robbins | first12 = JA | last13 = Tracy | first13 = RP | first14 = NF | first15 = L | first16 = BE | first17 = RL | first18 = CD | first19 = Investigators | pmc = 2823569 | author-separator = , | author2 = Williamson JD | author3 = Fitzpatrick AL | display-authors = 3 | last4 = Woolard | last5 = Dunn | last6 = Snitz | last7 = Nahin | last8 = Furberg | last9 = Ginkgo Evaluation Of Memory (Gem) Study | first4 = R. A. | first5 = D. G. | first6 = J. A. | first7 = O. L. | first8 = G. | first9 = M. C.}}</ref>. Dwudziestojednoletnie badanie wykazało, że pijący od 3 do 5 filiżanek kawy dziennie wykazywali o 65% mniejsze ryzyko demencji<ref>{{vcite journal | autor = Eskelinen MH, Ngandu T, Tuomilehto J, Soininen H, Kivipelto M | tytuł = Midlife coffee and tea drinking and the risk of late-life dementia: a population-based CAIDE study | czasopismo = J Alzheimers Dis | wolumin = 16 | wydanie = 1 | strony = 85–91 | rok = 2009 | miesiąc = January | pmid = 19158424 | doi = 10.3233/JAD-2009-0920}}</ref> |
|||
Ludzie angażujący się w aktywność intelektualną, jak czytanie, gry planszowe, krzyżówki, gra na instrumentach muzycznych czy regularne kontakty społeczne, wykazują zmniejszone ryzyko choroby Alzheimera<ref name="pmid16917199">{{cite pmid|16917199}}</ref>. Zgadza się to z teorią rezerwy kognitywnej, wedle której pewne doświadczenia życiowe skutkują bardziej sprawnym funkcjonowaniem sieci neuronalnej, co zapewnia jednostce rezerwę kognitywną opóźniającą początek manifestowania się demencji<ref name="pmid16917199"/>. Edukacja opóźnia początek choroby, nie wiążąc się z wcześniejszą śmiercią po diagnozie<ref name="pmid19026089">{{vcite journal | autor = Paradise M, Cooper C, Livingston G | tytuł = Systematic review of the effect of education on survival in Alzheimer's disease | czasopismo = Int Psychogeriatr | wolumin = 21 | wydanie = 1 | strony = 25–32 | rok = 2009 | miesiąc = February | pmid = 19026089 | doi = 10.1017/S1041610208008053}}</ref> Learning a second language even later in life seems to delay getting Alzheimer disease.<ref>{{cytuj stronę | url = http://yourlife.usatoday.com/health/medical/alzheimers/story/2011/02/Speaking-2-languages-may-delay-getting-Alzheimers/43903878/1?csp = 34news&utm_source = feedburner&utm_medium = feed&utm_campaign = Feed%3A+usatoday-NewsTopStories+%28News+-+Top+Stories%29 | praca = USA Today | tytuł = Most Popular E-mail Newsletter}}</ref>. |
|||
[[Aktywność psychiczna]] również wiąże się ze zredukowanym ryzykiem AD<ref name="pmid19026089"/> |
|||
Dwa badania wyykazały, że medyczne użycie [[marichuana|marichuany]] może być efektywne w hamowaniu postępu AD. Składnik aktywny marihuany, [[tetrahydrokannabinol]] (THC), może zapobiegać tworzeniu w mózgu depozytów związanych z chorobą. Odkryto, że THC może hamować aktywność acetylocholinesterazy bardziej efektywnie, niż dostępne komercyjnie leki<ref>{{Vcite journal | autor = Eubanks LM | tytuł = A Molecular Link Between the Active Component of Marijuana and Alzheimer's Disease Pathology | czasopismo = Molecular Pharmaceutics | wolumin = 3 | wydanie = 6 | strony = 773–7 | rok = 2006 | pmid = 17140265 | pmc = 2562334 | doi = 10.1021/mp060066m | miesiąc = 11 | issn = 1543-8384 | format = Free full text | author-separator = , | author2 = Rogers CJ | author3 = Beuscher AE | display-authors = 3 | last4 = Koob | first4 = George F. | last5 = Olson | first5 = Arthur J. | last6 = Dickerson | first6 = Tobin J. | last7 = Janda | first7 = Kim D.}}</ref><ref>{{vcite journal | czasopismo = [[Br J Pharmacol]] | wolumin = 152 | wydanie = 5 | strony = 655–62 | data = 2007 November | doi = 10.1038/sj.bjp.0707446 | pmc = 2190031 | pmid = 17828287 | tytuł = Alzheimer's disease; taking the edge off with cannabinoids? | autor = Campbell VA, Gowran A}}</ref><ref>[http://www.scripps.edu/news/press/2006/080906.html News Release<!-- Bot generated title -->]</ref>. Jeden przegląd badań klinicznych pokazał brak dowodów na efektywność kanabinoidów w poprawie zaburzeń zachowania lub w leczeniu innych objawów AD lub demencji. Padł wniosek, że potrzeba jeszcze randomizowanych podwójnie zaślepionych kontrolowanych placebo badań klinicznych, by ustalić, czy kanabinoidy są efektywnie klinicznie w terapii tej choroby<ref>{{cite PMID| 19370677}}</ref>. Przegląd z 2012 z ''Philosophical Transactions of a Royal Society B'' zasugerował, że aktywacja układu kanabinoidowego może pobudzać antyoksydanty w mózgu, usuwając uszkodzone komórki i polepszając wydajność [[mitochondrium|mitochondriów]]. Przegląd podaje, że kanabinoidy mogą spowalniać pogorszenie funkcji kognitywnych<ref>[http://healthland.time.com/2012/10/29/how-cannabinoids-may-slow-brain-aging/#ixzz2IGnHWiQ0 How Cannabinoids May Slow Brain Aging | TIME.com<!-- Bot generated title -->]</ref><ref>[http://rstb.royalsocietypublishing.org/content/367/1607/3326.abstract The endocannabinoid system in normal and pathological brain ageing<!-- Bot generated title -->]</ref>. |
|||
Pewne badania wykazały zwiększone ryzyko rozwinięcia AD w przypadku pewnych środowiskowych czyników ryzyka, jak podaż [[metal]]i, zwłaszcza [[glin]]u<ref name="pmid17522444">{{vcite journal | autor = Shcherbatykh I, Carpenter DO | tytuł = The role of metals in the etiology of Alzheimer's disease | czasopismo = J Alzheimers Dis | wolumin = 11 | wydanie = 2 | strony = 191–205 | rok = 2007 | miesiąc = May | pmid = 17522444}}</ref><ref>{{vcite journal | autor = Rondeau V, Commenges D, Jacqmin-Gadda H, Dartigues JF | tytuł = Relation between aluminum concentrations in drinking water and Alzheimer's disease: an 8-year follow-up study | czasopismo = Am J Epidemiol | wolumin = 152 | wydanie = 1 | strony = 59–66 | rok = 2000 | miesiąc = July | pmid = 10901330 | pmc = 2215380 | doi = 10.1093/aje/152.1.59}}</ref>, czy też ekspozuycja na [[rozpuszczalnik]]i<ref name="pmid7771442">{{vcite journal | autor = Kukull WA | tytuł = Solvent exposure as a risk factor for Alzheimer's disease: a case-control study | czasopismo = Am J Epidemiol | wolumin = 141 | wydanie = 11 | strony = 1059–71; discussion 1072–9 | rok = 1995 | miesiąc = June | pmid = 7771442 | author-separator = , | author2 = Larson EB | author3 = Bowen JD | display-authors = 3 | last4 = McCormick | first4 = WC | last5 = Teri | first5 = L | last6 = Pfanschmidt | first6 = ML | last7 = Thompson | first7 = JD | last8 = O'Meara | first8 = ES | last9 = Brenner | first9 = DE}}</ref>. Jakość niektorych z tych badań zakwestionowano<ref>{{vcite journal | autor = Santibáñez M, Bolumar F, García AM | tytuł = Occupational risk factors in Alzheimer's disease: a review assessing the quality of published epidemiological studies | czasopismo = Occupational and Environmental Medicine | wolumin = 64 | wydanie = 11 | strony = 723–732 | rok = 2007 | pmid = 17525096 | doi = 10.1136/oem.2006.028209 | pmc = 2078415}}</ref>, a inne podawały brak związku pomiędzy tymi czynnikami środowiskowymi a rozwinięciem się AD<ref>{{vcite journal | autor = Seidler A | tytuł = Occupational exposure to low frequency magnetic fields and dementia: a case–control study | czasopismo = Occup Environ Med | wolumin = 64 | wydanie = 2 | strony = 108–14 | rok = 2007 | miesiąc = February | pmid = 17043077 | doi = 10.1136/oem.2005.024190 | pmc = 2078432 | author-separator = , | author2 = Geller P | author3 = Nienhaus A | display-authors = 3 | last4 = Bernhardt | first4 = T. | last5 = Ruppe | first5 = I. | last6 = Eggert | first6 = S. | last7 = Hietanen | first7 = M. | last8 = Kauppinen | first8 = T. | last9 = Frolich | first9 = L.}}</ref><ref name="pmid12222737">{{vcite journal | autor = Rondeau V | tytuł = A review of epidemiologic studies on aluminum and silica in relation to Alzheimer's disease and associated disorders | czasopismo = Rev Environ Health | wolumin = 17 | wydanie = 2 | strony = 107–21 | rok = 2002 | pmid = 12222737 | doi = 10.1515/REVEH.2002.17.2.107}}</ref><ref name="pmid9115023">{{vcite journal | autor = Martyn CN, Coggon DN, Inskip H, Lacey RF, Young WF | tytuł = Aluminum concentrations in drinking water and risk of Alzheimer's disease | czasopismo = Epidemiology | wolumin = 8 | wydanie = 3 | strony = 281–6 | rok = 1997 | miesiąc = May | pmid = 9115023 | doi = 10.1097/00001648-199705000-00009}}</ref><ref name="pmid9861186">{{vcite journal | autor = Graves AB, Rosner D, Echeverria D, Mortimer JA, Larson EB | tytuł = Occupational exposures to solvents and aluminium and estimated risk of Alzheimer's disease | czasopismo = Occup Environ Med | wolumin = 55 | wydanie = 9 | strony = 627–33 | rok = 1998 | miesiąc = September | pmid = 9861186 | pmc = 1757634 | doi = 10.1136/oem.55.9.627}}</ref>. |
|||
Istenieją opinie, że pole elektromagnetyczny [[Extremely Low Frequency]] może zwiększać ryzyko AD, jednakże hipoteza taka wymaga dalszych badań laboratoryjnych i epidemiologicznych<ref>{{Vcite journal | tytuł = Health Effects of Exposure to EMF | autor = Scientific Committee on Emerging and Newly Identified Health Risks-SCENIHR | data = January 2009 | wydawca = Directorate General for Health&Consumers; European Commission | miejsce = Brussels | strony = 4–5 | url = http://ec.europa.eu/health/ph_risk/committees/04_scenihr/docs/scenihr_o_022.pdf | data dostępu = 2010-04-27 | postscript = <!--None-->}}</ref>. Palenie stanowi ważny czynnik ryzyka AD<ref>{{vcite journal | autor = Cataldo JK, Prochaska JJ, Glantz SA | tytuł = Cigarette smoking is a risk factor for Alzheimer's disease: An analysis controlling for tobacco industry affiliation | czasopismo = J Alzheimers Dis | rok = 2010 | wolumin = 19 | wydanie = 2 | strony = 465–80 | pmid = 20110594 | doi = 10.3233/JAD-2010-1240 | pmc = 2906761}}</ref>. Markery systemowe wrodzonego układu immunologicznego stanowią czynniki ryzyka AD o późnym początku<ref>{{vcite journal | last1 = Eikelenboom | first1 = P | last2 = Van Exel | first2 = E | last3 = Hoozemans | first3 = JJ | last4 = Veerhuis | first4 = R | last5 = Rozemuller | first5 = AJ | last6 = Van Gool | first6 = WA | tytuł = Neuroinflammation – an early event in both the history and pathogenesis of Alzheimer's disease | czasopismo = Neuro-degenerative diseases | wolumin = 7 | wydanie = 1–3 | strony = 38–41 | rok = 2010 | pmid = 20160456 | doi = 10.1159/000283480}}</ref>. |
|||
== Leczenie == |
== Leczenie == |
||
Dotychczas nie znaleziono leku, cofającego, lub chociaż zatrzymującego postęp choroby. Leczenie farmakologiczne koncentruje się na objawowym leczeniu zaburzeń pamięci i funkcji poznawczych. |
|||
Nie można wyleczyć choroby Alheimera. Dostępne leczenie oferuje jedynie niewielką poprawę objawów. Pozostaje w zasadzie [[medycyna paliatywna|leczeniem paliatywnym]] Obecne leczenie dzieli się na farmakoterapeutyczne, psychosocjalne i opiekę. |
|||
=== Leki podnoszące poziom acetylocholiny === |
|||
===Farmakoterapia=== |
|||
[[Plik: |
[[Plik:Donepezil3d.png|thumb|Trójwymiarowy model donepezilu]] |
||
* [[Inhibitor]]y [[Esterazy cholinowe|acetylocholinoesterazy]] (AchE) – zwiększają poziom ACh poprzez hamowanie jej metabolizmu. Nie wpływają na receptory cholinergiczne. |
|||
[[Plik:Memantine.svg|right|thumb||Upright|Struktura cząsteczki [[memantyna|memantyny]], leku stosowanego na zaawansowane objawy AS]] |
|||
** Odwracalne: [[donepezil]] (preparaty zarejestrowane w Polsce: Aricept, Donepex); [[galantamina]] (preparaty zarejestrowane w Polsce: Reminyl). Leki te blokują centrum aktywne [[Enzymy|enzymu]] – cholinoesterazy- odpowiedzialnego za rozkład acetylocholiny. |
|||
Farmakoterapia kognitywnych manifestacji AD obejmuje obecnie 5 leków. 4 z nich stanowią [[inhibitory acetylocholinesterazy|inhibitory acetylocholinesterazy]] ([[takryna]], [[rywastygmina]], [[donepezil]] i [[galantamina]]). Ostatni z nich, [[memantyna]], to antagonista [[receptor NMDA|receptoa NMDA]]<ref>{{cytuj pismo | autor = Pohanka | imię = M | tytuł = Cholinesterases, a target of pharmacology and toxicology | czasopismo = Biomedical Papers Olomouc | wolumin = 155 | wydanie = 3 | strony = 219–229 | rok = 2011 | pmid = 22286807 | doi = 10.5507/bp.2011.036 | url = http://biomed.papers.upol.cz/pdfs/bio/2011/03/02.pdf }}</ref>. Żaden lek nie opóźnia ani nie zatrzymuje progresji choroby. |
|||
** Pseudonieodwracalne: [[rywastygmina]] (preparaty zarejestrowane w Polsce: Exelon) – blokuje cholinoesterazę niekompetetywnie. |
|||
=== Leki zmniejszające pobudzenie układu glutaminergicznego === |
|||
Redukcja aktywności neuronów cholinergicznych stanowi dobrze poznaną cechę AD<ref name="pmid8534419">{{vcite journal | autor = Geula C, Mesulam MM | tytuł = Cholinesterases and the pathology of Alzheimer disease | czasopismo = [[Alzheimer Dis Assoc Disord]] | wolumin = 9 Suppl. 2 | strony = 23–28 | rok = 1995 | pmid = 8534419}}</ref>. Inhibitory acetylocholinesterazy zmniejszają tempo rozkiładu [[acetylocholina|acetylocholiny]] (ACh), w związku z czym podnoszą stężenia tego neuroprzekaźnika w mózgu i przeiwdziałają utracie ACh spowodanej śmiercią neuronów cholinergicznych<ref name="pmid11105732">{{vcite journal | doi = 10.4088/JCP.v61n1101 | autor = Stahl SM | tytuł = The new cholinesterase inhibitors for Alzheimer's disease, Part 2: illustrating their mechanisms of action | czasopismo = [[J Clin Psychiatry]] | wolumin = 61 | wydanie = 11 | strony = 813–814 | rok = 2000 | pmid = 11105732}}</ref>. Inhibitory cholinesterazy zarejestrowane dla leczenia objawów AD to donepezil (sorzedawany pod nazwą handlową ''Aricept'')<ref>{{cytuj stronę | url = http://www.nlm.nih.gov/medlineplus/druginfo/meds/a697032.html | tytuł = Donepezil | data dostępu = 2010-02-03 | data = 2007-01-08 | opublikowany = [[US National Library of Medicine]] | praca = [[Medline Plus]] | archiveurl = http://web.archive.org/web/20100222202242/http://www.nlm.nih.gov/medlineplus/druginfo/meds/a697032.html | archivedate = 22-02-2010 <!--DASHBot--> | deadurl = no}}</ref>, [[galantamina]] (''Razadyne'')<ref>{{cytuj stronę | url = http://www.nlm.nih.gov/medlineplus/druginfo/meds/a699058.html | tytuł = Galantamine | data dostępu = 2010-02-03 | data = 2007-01-08 | opublikowany = [[US National Library of Medicine]] | praca = [[Medline Plus]] | archiveurl = http://web.archive.org/web/20100211191949/http://www.nlm.nih.gov/medlineplus/druginfo/meds/a699058.html | archivedate = 11-02-2010 <!--DASHBot--> | deadurl = no}}</ref> i [[rywastigmina]] (''Exelon''<ref>{{cytuj stronę | url = http://www.nlm.nih.gov/medlineplus/druginfo/meds/a602009.html | tytuł = Rivastigmine | data dostępu = 2010-02-03 | data = 2007-01-08 | opublikowany = [[US National Library of Medicine]] | praca = [[Medline Plus]] | archiveurl = http://web.archive.org/web/20100222204026/http://www.nlm.nih.gov/medlineplus/druginfo/meds/a602009.html | archivedate = 22-02-2010 <!--DASHBot--> | deadurl = no}}</ref>). Nie ma dowodów na skuteczność tych leków w łagodnej do umiarkowanej AD<ref name="pmid16437532">{{vcite journal | autor = Birks J | tytuł = Cholinesterase inhibitors for Alzheimer's disease | czasopismo = Cochrane Database Syst Rev | wydanie = 1 | strony = CD005593 | rok = 2006 | pmid = 16437532 | doi = 10.1002/14651858.CD005593}}</ref><ref name="pmid19370562">{{vcite journal | czasopismo = [[Cochrane Database Syst Rev]] | data = 2009-04-15 | strony = CD001191 | wydanie = 2 | at = CD001191 | tytuł = Rivastigmine for Alzheimer's disease | autor = Birks J, Grimley Evans J, Iakovidou V, Tsolaki M, Holt FE | pmid = 19370562 | doi = 10.1002/14651858.CD001191.pub2}}</ref>, istnieją pewne przesłanki za stodowaniem ich w zaawansowanym etapie choroby. Jednak tylko donepezil został zarejestrowany do użycia w zaawansowanej demencji spowodowanej AD<ref name="pmid16437430">{{vcite journal | autor = Birks J, Harvey RJ | tytuł = Donepezil for dementia due to Alzheimer's disease | czasopismo = [[Cochrane Database Syst Rev]] | wydanie = 1 | strony = CD001190 | data = 2006-01-25 | pmid = 16437430 | doi = 10.1002/14651858.CD001190.pub2}}</ref>. Używanie tych środków w [[łagodne zaburzenia poznawcze|łagodnych zaburzeniach poznawczych]] nie odniosło żadnego efektu w postaci opóźnienia początku AD<ref name="pmid18044984">{{vcite journal | autor = Raschetti R, Albanese E, Vanacore N, Maggini M | tytuł = Cholinesterase Inhibitors in Mild Cognitive Impairment: A Systematic Review of Randomised Trials | czasopismo = [[PLoS Med]] | wolumin = 4 | wydanie = 11 | strony = e338 | rok = 2007 | pmid = 18044984 | doi = 10.1371/journal.pmed.0040338 | pmc = 2082649}}</ref>. Najczęstsze objawy nieporządane to [[nudności]] i [[wymioty]], spowodowane nadmiarem przekaźników cholinergicznych. Objawy uboczne pojawiają się średnio u 10–20% pacjentów, osiągają stopień łagodny lub umiarkowany. Mniej częste efekty uboczne obejmują [[kurcz]]e mięśniowe, [[bradykardia|bradykardię]], spadek [[apetyt]]u, ubytek masy ciała, zwiekszoną produkcję kwaśnego soku żołądkowego<ref>{{cytuj pismo | autor = Birks J | tytuł = Cholinesterase inhibitors for Alzheimer's disease | czasopismo = Cochrane Database Syst Rev | wolumin = | wydanie = 1 | strony = CD005593 | rok = 2006 | pmid = 16437532 | doi = 10.1002/14651858.CD005593 | url = | editor1-last = Birks | editor1-first = Jacqueline}}</ref>. |
|||
[[Plik:Memantine.png|thumb|Struktura memantyny]] |
|||
* Antagoniści receptora [[NMDA]]: w chorobach przebiegających z degeneracją neuronów (do których należy choroba Alzheimera) obserwuje się nadmierne pobudzenie neuronów glutaminergicznych. Prowadzi to do przeładowania neuronów [[jon]]ami [[wapń|Ca<sup>'''2+'''</sup>]] i ich uszkodzenia. Z tego względu stosuje się leki blokujące receptory NMDA np. [[memantyna|memantynę]] (preparaty zarejestrowane w Polsce: Ebixa, Axura i Biomentin) |
|||
=== Inne leki === |
|||
[[Kwas glutaminowy]] stanowi użyteczny neuroprzekaźnik pobudzający w układzie nerwowym, aczkolwiek jego nadmiar w mózgu może prowadzić do śmierci komórek w procesie [[ekscytotoksyczność|ekscytotoksyczności]], poegającym na nadmiernej stymulacji [[receptor]]ów glutaminianowych. Ekscytotoksyczność notue się nie tylko w chorobie Alzheimera, ale także w innych schorzeniach neurologicznych, jak [[choroba Parkinsona]] czy [[SM]]<ref name="pmid16424917">{{vcite journal | autor = Lipton SA | tytuł = Paradigm shift in neuroprotection by NMDA receptor blockade: memantine and beyond | czasopismo = [[Nat Rev Drug Discov]] | wolumin = 5 | wydanie = 2 | strony = 160–170 | rok = 2006 | pmid = 16424917 | doi = 10.1038/nrd1958}}</ref> [[Memantyna]] (nazwa handlowa ''Akatinol'')<ref>{{cytuj stronę | url = http://www.nlm.nih.gov/medlineplus/druginfo/meds/a604006.html | tytuł = Memantine | data dostępu = 2010-02-03 | data = 2004-01-04 | opublikowany = US National Library of Medicine (Medline) | archiveurl = http://web.archive.org/web/20100222203921/http://www.nlm.nih.gov/medlineplus/druginfo/meds/a604006.html | archivedate = 22 February 2010 <!--DASHBot--> | deadurl = no}}</ref> to niekomptetycyjny antagonista receptora NMDA, użyty pierwotnie jako specyfik przeciwko grypie. Oddziałuje na układ glutaminianergiczny poprzez blokadę [[receptor NMDA|receptorów NMDA]] i inhibicję ich nadmiernej stymulacji przez glutaminian<ref name="pmid16424917"/>. Pokazano, że memantyna wykauje umiarkowaną skuteczność w leczeniu umiarkowanej do ciężkiej AD. Jej efekty w początkowych stadiach choroby pozostają nieznane<ref name="pmid15495043">{{vcite journal | autor = Areosa Sastre A, McShane R, Sherriff F | tytuł = Memantine for dementia | czasopismo = [[Cochrane Database Syst Rev]] | wydanie = 4 | strony = CD003154 | rok = 2004 | pmid = 15495043 | doi = 10.1002/14651858.CD003154.pub2}}</ref>. Odnotowane efekty uboczne memantyny nie zdarzają się często. Zaliczają się doń [[omamy]], [[splątanie]], [[zawroty głowy]], [[ból głowy]] i uczucie zmęczenia<ref>{{cytuj stronę | url = http://www.frx.com/pi/namenda_pi.pdf | tytuł = Namenda Prescribing Information | data dostępu = 2008-02-19 | format = PDF | opublikowany = [[Forest Pharmaceuticals]] | archiveurl = http://web.archive.org/web/20080227161413/http://www.frx.com/pi/namenda_pi.pdf | archivedate = 27 February 2008 <!--DASHBot--> | deadurl = no}} (primary source)<!-- also available at http://web.archive.org/web/*/http://www.frx.com/pi/namenda_pi.pdf --></ref>. Kombinacja memantyny i donepezilu wydaje się cechować istotną statystycznie, ale marginalną klinicznie efektywnością<ref name="pmid18316756">{{vcite journal | autor = Raina P | tytuł = Effectiveness of cholinesterase inhibitors and memantine for treating dementia: evidence review for a clinical practice guideline | czasopismo = [[Annals of Internal Medicine]] | wolumin = 148 | wydanie = 5 | strony = 379–397 | rok = 2008 | pmid = 18316756 | author2 = Santaguida P | author3 = Ismaila A | display-authors = 3 | last4 = Patterson | first4 = C | last5 = Cowan | first5 = D | last6 = Levine | first6 = M | last7 = Booker | first7 = L | last8 = Oremus | first8 = M}}</ref> |
|||
* Do poprawy w zakresie zaburzeń funkcji poznawczych stosuje się [[leki nootropowe]] i poprawiające ukrwienie mózgu, np. [[piracetam]] |
|||
* Do redukcji objawów psychopatologicznych takich jak depresja, omamy, pobudzenie psychoruchowe i urojenia stosuje się [[leki psychotropowe]] |
|||
* W leczeniu i spowalnianiu procesów niszczenia komórek mózgu pewne nadzieje rokuje [[kolostrynina]] (kompleks białek bogatych w prolinę pochodzenia zwierzęcego) <ref>J. Leszek; A.D. Inglot; M. Janusz; J. Lisowski; K. Krukowska; J.A. Georgiades; Colostrinin: a proline-rich polypeptide (PRP) complex isolated from ovine colostrum for the treatment of Alzheimer’s Disease. A double-blind, placebo-controlled study, ''Arch. Immunol. Ther. Exp.'' 1999, 47, 377–385.</ref>, która ma hamować tworzenie się złogów [[amyloid]]owych. |
|||
=== Rehabilitacja, terapia zajęciowa i pielęgnacja === |
|||
[[Leki przeciwpsychotyczne]] używane są rzadko w celu redukcji [[agresja (psychologia)|agresji]] i [[psychoza|psychozay]] w chorobie Alzheimera z problemami behawioralnymi. Wiążą się jednak z poważnymi efektami ubocznymi, jak zdarzenia naczyniowo-mózgowe, objawy pozapiramidowe czy spadek zdolności kognitywnych. Nie uużywa się ich rutynowo<ref> |
|||
*{{vcite journal | autor = Ballard CG, Waite J | tytuł = The effectiveness of atypical antipsychotics for the treatment of aggression and psychosis in Alzheimer's disease | czasopismo = [[Cochrane Database Syst Rev]] | wydanie = 1 | strony = CD003476 | rok = 2006 | pmid = 16437455 | doi = 10.1002/14651858.CD003476.pub2}} |
|||
*{{vcite journal | autor = Ballard C, Lana MM, Theodoulou M ''et al''. | tytuł = A Randomised, Blinded, Placebo-Controlled Trial in Dementia Patients Continuing or Stopping Neuroleptics (The DART-AD Trial) | czasopismo = [[PLoS Med]] | wolumin = 5 | wydanie = 4 | strony = e76 | rok = 2008 | pmid = 18384230 | doi = 10.1371/journal.pmed.0050076 | pmc = 2276521}} |
|||
*{{vcite journal | autor = Sink KM, Holden KF, Yaffe K | tytuł = Pharmacological treatment of neuropsychiatric symptoms of dementia: a review of the evidence | czasopismo = [[J Am Med Assoc]] | wolumin = 293 | wydanie = 5 | strony = 596–608 | rok = 2005 | pmid = 15687315 | doi = 10.1001/jama.293.5.596}}</ref><ref name="pmid19138567">{{vcite journal | autor = Ballard C, Hanney ML, Theodoulou M, Douglas S, McShane R, Kossakowski K, Gill R, Juszczak E, Yu L-M, Jacoby R | tytuł = The dementia antipsychotic withdrawal trial (DART-AD): long-term follow-up of a randomised placebo-controlled trial | czasopismo = [[Lancet Neurology]] | data = 9-01-2009 | pmid = 19138567 | doi = 10.1016/S1474-4422(08)70295-3 | laysummary = http://www.physorg.com/news150695213.html | wolumin = 8 | strony = 151 | wydanie = 2 | strony = 151–7}}</ref>. Uzywane długoterminowo, wiążą się ze zwiekszoną śmiertelnością<ref name="pmid19138567"/>. |
|||
Duże znaczenie ma też leczenie niefarmakologiczne, działania edukacyjne i właściwa pielęgnacja chorych oraz wsparcie rodzin chorych. |
|||
[[Huperzine A]], choć obiecująca, wymaga dalszych badań, nim będzie można zalecić jej użycie<ref>{{vcite journal | autor = Li J, Wu HM, Zhou RL, Liu GJ, Dong BR | tytuł = Huperzine A for Alzheimer's disease | czasopismo = Cochrane Database Syst Rev | wolumin = | wydanie = 2 | strony = CD005592 | rok = 2008 | pmid = 18425924 | doi = 10.1002/14651858.CD005592.pub2 | url = http://www2.cochrane.org/reviews/en/ab005592.html}}</ref>. |
|||
=== |
=== Linki zewnętrzne === |
||
Sekcja Psychogeriatrii i Choroby Alzheimera [[Polskie Towarzystwo Psychiatryczne|Polskiego Towarzystwa Psychiatrycznego]] - [[standard]]y rozpoznawania i leczenia otepień Rekomendacje Interdyscyplinarnej Grupy Ekspertów Rozpoznawania i Leczenia Otępień (IGERO 2006) - http://www.alzh.pl/standardy_2.html |
|||
{{wikisłownik|choroba Alzheimera}} |
|||
[[Plik:Snoezelruimte.JPG|righ|thumb|Pokój stworzony specjalnie dla terapii ''sensory integration'' zwany [[snoezelen]]; należy do psychospołecznych oddziaływań na pacjentów z demencją]] |
|||
Oddziaływannia psychosocjalne stosuje się dodatkowo poza keczeniem farmakologicznym. Wymienia się wśród nich podejścia nakierowane na zachowanie, emocje, zdolności poznawcze lub stymulację. Jednakże metody te nie posiadają badań potwierdzających ich skuteczność. Rzadko też istnieją formy specyficzne dla AD, stosuje się je raczej ogólnie w przypadku demencji<ref name="pracGuideAPA">{{cytuj stronę | url = http://www.psychiatryonline.com/pracGuide/loadGuidelinePdf.aspx?file = AlzPG101007 | format = PDF | tytuł = Practice Guideline for the Treatment of Patients with Alzheimer's disease and Other Dementias | opublikowany = [[American Psychiatric Association]] | miesiąc = October | rok = 2007 | data dostępu = 2007-12-28 | doi = 10.1176/appi.books.9780890423967.152139}}</ref>. |
|||
{{Przypisy}} |
|||
[[Behavior modification|Behavioural interventions]] attempt to identify and reduce the antecedents and consequences of problem behaviours. This approach has not shown success in improving overall functioning,<ref name="pmid16323385">{{vcite journal | autor = Bottino CM | tytuł = Cognitive rehabilitation combined with drug treatment in Alzheimer's disease patients: a pilot study | czasopismo = Clin Rehabil | wolumin = 19 | wydanie = 8 | strony = 861–869 | rok = 2005 | pmid = 16323385 | doi = 10.1191/0269215505cr911oa | author-separator = , | author2 = Carvalho IA | author3 = Alvarez AM | display-authors = 3 | last4 = Avila | first4 = Renata | last5 = Zukauskas | first5 = Patrícia R | last6 = Bustamante | first6 = Sonia EZ | last7 = Andrade | first7 = Flávia C | last8 = Hototian | first8 = Sérgio R | last9 = Saffi | first9 = Fabiana}}</ref> |
|||
but can help to reduce some specific problem behaviours, such as [[Urinary incontinence|incontinence]].<ref name="pmid11342679">{{vcite journal | autor = Doody RS | tytuł = Practice parameter: management of dementia (an evidence-based review). Report of the Quality Standards Subcommittee of the American Academy of Neurology | czasopismo = Neurology | wolumin = 56 | wydanie = 9 | strony = 1154–1166 | rok = 2001 | pmid = 11342679 | author-separator = , | author2 = Stevens JC | author3 = Beck C | display-authors = 3 | last4 = Dubinsky | first4 = RM | last5 = Kaye | first5 = JA | last6 = Gwyther | first6 = L | last7 = Mohs | first7 = RC | last8 = Thal | first8 = LJ | last9 = Whitehouse | first9 = PJ}}</ref> There is a lack of high quality data on the effectiveness of these techniques in other behaviour problems such as wandering.<ref name="pmid17253573">{{vcite journal | autor = Hermans DG, Htay UH, McShane R | tytuł = Non-pharmacological interventions for wandering of people with dementia in the domestic setting | czasopismo = Cochrane Database Syst Rev | wydanie = 1 | strony = CD005994 | rok = 2007 | pmid = 17253573 | doi = 10.1002/14651858.CD005994.pub2}}</ref><ref name="pmid17096455">{{vcite journal | autor = Robinson L, Hutchings D, Dickinson HO ''et al''. | tytuł = Effectiveness and acceptability of non-pharmacological interventions to reduce wandering in dementia: a systematic review | czasopismo = Int J Geriatr Psychiatry | wolumin = 22 | wydanie = 1 | strony = 9–22 | rok = 2007 | pmid = 17096455 | doi = 10.1002/gps.1643}}</ref> |
|||
== Bibliografia == |
|||
Emotion-oriented interventions include [[reminiscence therapy]], [[validation therapy]], supportive [[psychotherapy]], [[sensory integration]], also called [[snoezelen]], and [[simulated presence therapy]]. Supportive psychotherapy has received little or no formal scientific study, but some clinicians find it useful in helping mildly impaired people adjust to their illness.<ref name="pracGuideAPA"/> Reminiscence therapy (RT) involves the discussion of past experiences individually or in group, many times with the aid of photographs, household items, music and sound recordings, or other familiar items from the past. Although there are few quality studies on the effectiveness of RT, it may be beneficial for [[cognition]] and [[Mood (psychology)|mood]].<ref name="pmid15846613">{{vcite journal | autor = Woods B, Spector A, Jones C, Orrell M, Davies S | tytuł = Reminiscence therapy for dementia | czasopismo = Cochrane Database Syst Rev | wydanie = 2 | strony = CD001120 | rok = 2005 | pmid = 15846613 | doi = 10.1002/14651858.CD001120.pub2}}</ref> |
|||
* {{Cytuj książkę | autor = Szczeklik Andrzej (red) | tytuł = Choroby wewnętrzne : stan wiedzy na rok 2010 | data = 2010 | wydawca = Medycyna Praktyczna | miejsce = Kraków | isbn = 978-83-7430-255-5 | strony = 1951–1955}} |
|||
Simulated presence therapy (SPT) is based on [[Attachment theory|attachment theories]] and involves playing a recording with voices of the closest relatives of the person with Alzheimer's disease. There is partial evidence indicating that SPT may reduce [[challenging behaviour]]s.<ref name="pmid19023729">{{vcite journal | autor = Zetteler J | tytuł = Effectiveness of simulated presence therapy for individuals with dementia: a systematic review and meta-analysis | czasopismo = Aging Ment Health | wolumin = 12 | wydanie = 6 | strony = 779–85 | rok = 2008 | miesiąc = November | pmid = 19023729 | doi = 10.1080/13607860802380631}}</ref> |
|||
* {{Cytuj książkę | autor= [[Marianna Zając|Zając, Marianna]] ; Pawełczyk, Ewaryst ; Jelińska, Anna | tytuł= Chemia leków : dla studentów farmacji i farmaceutów | data=2006 | wydawca=Wydawnictwo Naukowe Akademii Medycznej im. Karola Marcinkowskiego | miejsce=Poznań | isbn=83-60187-39-8 | strony=}} |
|||
Finally, validation therapy is based on acceptance of the reality and personal truth of another's experience, while sensory integration is based on exercises aimed to stimulate [[sense]]s. There is little evidence to support the usefulness of these therapies.<ref name="pmid12917907">{{vcite journal | autor = Neal M, Briggs M | tytuł = Validation therapy for dementia | czasopismo = Cochrane Database Syst Rev | wydanie = 3 | strony = CD001394 | rok = 2003 | pmid = 12917907 | doi = 10.1002/14651858.CD001394}}</ref><ref name="pmid12519587">{{vcite journal | autor = Chung JC, Lai CK, Chung PM, French HP | tytuł = Snoezelen for dementia | czasopismo = Cochrane Database Syst Rev | wydanie = 4 | strony = CD003152 | rok = 2002 | pmid = 12519587 | doi = 10.1002/14651858.CD003152}}</ref> |
|||
* {{cytuj książkę |nazwisko = Bilikiewicz | imię = Adam | nazwisko2 = Pużyński | imię2 = Stanisław | nazwisko3 = Wciórka | imię3 = Jacek | nazwisko4 = Rybakowski | imię4 = Janusz | tytuł = Psychiatria. | tom= 2 | wydawca = Urban & Parner | miejsce = Wrocław | rok = 2003 | isbn = 83-87944-72-6}} |
|||
* {{cytuj książkę|nazwisko=Pużyński | imię = Stanisław| tytuł = Leksykon psychiatrii| wydawca=PZWL|miejsce=Warszawa|rok=1993|isbn=83-200-1712-2}} |
|||
*{{cytuj książkę|tytuł=Kryteria diagnostyczne wg DSM-IV-TR| wydawca=Urban&Partner|miejsce=Wrocław|rok=2000|isbn=978-83-7609-000-9}} |
|||
{{Zastrzeżenia|Medycyna}} |
|||
The aim of cognition-oriented treatments, which include reality orientation and [[Rehabilitation (neuropsychology)|cognitive retraining]], is the reduction of [[cognitive deficit]]s. Reality orientation consists in the presentation of information about time, place or person in order to ease the understanding of the person about its surroundings and his or her place in them. On the other hand cognitive retraining tries to improve impaired capacities by exercitation of mental abilities. Both have shown some efficacy improving cognitive capacities,<ref name="pmid17636652">{{vcite journal | autor = Spector A, Orrell M, Davies S, Woods B | tytuł = Withdrawn: Reality orientation for dementia | czasopismo = Cochrane Database Syst Rev | wydanie = 3 | strony = CD001119 | rok = 2000 | pmid = 17636652 | doi = 10.1002/14651858.CD001119.pub2}}</ref><ref name="pmid12948999">{{vcite journal | autor = Spector A, Thorgrimsen L, Woods B ''et al''. | tytuł = Efficacy of an evidence-based cognitive stimulation therapy programme for people with dementia: randomised controlled trial | czasopismo = Br J Psychiatry | wolumin = 183 | strony = 248–254 | rok = 2003 | pmid = 12948999 | doi = 10.1192/bjp.183.3.248 | wydanie = 3}}</ref> although in some studies these effects were transient and negative effects, such as frustration, have also been reported.<ref name="pracGuideAPA"/> |
|||
[[Kategoria:Choroby układu nerwowego]] |
|||
Stimulation-oriented treatments include [[Art therapy|art]], [[Music therapy|music]] and [[Animal-assisted therapy|pet]] therapies, [[Physical therapy|exercise]], and any other kind of [[Recreational therapy|recreational activities]]. Stimulation has modest support for improving behaviour, mood, and, to a lesser extent, function. Nevertheless, as important as these effects are, the main support for the use of stimulation therapies is the change in the person's routine.<ref name="pracGuideAPA"/> |
|||
[[Kategoria:Geriatria]] |
|||
{{Link FA|no}} |
|||
===Caregiving=== |
|||
{{Link FA|zh}} |
|||
{{Further2|[[Caregiving and dementia]]}} |
|||
Since Alzheimer's has no cure and it gradually renders people incapable of tending for their own needs, caregiving essentially is the treatment and must be carefully managed over the course of the disease. |
|||
During the early and moderate stages, modifications to the living environment and lifestyle can increase [[patient safety]] and reduce caretaker burden.<ref name="pmid11220813">{{vcite journal | autor = Gitlin LN, Corcoran M, Winter L, Boyce A, Hauck WW | tytuł = A randomized, controlled trial of a home environmental intervention: effect on efficacy and upset in caregivers and on daily function of persons with dementia | czasopismo = Gerontologist | wolumin = 41 | wydanie = 1 | strony = 4–14 | data = 1 February 2001 | pmid = 11220813 | url = http://gerontologist.gerontologyjournals.org/cgi/pmidlookup?view = long&pmid = 11220813 | data dostępu = 2008-07-15 | doi = 10.1093/geront/41.1.4}}</ref><ref name="pmid15860476">{{vcite journal | autor = Gitlin LN, Hauck WW, Dennis MP, Winter L | tytuł = Maintenance of effects of the home environmental skill-building program for family caregivers and individuals with Alzheimer's disease and related disorders | czasopismo = J. Gerontol. A Biol. Sci. Med. Sci. | wolumin = 60 | wydanie = 3 | strony = 368–74 | rok = 2005 | miesiąc = March | pmid = 15860476 | doi = 10.1093/gerona/60.3.368}}</ref> Examples of such modifications are the adherence to simplified routines, the placing of safety locks, the labelling of household items to cue the person with the disease or the use of modified daily life objects.<ref name="pracGuideAPA"/><ref>{{cytuj stronę | url = http://www.alz.org/Health/Treating/agitation.asp | tytuł = Treating behavioral and psychiatric symptoms | rok = 2006 | data dostępu = 2006-09-25 | opublikowany = Alzheimer's Association | archiveurl = http://web.archive.org/web/20060925112503/http://www.alz.org/Health/Treating/agitation.asp | archivedate = 2006-09-25}}</ref><ref name="pmid15297089">{{vcite journal | autor = Dunne TE, Neargarder SA, Cipolloni PB, Cronin-Golomb A | tytuł = Visual contrast enhances food and liquid intake in advanced Alzheimer's disease | czasopismo = Clinical Nutrition | wolumin = 23 | wydanie = 4 | strony = 533–538 | rok = 2004 | pmid = 15297089 | doi = 10.1016/j.clnu.2003.09.015}}</ref> The patient may also become incapable of feeding themselves, so they require food in smaller pieces or pureed.<ref>{{cytuj książkę | autor = Dudek, Susan G. | tytuł = Nutrition essentials for nursing practice | wydawca = Lippincott Williams & Wilkins | miejsce = Hagerstown, Maryland | rok = 2007 | strony = 360 | isbn = 0-7817-6651-6 | oclc = | doi = | url = http://books.google.com/?id = 01zo6yf0IUEC&pg = PA360&dq = alzheimer%27s+chew | data dostępu = 2008-08-19}}</ref> When [[Dysphagia|swallowing difficulties]] arise, the use of [[feeding tube]]s may be required. In such cases, the medical efficacy and ethics of continuing feeding is an important consideration of the caregivers and family members.<ref name="pmid16415742">{{vcite journal | autor = Dennehy C | tytuł = Analysis of patients' rights: dementia and PEG insertion | czasopismo = Br J Nurs | wolumin = 15 | wydanie = 1 | strony = 18–20 | rok = 2006 | pmid = 16415742}}</ref><ref name="pmid16556924">{{vcite journal | autor = Chernoff R | tytuł = Tube feeding patients with dementia | czasopismo = Nutr Clin Pract | wolumin = 21 | wydanie = 2 | strony = 142–6 | rok = 2006 | miesiąc = April | pmid = 16556924 | doi = 10.1177/0115426506021002142}}</ref> The use of physical restraints is rarely indicated in any stage of the disease, although there are situations when they are necessary to prevent harm to the person with AD or their caregivers.<ref name="pracGuideAPA"/> |
|||
As the disease progresses, different medical issues can appear, such as [[dental disease|oral and dental disease]], [[Bedsore|pressure ulcers]], [[malnutrition]], [[hygiene]] problems, or [[Respiratory system|respiratory]], [[human skin|skin]], or [[human eye|eye]] [[infection]]s. Careful management can prevent them, while professional treatment is needed when they do arise.<ref name="pmid10369823">{{vcite journal | autor = Gambassi G, Landi F, Lapane KL, Sgadari A, Mor V, Bernabei R | tytuł = Predictors of mortality in patients with Alzheimer's disease living in nursing homes | czasopismo = J. Neurol. Neurosurg. Psychiatr. | wolumin = 67 | wydanie = 1 | strony = 59–65 | rok = 1999 | miesiąc = July | pmid = 10369823 | pmc = 1736445 | doi = 10.1136/jnnp.67.1.59}}</ref><ref>Medical issues: |
|||
*{{vcite journal | autor = Head B | tytuł = Palliative care for persons with dementia | czasopismo = Home Healthc Nurse | wolumin = 21 | wydanie = 1 | strony = 53–60; quiz 61 | rok = 2003 | miesiąc = January | pmid = 12544465 | doi = 10.1097/00004045-200301000-00012}} |
|||
*{{vcite journal | autor = Friedlander AH, Norman DC, Mahler ME, Norman KM, Yagiela JA | tytuł = Alzheimer's disease: psychopathology, medical management and dental implications | czasopismo = J Am Dent Assoc | wolumin = 137 | wydanie = 9 | strony = 1240–51 | rok = 2006 | miesiąc = September | pmid = 16946428}} |
|||
*{{vcite journal | autor = Belmin J | tytuł = Practical guidelines for the diagnosis and management of weight loss in Alzheimer's disease: a consensus from appropriateness ratings of a large expert panel | czasopismo = J Nutr Health Aging | wolumin = 11 | wydanie = 1 | strony = 33–7 | rok = 2007 | pmid = 17315078 | author2 = Expert Panel and Organisation Committee}} |
|||
*{{vcite journal | autor = McCurry SM, Gibbons LE, Logsdon RG, Vitiello M, Teri L | tytuł = Training caregivers to change the sleep hygiene practices of patients with dementia: the NITE-AD project | czasopismo = J Am Geriatr Soc | wolumin = 51 | wydanie = 10 | strony = 1455–60 | rok = 2003 | miesiąc = October | pmid = 14511168 | doi = 10.1046/j.1532-5415.2003.51466.x}} |
|||
*{{vcite journal | autor = Perls TT, Herget M | tytuł = Higher respiratory infection rates on an Alzheimer's special care unit and successful intervention | czasopismo = J Am Geriatr Soc | wolumin = 43 | wydanie = 12 | strony = 1341–4 | rok = 1995 | miesiąc = December | pmid = 7490383}}</ref> During the final stages of the disease, treatment is centred on relieving discomfort until death.<ref name="pmid12854952">{{vcite journal | autor = Shega JW | tytuł = Palliative Excellence in Alzheimer Care Efforts (PEACE): a program description | czasopismo = J Palliat Med | wolumin = 6 | wydanie = 2 | strony = 315–20 | rok = 2003 | miesiąc = April | pmid = 12854952 | doi = 10.1089/109662103764978641 | author-separator = , | author2 = Levin A | author3 = Hougham GW | display-authors = 3 | last4 = Cox-Hayley | first4 = Deon | last5 = Luchins | first5 = Daniel | last6 = Hanrahan | first6 = Patricia | last7 = Stocking | first7 = Carol | last8 = Sachs | first8 = Greg A.}}</ref> |
|||
A small recent study in the US concluded that people whose caregivers had a realistic understanding of the prognosis and clinical complications of late dementia were less likely to receive aggressive treatment near the end of life. |
|||
<ref>{{vcite journal | autor = Mitchell SL | tytuł = The Clinical Course of Advanced Dementia | czasopismo = N Engl J Med | wolumin = 361 | wydanie = 16 | strony = 1529–38 | rok = 2009 | miesiąc = Oct | pmid = 19828530 | doi = 10.1056/NEJMoa0902234 | pmc = 2778850 | author-separator = , | author2 = Teno JM | author3 = Kiely DK | display-authors = 3 | last4 = Shaffer | first4 = Michele L. | last5 = Jones | first5 = Richard N. | last6 = Prigerson | first6 = Holly G. | last7 = Volicer | first7 = Ladislav | last8 = Givens | first8 = Jane L. | last9 = Hamel | first9 = Mary Beth}}</ref> |
|||
===Feeding tubes=== |
|||
There is strong evidence that [[feeding tubes]] do not help people with advanced Alzheimer's [[dementia]] gain weight, regain strength or function, prevent aspiration pneumonias, or improve quality of life.<ref>{{vcite journal | url = http://jama.ama-assn.org/content/282/14/1365.short | tytuł = Tube Feeding in Patients With Advanced Dementia, October 13, 1999, Finucane et al. 282 (14): 1365 — JAMA | wydawca = Jama.ama-assn.org | data = 1999-10-13 | data dostępu = 2011-06-16 | pmid = 10527184 | doi = 10.1001/jama.282.14.1365 | last1 = Finucane | first1 = TE | last2 = Christmas | first2 = C | last3 = Travis | first3 = K | wolumin = 282 | wydanie = 14 | strony = 1365–70 | czasopismo = JAMA : the journal of the American Medical Association}}</ref><ref>{{vcite journal | url = http://archinte.ama-assn.org/cgi/content/abstract/157/3/327 | tytuł = Arch Intern Med – Abstract: The Risk Factors and Impact on Survival of Feeding Tube Placement in Nursing Home Residents With Severe Cognitive Impairment, 10 FEBRUARY 1997, Mitchell et al. 157 (3): 327 | doi = 10.1001/archinte.1997.00440240091014 | wydawca = Archinte.ama-assn.org | data = 1997-02-10 | data dostępu = 2011-06-16 | author1 = Susan L. Mitchell}}</ref><ref>{{vcite journal | url = http://archinte.ama-assn.org/cgi/content/abstract/161/4/594 | tytuł = Arch Intern Med – Abstract: High Short-term Mortality in Hospitalized Patients With Advanced Dementia: Lack of Benefit of Tube Feeding, February 26, 2001, Meier et al. 161 (4): 594 | doi = 10.1001/archinte.161.4.594 | wydawca = Archinte.ama-assn.org | data = 2001-02-26 | data dostępu = 2011-06-16 | last1 = Meier | first1 = D. E. | czasopismo = Archives of Internal Medicine | wolumin = 161 | wydanie = 4 | strony = 594–9 | pmid = 11252121 | last2 = Ahronheim | first2 = JC | last3 = Morris | first3 = J | last4 = Baskin-Lyons | first4 = S | last5 = Morrison | first5 = RS}}</ref><ref>{{cytuj stronę | url = http://www.drplace.com/Feeding_Tubes_in_Patients_with_Severe_Dementia.16.28273.htm | tytuł = Feeding Tubes in Patients with Severe Dementia | opublikowany = Drplace.com | data = 2002-04-15 | data dostępu = 2011-06-16}}</ref> |
|||
==Prognosis== |
|||
[[Plik:Alzheimer and other dementias world map - DALY - WHO2004.svg|thumb|[[Disability-adjusted life year]] for Alzheimer and other dementias per 100,000 inhabitants in 2004. |
|||
{{Multicol}} |
|||
{{legend|#b3b3b3|no data}} |
|||
{{legend|#ffff65|≤ 50}} |
|||
{{legend|#fff200|50–70}} |
|||
{{legend|#ffdc00|70–90}} |
|||
{{legend|#ffc600|90–110}} |
|||
{{legend|#ffb000|110–130}} |
|||
{{legend|#ff9a00|130–150}} |
|||
{{Multicol-break}} |
|||
{{legend|#ff8400|150–170}} |
|||
{{legend|#ff6e00|170–190}} |
|||
{{legend|#ff5800|190–210}} |
|||
{{legend|#ff4200|210–230}} |
|||
{{legend|#ff2c00|230–250}} |
|||
{{legend|#cb0000|≥ 250}} |
|||
{{Multicol-end}}]] |
|||
The early stages of Alzheimer's disease are difficult to diagnose. A definitive diagnosis is usually made once cognitive impairment compromises daily living activities, although the person may still be living independently. The symptoms will progress from mild cognitive problems, such as memory loss through increasing stages of cognitive and non-cognitive disturbances, eliminating any possibility of independent living, especially in the late stages of the disease.<ref name="pmid10653284"/> |
|||
[[Life expectancy]] of the population with the disease is reduced.<ref name="pmid3776457"/><ref name="pmid8757016">{{vcite journal | autor = Bowen JD | tytuł = Predictors of mortality in patients diagnosed with probable Alzheimer's disease | czasopismo = Neurology | wolumin = 47 | wydanie = 2 | strony = 433–9 | rok = 1996 | miesiąc = August | pmid = 8757016 | author-separator = , | author2 = Malter AD | author3 = Sheppard L | display-authors = 3 | last4 = Kukull | first4 = WA | last5 = McCormick | first5 = WC | last6 = Teri | first6 = L | last7 = Larson | first7 = EB}}</ref><ref name="pmid12580712">{{vcite journal | autor = Dodge HH, Shen C, Pandav R, DeKosky ST, Ganguli M | tytuł = Functional transitions and active life expectancy associated with Alzheimer disease | czasopismo = Arch. Neurol. | wolumin = 60 | wydanie = 2 | strony = 253–9 | rok = 2003 | miesiąc = February | pmid = 12580712 | doi = 10.1001/archneur.60.2.253}}</ref> The mean life expectancy following diagnosis is approximately seven years.<ref name="pmid3776457"/> Fewer than 3% of people live more than fourteen years.<ref name="pmid7793228"/> Disease features significantly associated with reduced survival are an increased severity of cognitive impairment, decreased functional level, history of falls, and disturbances in the neurological examination. Other coincident diseases such as [[Heart disease|heart problems]], [[Diabetes mellitus|diabetes]] or history of [[alcohol abuse]] are also related with shortened survival.<ref name="pmid8757016"/><ref name="pmid15068977">{{vcite journal | autor = Larson EB | tytuł = Survival after initial diagnosis of Alzheimer disease | czasopismo = Ann. Intern. Med. | wolumin = 140 | wydanie = 7 | strony = 501–9 | rok = 2004 | miesiąc = April | pmid = 15068977 | author-separator = , | author2 = Shadlen MF | author3 = Wang L | display-authors = 3 | last4 = McCormick | first4 = WC | last5 = Bowen | first5 = JD | last6 = Teri | first6 = L | last7 = Kukull | first7 = WA}}</ref><ref name="pmid7792352">{{vcite journal | autor = Jagger C, Clarke M, Stone A | tytuł = Predictors of survival with Alzheimer's disease: a community-based study | czasopismo = Psychol Med | wolumin = 25 | wydanie = 1 | strony = 171–7 | rok = 1995 | miesiąc = January | pmid = 7792352 | doi = 10.1017/S0033291700028191}}</ref> While the earlier the age at onset the higher the total survival years, life expectancy is particularly reduced when compared to the healthy population among those who are younger.<ref name="pmid12580712"/> Men have a less favourable survival prognosis than women.<ref name="pmid7793228"/><ref name="pmid15883266">{{vcite journal | autor = Ganguli M, Dodge HH, Shen C, Pandav RS, DeKosky ST | tytuł = Alzheimer disease and mortality: a 15-year epidemiological study | czasopismo = Arch. Neurol. | wolumin = 62 | wydanie = 5 | strony = 779–84 | rok = 2005 | miesiąc = May | pmid = 15883266 | doi = 10.1001/archneur.62.5.779}}</ref> |
|||
The disease is the underlying cause of [[death]] in 70% of all cases.<ref name="pmid3776457"/> [[Pneumonia]] and [[dehydration]] are the most frequent immediate causes of death, while [[cancer]] is a less frequent cause of death than in the general population.<ref name="pmid3776457"/><ref name="pmid15883266"/> |
|||
{{clear}} |
|||
==Epidemiology== |
|||
{| align="right" border="2" class="wikitable" style="text-align:center" |
|||
|+Incidence rates<br /> after age 65<ref name="pmid17727890"/> |
|||
|- |
|||
! Age !! New affected<br /> per thousand<br /> person–years |
|||
|- |
|||
!65–69 |
|||
| 3 |
|||
|- |
|||
!70–74 |
|||
| 6 |
|||
|- |
|||
!75–79 |
|||
| 9 |
|||
|- |
|||
!80–84 |
|||
|23 |
|||
|- |
|||
!85–89 |
|||
|40 |
|||
|- |
|||
!90– <!-- The nonbreaking spaces to the left of this comment make the numbers line up properly. --> |
|||
|69 |
|||
|} |
|||
Two main measures are used in [[epidemiology|epidemiological]] studies: incidence and prevalence. [[Incidence (epidemiology)|Incidence]] is the number of new cases per unit of person–time at risk (usually number of new cases per thousand person–years); while [[prevalence]] is the total number of cases of the disease in the population at any given time. |
|||
Regarding incidence, [[cohort study|cohort]] [[longitudinal studies]] (studies where a disease-free population is followed over the years) provide rates between 10 and 15 per thousand person–years for all dementias and 5–8 for AD,<ref name="pmid17727890">{{vcite journal | autor = Bermejo-Pareja F, Benito-León J, Vega S, Medrano MJ, Román GC | tytuł = Incidence and subtypes of dementia in three elderly populations of central Spain | czasopismo = J. Neurol. Sci. | wolumin = 264 | wydanie = 1–2 | strony = 63–72 | rok = 2008 | miesiąc = January | pmid = 17727890 | doi = 10.1016/j.jns.2007.07.021}}</ref><ref name="pmid12028245">{{vcite journal | autor = Di Carlo A | tytuł = Incidence of dementia, Alzheimer's disease, and vascular dementia in Italy. The ILSA Study | czasopismo = J Am Geriatr Soc | wolumin = 50 | wydanie = 1 | strony = 41–8 | rok = 2002 | miesiąc = January | pmid = 12028245 | doi = 10.1046/j.1532-5415.2002.50006.x | last12 = Ilsa Working | first12 = Group | author-separator = , | author2 = Baldereschi M | author3 = Amaducci L | display-authors = 3 | last4 = Lepore | first4 = Vito | last5 = Bracco | first5 = Laura | last6 = Maggi | first6 = Stefania | last7 = Bonaiuto | first7 = Salvatore | last8 = Perissinotto | first8 = Egle | last9 = Scarlato | first9 = Guglielmo}}</ref> which means that half of new dementia cases each year are AD. Advancing age is a primary risk factor for the disease and incidence rates are not equal for all ages: every five years after the age of 65, the risk of acquiring the disease approximately doubles, increasing from 3 to as much as 69 per thousand person years.<ref name="pmid17727890"/><ref name="pmid12028245"/> There are also sex differences in the incidence rates, women having a higher risk of developing AD particularly in the population older than 85.<ref name="pmid12028245"/><ref>{{vcite journal | autor = Andersen K | tytuł = Gender differences in the incidence of AD and vascular dementia: The EURODEM Studies. EURODEM Incidence Research Group | czasopismo = Neurology | wolumin = 53 | wydanie = 9 | strony = 1992–7 | rok = 1999 | miesiąc = December | pmid = 10599770 | last12 = Martinez-Lage | first12 = JM | last13 = Stijnen | first13 = T | first14 = A | author-separator = , | author2 = Launer LJ | author3 = Dewey ME | display-authors = 3 | last4 = Hofman | first4 = L | last5 = Ott | first5 = A | last6 = Copeland | first6 = JR | last7 = Dartigues | first7 = JF | last8 = Kragh-Sorensen | first8 = P | last9 = Baldereschi | first9 = M}}</ref> |
|||
Prevalence of AD in populations is dependent upon different factors including incidence and survival. Since the incidence of AD increases with age, it is particularly important to include the mean age of the population of interest. In the United States, Alzheimer prevalence was estimated to be 1.6% in 2000 both overall and in the 65–74 age group, with the rate increasing to 19% in the 75–84 group and to 42% in the greater than 84 group.<ref>2000 U.S. estimates: |
|||
*{{vcite journal | autor = Hebert LE, Scherr PA, Bienias JL, Bennett DA, Evans DA | tytuł = Alzheimer disease in the US population: prevalence estimates using the 2000 census | czasopismo = Arch. Neurol. | wolumin = 60 | wydanie = 8 | strony = 1119–22 | rok = 2003 | miesiąc = August | pmid = 12925369 | doi = 10.1001/archneur.60.8.1119}} |
|||
*{{cytuj stronę | tytuł = Profiles of general demographic characteristics, 2000 census of population and housing, United States | rok = 2001 | opublikowany = U.S. Census Bureau | url = http://www.census.gov/prod/cen2000/dp1/2kh00.pdf | format = PDF | data dostępu = 2008-08-27 | archiveurl = http://web.archive.org/web/20080819203118/http://www.census.gov/prod/cen2000/dp1/2kh00.pdf | archivedate = 19 August 2008 <!--DASHBot--> | deadurl = no}}</ref> Prevalence rates in less developed regions are lower.<ref name="pmid16360788"/> The [[World Health Organization]] estimated that in 2005, 0.379% of people worldwide had dementia, and that the prevalence would increase to 0.441% in 2015 and to 0.556% in 2030.<ref name="isbn9789241563369">{{cytuj książkę | nazwisko = World Health Organization | tytuł = Neurological Disorders: Public Health Challenges | wydawca = World Health Organization | rok = 2006 | miejsce = Switzerland | strony = 204–207 | url = http://www.who.int/mental_health/neurology/neurodiso/en/index.html | isbn = 978-92-4-156336-9}}</ref> Other studies have reached similar conclusions.<ref name="pmid16360788">{{vcite journal | autor = Ferri CP | tytuł = Global prevalence of dementia: a Delphi consensus study | czasopismo = Lancet | wolumin = 366 | wydanie = 9503 | strony = 2112–7 | rok = 2005 | miesiąc = December | pmid = 16360788 | pmc = 2850264 | doi = 10.1016/S0140-6736(05)67889-0 | last12 = Mathers | first12 = C | last13 = Menezes | first13 = PR | first14 = E | first15 = M | first16 = International | author-separator = , | author2 = Prince M | author3 = Brayne C | display-authors = 3 | last4 = Rimmer | last5 = Scazufca | last6 = Alzheimer's Disease | first4 = Henry | first5 = Laura | first6 = Mary | last7 = Hall | first7 = Kathleen | last8 = Hasegawa | first8 = Kazuo | last9 = Hendrie | first9 = Hugh}}</ref> Another study estimated that in 2006, 0.40% of the world population (range 0.17–0.89%; absolute number {{Nowrap|26.6 million}}, range {{Nowrap|11.4–59.4 million}}) were afflicted by AD, and that the prevalence rate would triple and the absolute number would quadruple by 2050.<ref name="Brookmeyer2007">2006 prevalence estimate: |
|||
*{{vcite journal | autor = Brookmeyer R, Johnson E, Ziegler-Graham K, MH Arrighi | tytuł = Forecasting the global burden of Alzheimer's disease | czasopismo = Alzheimer's and Dementia | wolumin = 3 | wydanie = 3 | strony = 186–91 | rok = 2007 | miesiąc = July | doi = 10.1016/j.jalz.2007.04.381 | url = http://works.bepress.com/cgi/viewcontent.cgi?article = 1022&context = rbrookmeyer | data dostępu = 2008-06-18 | pmid = 19595937 | last1 = Brookmeyer | first1 = R | last2 = Johnson | first2 = E | last3 = Ziegler-Graham | first3 = K | last4 = Arrighi | first4 = HM}} |
|||
*{{vcite journal | url = http://un.org/esa/population/publications/wpp2006/WPP2006_Highlights_rev.pdf | format = PDF | data dostępu = 2008-08-27 | rok = 2007 | tytuł = World population prospects: the 2006 revision, highlights | wydawca = Population Division, Department of Economic and Social Affairs, United Nations | version = Working Paper No. ESA/P/WP.202 | author1 = <Please add first missing authors to populate metadata.>}}</ref> |
|||
==History== |
|||
[[Plik:Auguste D aus Marktbreit.jpg|thumb|Alois Alzheimer's patient [[Auguste Deter]] in 1902. Hers was the first described case of what became known as Alzheimer's disease.]] |
|||
The [[Classical antiquity|ancient Greek and Roman]] [[philosopher]]s and [[physician]]s associated old age with increasing [[dementia]].<ref name="pmid9661992">{{vcite journal | autor = Berchtold NC, Cotman CW | tytuł = Evolution in the conceptualization of dementia and Alzheimer's disease: Greco-Roman period to the 1960s | czasopismo = Neurobiol. Aging | wolumin = 19 | wydanie = 3 | strony = 173–89 | rok = 1998 | pmid = 9661992 | doi = 10.1016/S0197-4580(98)00052-9}}</ref> It was not until 1901 that German [[psychiatry|psychiatrist]] [[Alois Alzheimer]] identified the first case of what became known as Alzheimer's disease in a fifty-year-old woman he called [[Auguste D]]. He followed her case until she died in 1906, when he first reported publicly on it.<ref>Auguste D.: |
|||
*{{vcite journal | autor = Alzheimer Alois | tytuł = Über eine eigenartige Erkrankung der Hirnrinde | trans_title = About a peculiar disease of the cerebral cortex | czasopismo = Allgemeine Zeitschrift fur Psychiatrie und Psychisch-Gerichtlich Medizin | wolumin = 64 | wydanie = 1–2 | strony = 146–148 | rok = 1907 | język = {{de icon}}}} |
|||
*{{vcite journal | autor = Alzheimer Alois | tytuł = About a peculiar disease of the cerebral cortex | coauthor = L. Jarvik and H. Greenson (English transl.) | czasopismo = Alzheimer Dis Assoc Disord | wolumin = 1 | wydanie = 1 | strony = 3–8 | rok = 1987 | pmid = 3331112}} |
|||
*{{cytuj książkę | autor = Maurer Ulrike, Maurer Konrad | tytuł = Alzheimer: the life of a physician and the career of a disease | wydawca = Columbia University Press | miejsce = New York | rok = 2003 | strony = 270 | isbn = 0-231-11896-1 | oclc = }}</ref> During the next five years, eleven similar cases were reported in the [[medical literature]], some of them already using the term Alzheimer's disease.<ref name="pmid9661992">{{vcite journal | autor = Berchtold NC, Cotman CW | tytuł = Evolution in the conceptualization of dementia and Alzheimer's disease: Greco-Roman period to the 1960s | czasopismo = Neurobiology of Aging | wolumin = 19 | wydanie = 3 | strony = 173–189 | rok = 1998 | pmid = 9661992 | doi = 10.1016/S0197-4580(98)00052-9}}</ref> The disease was first described as a distinctive disease by [[Emil Kraepelin]] after suppressing some of the clinical (delusions and hallucinations) and pathological features (arteriosclerotic changes) contained in the original report of Auguste D.<ref>{{vcite journal | autor = Berrios G E | tytuł = Alzheimer's disease: a conceptual history | czasopismo = Int. J. Ger. Psychiatry | wolumin = 5 | wydanie = 6 | strony = 355–365 | rok = 1990 | miesiąc = | pmid = | doi = 10.1002/gps.930050603}}</ref> He included ''Alzheimer's disease'', also named ''presenile'' [[dementia]] by Kraepelin, as a subtype of ''senile dementia'' in the eighth edition of his ''Textbook of Psychiatry'', published on {{nowrap|July 15,}} 1910.<ref name="isbn1-4325-0833-4">{{cytuj książkę | autor = Kraepelin Emil, Diefendorf A. Ross (translated by) | tytuł = Clinical Psychiatry: A Textbook For Students And Physicians (Reprint) | wydawca = Kessinger Publishing | data = 2007-01-17 | strony = 568 | isbn = 1-4325-0833-4 | oclc = }}</ref> |
|||
For most of the 20th century, the diagnosis of Alzheimer's disease was reserved for individuals between the ages of 45 and 65 who developed symptoms of dementia. The terminology changed after 1977 when a conference on AD concluded that the clinical and [[pathological]] manifestations of presenile and senile dementia were almost identical, although the authors also added that this did not rule out the possibility that they had different causes.<ref name="isbn0-89004-225-X">{{cytuj książkę | autor = Katzman Robert, Terry Robert D, Bick Katherine L (editors) | tytuł = Alzheimer's disease: senile dementia and related disorders | wydawca = Raven Press | miejsce = New York | rok = 1978 | strony = 595 | isbn = 0-89004-225-X | oclc = }}</ref> This eventually led to the diagnosis of ''Alzheimer's disease'' independently of age.<ref name="pmid9702682">{{vcite journal | autor = Boller F, Forbes MM | tytuł = History of dementia and dementia in history: an overview | czasopismo = J. Neurol. Sci. | wolumin = 158 | wydanie = 2 | strony = 125–33 | rok = 1998 | miesiąc = June | pmid = 9702682 | doi = 10.1016/S0022-510X(98)00128-2}}</ref> The term ''senile dementia of the Alzheimer type'' (SDAT) was used for a time to describe the condition in those over 65, with classical Alzheimer's disease being used for those younger. Eventually, the term Alzheimer's disease was formally adopted in medical [[nomenclature]] to describe individuals of all ages with a characteristic common symptom pattern, disease course, and [[neuropathology]].<ref name="pmid3531918">{{vcite journal | autor = Amaducci LA, Rocca WA, Schoenberg BS | tytuł = Origin of the distinction between Alzheimer's disease and senile dementia: how history can clarify nosology | czasopismo = Neurology | wolumin = 36 | wydanie = 11 | strony = 1497–9 | rok = 1986 | miesiąc = November | pmid = 3531918}}</ref> |
|||
==Society and culture== |
|||
===Social costs=== |
|||
Dementia, and specifically Alzheimer's disease, may be among the most costly diseases for society in Europe and the United States,<ref name="pmid15685097"/><ref name="pmid9543467"/> while their cost in other countries such as [[Argentina]],<ref name="pmid16870037">{{vcite journal | autor = Allegri RF | tytuł = Economic impact of dementia in developing countries: an evaluation of costs of Alzheimer-type dementia in Argentina | czasopismo = Int Psychogeriatr | wolumin = 19 | wydanie = 4 | strony = 705–18 | rok = 2007 | miesiąc = August | pmid = 16870037 | doi = 10.1017/S1041610206003784 | author-separator = , | author2 = Butman J | author3 = Arizaga RL | display-authors = 3 | last4 = Machnicki | first4 = Gerardo | last5 = Serrano | first5 = Cecilia | last6 = Taragano | first6 = Fernando E. | last7 = Sarasola | first7 = Diego | last8 = Lon | first8 = Leandro}}</ref> or [[South Korea]],<ref name="pmid16858741">{{vcite journal | autor = Suh GH, Knapp M, Kang CJ | tytuł = The economic costs of dementia in Korea, 2002 | czasopismo = Int J Geriatr Psychiatry | wolumin = 21 | wydanie = 8 | strony = 722–8 | rok = 2006 | miesiąc = August | pmid = 16858741 | doi = 10.1002/gps.1552}}</ref> is also high and rising. These costs will probably increase with the [[ageing]] of society, becoming an important [[Social issues|social problem]]. AD-associated costs include direct medical costs such as [[nursing]] [[home care]], direct nonmedical costs such as in-home [[day care]], and indirect costs such as lost [[productivity]] of both patient and caregiver.<ref name="pmid9543467"/> Numbers vary between studies but dementia costs worldwide have been calculated around $160 billion,<ref name="pmid16401889">{{vcite journal | autor = Wimo A, Jonsson L, Winblad B | tytuł = An estimate of the worldwide prevalence and direct costs of dementia in 2003 | czasopismo = Dement Geriatr Cogn Disord | wolumin = 21 | wydanie = 3 | strony = 175–81 | rok = 2006 | pmid = 16401889 | doi = 10.1159/000090733}}</ref> while costs of Alzheimer's disease in the United States may be $100 billion each year.<ref name="pmid9543467"/> |
|||
The greatest origin of costs for society is the [[long-term care]] by [[Health care provider|health care professionals]] and particularly [[institutionalisation]], which corresponds to 2/3 of the total costs for society.<ref name="pmid15685097"/> [[Cost-of-living index|The cost of living]] at home is also very high,<ref name="pmid15685097"/> especially when informal costs for the family, such as caregiving time and caregiver's lost earnings, are taken into account.<ref name="pmid11445614">{{vcite journal | autor = Moore MJ, Zhu CW, Clipp EC | tytuł = Informal costs of dementia care: estimates from the National Longitudinal Caregiver Study | czasopismo = J Gerontol B Psychol Sci Soc Sci | wolumin = 56 | wydanie = 4 | strony = S219–28 | rok = 2001 | miesiąc = July | pmid = 11445614 | doi = 10.1093/geronb/56.4.S219}}</ref> |
|||
Costs increase with dementia severity and the presence of behavioural disturbances,<ref name="pmid16676288">{{vcite journal | autor = Jönsson L | tytuł = Determinants of costs of care for patients with Alzheimer's disease | czasopismo = Int J Geriatr Psychiatry | wolumin = 21 | wydanie = 5 | strony = 449–59 | rok = 2006 | miesiąc = May | pmid = 16676288 | doi = 10.1002/gps.1489 | author-separator = , | author2 = Eriksdotter Jönhagen M | author3 = Kilander L | display-authors = 3 | last4 = Soininen | first4 = Hilkka | last5 = Hallikainen | first5 = Merja | last6 = Waldemar | first6 = Gunhild | last7 = Nygaard | first7 = Harald | last8 = Andreasen | first8 = Niels | last9 = Winblad | first9 = Bengt}}</ref> and are related to the increased caregiving time required for the provision of physical care.<ref name="pmid11445614"/> Therefore any treatment that slows cognitive decline, delays institutionalisation or reduces caregivers' hours will have economic benefits. Economic evaluations of current treatments have shown positive results.<ref name="pmid9543467"/> |
|||
===Caregiving burden=== |
|||
{{Further2|[[Caregiving and dementia]]}} |
|||
The role of the main [[Caregiving and dementia|caregiver]] is often taken by the spouse or a close relative.<ref name="metlife.com"/> Alzheimer's disease is known for placing a great burden on [[carer|caregivers]] which includes social, psychological, physical or economic aspects.<ref name="pmid17662119"/><ref name="pmid10489656"/><ref name="pmid10489657">{{vcite journal | autor = Murray J, Schneider J, Banerjee S, Mann A | tytuł = EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer's disease: II—A qualitative analysis of the experience of caregiving | czasopismo = Int J Geriatr Psychiatry | wolumin = 14 | wydanie = 8 | strony = 662–7 | rok = 1999 | miesiąc = August | pmid = 10489657 | doi = 10.1002/(SICI)1099-1166(199908)14:8<662::AID-GPS993>3.0.CO;2-4}}</ref> Home care is usually preferred by people with AD and their families.<ref name="pmid18044111">{{vcite journal | autor = Zhu CW, Sano M | tytuł = Economic considerations in the management of Alzheimer's disease | czasopismo = Clin Interv Aging | wolumin = 1 | wydanie = 2 | strony = 143–54 | rok = 2006 | pmid = 18044111 | doi = 10.2147/ciia.2006.1.2.143 | pmc = 2695165}}</ref> This option also delays or eliminates the need for more professional and costly levels of care.<ref name="pmid18044111"/><ref>{{vcite journal | autor = Gaugler JE, Kane RL, Kane RA, Newcomer R | tytuł = Early community-based service utilization and its effects on institutionalization in dementia caregiving | czasopismo = Gerontologist | wolumin = 45 | wydanie = 2 | strony = 177–85 | rok = 2005 | miesiąc = April | pmid = 15799982 | doi = 10.1093/geront/45.2.177}}</ref> Nevertheless two-thirds of nursing home residents have dementias.<ref name="pracGuideAPA"/> |
|||
[[Depression of Alzheimer disease|Dementia]] caregivers are subject to high rates of physical and [[mental disorder|mental]] disorders.<ref name="pmid12480441">{{vcite journal | autor = Ritchie K, Lovestone S | tytuł = The dementias | czasopismo = Lancet | wolumin = 360 | wydanie = 9347 | strony = 1759–66 | rok = 2002 | miesiąc = November | pmid = 12480441 | doi = 10.1016/S0140-6736(02)11667-9}}</ref> Factors associated with greater psychosocial problems of the primary caregivers include having an affected person at home, the carer being a spouse, demanding behaviours of the cared person such as depression, behavioural disturbances, hallucinations, sleep problems or walking disruptions and [[social isolation]].<ref name="pmid2241719">{{vcite journal | autor = Brodaty H, Hadzi-Pavlovic D | tytuł = Psychosocial effects on carers of living with persons with dementia | czasopismo = Aust N Z J Psychiatry | wolumin = 24 | wydanie = 3 | strony = 351–61 | rok = 1990 | miesiąc = September | pmid = 2241719 | doi = 10.3109/00048679009077702}}</ref><ref name="pmid9646153">{{vcite journal | autor = Donaldson C, Tarrier N, Burns A | tytuł = Determinants of carer stress in Alzheimer's disease | czasopismo = Int J Geriatr Psychiatry | wolumin = 13 | wydanie = 4 | strony = 248–56 | rok = 1998 | miesiąc = April | pmid = 9646153 | doi = 10.1002/(SICI)1099-1166(199804)13:4<248::AID-GPS770>3.0.CO;2-0}}</ref> Regarding economic problems, family caregivers often give up time from work to spend 47 hours per week on average with the person with AD, while the costs of caring for them are high. Direct and indirect costs of caring for an Alzheimer's patient average between $18,000 and $77,500 per year in the United States, depending on the study.<ref name="metlife.com"/><ref name="pmid11445614"/> |
|||
[[Cognitive behavioral therapy|Cognitive behavioural therapy]] and the teaching of [[Coping (psychology)|coping strategies]] either individually or in group have demonstrated their efficacy in improving caregivers' psychological health.<ref name="pmid17662119"/><ref name="pmid11511058">{{vcite journal | autor = Pusey H, Richards D | tytuł = A systematic review of the effectiveness of psychosocial interventions for carers of people with dementia | czasopismo = Aging Ment Health | wolumin = 5 | wydanie = 2 | strony = 107–19 | rok = 2001 | miesiąc = May | pmid = 11511058 | doi = 10.1080/13607860120038302}}</ref> |
|||
===Notable cases=== |
|||
{{Further2|[[Alzheimer's in the media]]}} |
|||
[[Plik:Ronald Reagan Charlton Heston.jpg|thumb|[[Charlton Heston]] and [[Ronald Reagan]] at a meeting in the [[White House]]. Both of them would later be diagnosed with Alzheimer's disease.]] |
|||
As Alzheimer's disease is highly prevalent, many notable people have developed it. Well-known examples are former [[United States President]] [[Ronald Reagan]] and Irish writer [[Iris Murdoch]], both of whom were the subjects of scientific articles examining how their cognitive capacities deteriorated with the disease.<ref name="pmid15574466">{{vcite journal | autor = Garrard P, Maloney LM, Hodges JR, Patterson K | tytuł = The effects of very early Alzheimer's disease on the characteristics of writing by a renowned author | czasopismo = Brain | wolumin = 128 | wydanie = Pt 2 | strony = 250–60 | rok = 2005 | miesiąc = February | pmid = 15574466 | doi = 10.1093/brain/awh341 | url = http://brain.oxfordjournals.org/cgi/content/full/128/2/250}}</ref><ref name="pmid15461232">{{vcite journal | autor = Sherman FT | tytuł = Did President Reagan have mild cognitive impairment while in office? Living longer with Alzheimer's Disease | czasopismo = Geriatrics | wolumin = 59 | wydanie = 9 | strony = 11, 15 | rok = 2004 | miesiąc = September | pmid = 15461232 | url = http://www.modernmedicine.com/modernmedicine/article/articleDetail.jsp?id = 121676}}</ref><ref name="pmid15788549">{{vcite journal | autor = Venneri A, Forbes-Mckay KE, Shanks MF | tytuł = Impoverishment of spontaneous language and the prediction of Alzheimer's disease | czasopismo = Brain | wolumin = 128 | wydanie = Pt 4 | strony = E27 | rok = 2005 | miesiąc = April | pmid = 15788549 | doi = 10.1093/brain/awh419 | url = }}</ref> Other cases include the retired [[Association football|footballer]] [[Ferenc Puskas]],<ref>{{cytuj stronę | url = http://news.bbc.co.uk/sport1/hi/football/europe/6155766.stm | tytuł = Hungary legend Puskas dies at 79 | opublikowany = BBC News | data = 2006-11-17 | data dostępu = 2008-01-25}} |
|||
</ref> the former [[Prime Minister]]s [[Harold Wilson]] (United Kingdom) and [[Adolfo Suárez]] ([[Spain]]),<ref>{{cytuj stronę | url = http://www.number10.gov.uk/history-and-tour/prime-ministers-in-history/harold-wilson | tytuł = Prime Ministers in History: Harold Wilson | opublikowany = 10 Downing Street | location = London | data dostępu = 2008-08-18 | archiveurl = http://web.archive.org/web/20080825211328/http://www.number10.gov.uk/history-and-tour/prime-ministers-in-history/harold-wilson | archivedate = 25 August 2008 <!--DASHBot--> | deadurl = no}}</ref><ref>{{cytuj stronę | url = http://www.elpais.com/articulo/espana/padre/reconocio/Rey/noto/carino/elpepiesp/20080718elpepinac_11/Tes | tytuł = Mi padre no reconoció al Rey pero notó el cariño | opublikowany = El País | location = Madrid | rok = 2008 | data dostępu = 2008-10-01}}</ref> the actress [[Rita Hayworth]],<ref>{{cytuj stronę | url = http://www.alz.org/galas/Rita/overview.asp | tytuł = Chicago Rita Hayworth Gala | opublikowany = Alzheimer's Association | rok = 2007 | data dostępu = 2010-02-03}} |
|||
</ref> the actor [[Charlton Heston]],<ref>{{cytuj stronę | url = http://archives.cnn.com/2002/US/08/09/heston.illness/ | tytuł = Charlton Heston has Alzheimer's symptoms | opublikowany = CNN | data = 2002-08-09 | data dostępu = 2008-01-25 | archiveurl = http://web.archive.org/web/20080201123928/http://archives.cnn.com/2002/US/08/09/heston.illness/ | archivedate = 1 February 2008 <!--DASHBot--> | deadurl = no}} |
|||
</ref> the novelist [[Terry Pratchett]],<ref>{{cytuj stronę | url = http://www.guardian.co.uk/books/2007/dec/12/news.michellepauli1 | autor = Pauli Michelle | tytuł = Pratchett announces he has Alzheimer's | opublikowany = Guardian News and Media | data = 2007-12-12 | data dostępu = 2008-08-18 | location = London | archiveurl = http://web.archive.org/web/20080929202626/http://www.guardian.co.uk/books/2007/dec/12/news.michellepauli1 | archivedate = 29 September 2008 <!--DASHBot--> | deadurl = no}}</ref> Indian politician [[George Fernandes]],<ref>{{cytuj stronę | url = http://www.dnaindia.com/india/report_george-fernandes-being-treated-for-alzheimer-s-by-yoga-guru-ramdev_1336547 | tytuł = George Fernandes being treated for Alzheimer's by Yoga Guru Ramdev | opublikowany = ''[[DNA (newspaper) | DNA]]'' | data dostępu = 2010-01-19 | data = 2010-01-19 | archiveurl = http://web.archive.org/web/20100122212320/http://www.dnaindia.com/india/report_george-fernandes-being-treated-for-alzheimer-s-by-yoga-guru-ramdev_1336547 | archivedate = 22 January 2010 <!--DASHBot--> | deadurl = no}}</ref> |
|||
and the 2009 [[Nobel Prize]] in Physics recipient [[Charles K. Kao]].<ref>{{cytuj stronę | url = http://www.chinadaily.com.cn/hkedition/2009-10/09/content_8768287.htm | tytuł = Nobel winner Kao coping with fame and Alzheimer's | opublikowany = China Daily | data dostępu = 2011-02-06 | data = 2009-10-09 | archiveurl = http://web.archive.org/web/20110124104804/http://www.chinadaily.com.cn/hkedition/2009-10/09/content_8768287.htm | archivedate = 24 January 2011 <!--DASHBot--> | deadurl = no}}</ref> |
|||
AD has also been portrayed in films such as: ''[[Iris (film)|Iris]]'' (2001), based on [[John Bayley (writer)|John Bayley]]'s memoir of his wife Iris Murdoch;<ref>{{cytuj książkę | tytuł = Iris: a memoir of Iris Murdoch | autor = Bayley John | wydawca = Abacus | miejsce = London | rok = 2000 | isbn = 978-0-349-11215-2 | oclc = 41960006}}</ref> |
|||
''[[The Notebook (film)|The Notebook]]'' (2004), based on [[Nicholas Sparks (author)|Nicholas Sparks]]' 1996 [[The Notebook (novel)|novel of the same name]];<ref>{{cytuj książkę | tytuł = The notebook | autor = Sparks Nicholas | rok = 1996 | wydawca = Thorndike Press | miejsce = Thorndike, Maine | strony = 268 | isbn = 0-7862-0821-X}} |
|||
</ref> ''[[A Moment to Remember]]'' (2004);''[[Thanmathra]]'' (2005);<ref>{{cytuj stronę | url = http://www.webindia123.com/movie/regional/thanmatra/index.htm | tytuł = Thanmathra | opublikowany = Webindia123.com | data dostępu = 2008-01-24}} |
|||
</ref> ''[[Memories of Tomorrow (Ashita no Kioku)]]'' (2006), based on Hiroshi Ogiwara's novel of the same name;<ref>{{cytuj książkę | autor = Ogiwara Hiroshi | rok = 2004 | tytuł = Ashita no Kioku | miejsce = Tōkyō | wydawca = Kōbunsha | isbn = 978-4-334-92446-1 | oclc = 57352130 | język = {{jp icon}} | isbn-status = May be invalid – please double check}}</ref> ''[[Away from Her]]'' (2006), based on [[Alice Munro]]'s [[short story]] "[[Hateship, Friendship, Courtship, Loveship, Marriage|The Bear Came over the Mountain]]".<ref>{{cytuj książkę | tytuł = [[Hateship, Friendship, Courtship, Loveship, Marriage | Hateship, Friendship, Courtship, Loveship, Marriage: Stories]] | autor = Munro Alice | miejsce = New York | wydawca = A.A. Knopf | rok = 2001 | isbn = 978-0-375-41300-1 | oclc = 46929223 | chapter-url = The bear came over the mountain}}</ref> Documentaries on Alzheimer's disease include ''Malcolm and Barbara: A Love Story'' (1999) and ''Malcolm and Barbara: Love's Farewell'' (2007), both featuring [[Malcolm Pointon]].<ref>Malcolm and Barbara: |
|||
*{{cytuj stronę | url = http://www.dfgdocs.com/Directory/Titles/700.aspx | tytuł = Malcolm and Barbara: A love story | opublikowany = Dfgdocs | data dostępu = 2008-01-24}} |
|||
*{{cytuj stronę | url = http://www.bbc.co.uk/cambridgeshire/content/articles/2007/08/06/pointon_audio_feature.shtml | tytuł = Malcolm and Barbara: A love story | opublikowany = BBC Cambridgeshire | data dostępu = 2008-03-02}} |
|||
*{{cytuj stronę | url = http://www.guardian.co.uk/media/2007/aug/07/broadcasting.itv | tytuł = Alzheimer's film-maker to face ITV lawyers | opublikowany = Guardian Media | data = 2007-08-07 | data dostępu = 2008-01-24 | location = London | autor = Plunkett J | archiveurl = http://web.archive.org/web/20080115132419/http://www.guardian.co.uk/media/2007/aug/07/broadcasting.itv | archivedate = 15 January 2008 <!--DASHBot--> | deadurl = no}}</ref> |
|||
==Research directions== |
|||
{{Main|Alzheimer's disease clinical research}} |
|||
{{as of |
|||
|2012}}, the safety and efficacy of more than 400 pharmaceutical treatments had been or were being investigated in 1012 [[clinical trial]]s worldwide, and approximately a quarter of these compounds are in [[Phase III]] trials, the last step prior to review by regulatory agencies.<ref name="CT"/> |
|||
One area of clinical research is focused on treating the underlying disease pathology. Reduction of [[beta-amyloid]] levels is a common target of compounds<ref>{{vcite journal | autor = Lashuel HA, Hartley DM, Balakhaneh D, Aggarwal A, Teichberg S, [[David J E Callaway | Callaway DJE]] | tytuł = New class of inhibitors of [[beta-amyloid]] fibril formation. Implications for the mechanism of pathogenesis in Alzheimer's disease | url = http://www.jbc.org/cgi/content/abstract/277/45/42881 | czasopismo = [[Journal of Biological Chemistry | J Biol Chem]] | rok = 2002 | wolumin = 277 | strony = 42881–42890 | pmid = 12167652 | doi = 10.1074/jbc.M206593200 | wydanie = 45}}</ref> (such as [[apomorphine]]) under investigation. [[Immunotherapy]] or [[vaccination]] for the amyloid protein is one treatment modality under study.<ref>{{vcite journal | autor = Dodel r, Neff F, Noelker C, Pul R, Du Y, Bacher M Oertel W. | tytuł = Intravenous immunoglobulins as a treatment for Alzheimer's disease: rationale and current evidence | url = http://adisonline.com/drugs/Abstract/2010/70050/Intravenous_Immunoglobulins_as_a_Treatment_for.1.aspx | czasopismo = Drugs | rok = 2010 | wolumin = 70 | strony = 513–528 | pmid = 20329802 | doi = 10.2165/11533070-000000000-00000 | wydanie = 5}}</ref> Unlike preventative vaccination, the putative therapy would be used to treat people already diagnosed. It is based upon the concept of training [[Immune system|the immune system]] to recognise, attack, and reverse deposition of amyloid, thereby altering the course of the disease.<ref>Vaccination: |
|||
*{{vcite journal | autor = Hawkes CA, McLaurin J | tytuł = Immunotherapy as treatment for Alzheimer's disease | czasopismo = Expert Rev Neurother | wolumin = 7 | wydanie = 11 | strony = 1535–48 | rok = 2007 | miesiąc = November | pmid = 17997702 | doi = 10.1586/14737175.7.11.1535}} |
|||
*{{vcite journal | autor = Solomon B | tytuł = Clinical immunologic approaches for the treatment of Alzheimer's disease | czasopismo = Expert Opin Investig Drugs | wolumin = 16 | wydanie = 6 | strony = 819–28 | rok = 2007 | miesiąc = June | pmid = 17501694 | doi = 10.1517/13543784.16.6.819}} |
|||
*{{vcite journal | autor = Woodhouse A, Dickson TC, Vickers JC | tytuł = Vaccination strategies for Alzheimer's disease: A new hope? | czasopismo = Drugs Aging | wolumin = 24 | wydanie = 2 | strony = 107–19 | rok = 2007 | pmid = 17313199 | doi = 10.2165/00002512-200724020-00003}}</ref> An example of such a vaccine under investigation was ACC-001,<ref>{{cytuj stronę | url = http://www.clinicaltrials.gov/ct/show/NCT00498602 | tytuł = Study Evaluating ACC-001 in Mild to Moderate Alzheimers Disease Subjects | praca = Clinical Trial | opublikowany = US National Institutes of Health | data dostępu = 2008-06-05 | data = 2008-03-11}}</ref><ref>{{cytuj stronę | url = http://clinicaltrials.gov/ct2/show/NCT00479557 | tytuł = Study evaluating safety, tolerability, and immunogenicity of ACC-001 in subjects with Alzheimer's disease | opublikowany = US National Institutes of Health | data dostępu = 2008-06-05}}</ref> although the trials were suspended in 2008.<ref>{{cytuj stronę | url = http://www.medpagetoday.com/MeetingCoverage/AAN/tb/9165 | tytuł = Alzheimer's disease vaccine trial suspended on safety concern | opublikowany = Medpage Today | data dostępu = 2008-06-14 | data = 2008-04-18}}</ref> Another similar agent is [[bapineuzumab]], an antibody designed as identical to the naturally induced anti-amyloid antibody.<ref>{{cytuj stronę | url = http://clinicaltrials.gov/ct2/show/NCT00574132 | tytuł = Bapineuzumab in patients with mild to moderate Alzheimer's disease/ Apo_e4 non-carriers | type = Clinical Trial | data dostępu = 2008-03-23 | opublikowany = US National Institutes of Health | data = 2008-02-29 | archiveurl = http://web.archive.org/web/20080322093853/http://clinicaltrials.gov/ct2/show/NCT00574132? | archivedate = 22 March 2008 <!--DASHBot--> | deadurl = no}}</ref> Other approaches are neuroprotective agents, such as AL-108,<ref>{{cytuj stronę | url = http://clinicaltrials.gov/ct2/show/NCT00422981 | tytuł = Safety, tolerability and efficacy study to evaluate subjects with mild cognitive impairment | type = Clinical Trial | data dostępu = 2008-03-23 | opublikowany = US National Institutes of Health | data = 2008-03-11}}</ref> and metal-protein interaction attenuation agents, such as PBT2.<ref>{{cytuj stronę | url = http://clinicaltrials.gov/ct2/show/NCT00471211 | tytuł = Study evaluating the safety, tolerability and efficacy of PBT2 in patients with early Alzheimer's disease | type = Clinical Trial | data dostępu = 2008-03-23 | opublikowany = US National Institutes of Health | data = 2008-01-13}}</ref> A [[tumor necrosis factor-alpha|TNFα]] receptor [[fusion protein]], [[etanercept]] has showed encouraging results.<ref name="pmid16926764">Etanercept research: |
|||
*{{vcite journal | autor = Tobinick E, Gross H, Weinberger A, Cohen H | tytuł = TNF-alpha Modulation for Treatment of Alzheimer's Disease: A 6-Month Pilot Study | czasopismo = MedGenMed | wolumin = 8 | wydanie = 2 | strony = 25 | rok = 2006 | pmid = 16926764 | pmc = 1785182}} |
|||
*{{vcite journal | autor = Griffin WS | tytuł = Perispinal etanercept: Potential as an Alzheimer therapeutic | czasopismo = J Neuroinflammation | wolumin = 5 | strony = 3 | rok = 2008 | pmid = 18186919 | pmc = 2241592 | doi = 10.1186/1742-2094-5-3}} |
|||
*{{vcite journal | autor = Tobinick E | tytuł = Perispinal etanercept for treatment of Alzheimer's disease | czasopismo = Curr Alzheimer Res | wolumin = 4 | wydanie = 5 | strony = 550–2 | rok = 2007 | miesiąc = December | pmid = 18220520 | doi = 10.2174/156720507783018217}} |
|||
</ref> |
|||
In 2008, two separate clinical trials showed positive results in modifying the course of disease in mild to moderate AD with [[methylthioninium chloride]] (trade name ''[[rember]]''), a drug that inhibits tau aggregation,<ref>{{vcite journal | tytuł = Tau aggregation inhibitor (TAI) therapy with remberTM arrests disease progression in mild and moderate Alzheimer's disease over 50 weeks | autor = Wischik Claude M, Bentham Peter, Wischik Damon J, Seng Kwang Meng | czasopismo = Alzheimer's & Dementia | wydawca = Alzheimer's Association | rok = 2008 | miesiąc = July | wolumin = 4 | wydanie = 4 | strony = T167 | url = http://www.abstractsonline.com/viewer/viewAbstractPrintFriendly.asp?CKey = {E7C717CF-8D73-41E0-8DB0-FA92205978CD}&SKey = {68E04DB5-AB1C-4F7B-9511-DA3173F4F755}&MKey = {CFC5F7C6-CB6A-40C4-BC87-B30C9E64B1CC}&AKey = {50E1744A-0C52-45B2-BF85-2A798BF24E02} | data dostępu = 2008-07-30 | doi = 10.1016/j.jalz.2008.05.438}}</ref><ref>{{vcite journal | autor = Harrington Charles | tytuł = Methylthioninium chloride (MTC) acts as a Tau aggregation inhibitor (TAI) in a cellular model and reverses Tau pathology in transgenic mouse models of Alzheimer's disease | czasopismo = Alzheimer's & Dementia | wydawca = Alzheimer's Association | rok = 2008 | miesiąc = July | strony = T120–T121 | doi = 10.1016/j.jalz.2008.05.259 | wolumin = 4 | wydanie = 4 | author-separator = , | author2 = Rickard Janet E | author3 = Horsley David | display-authors = 3 | last4 = Harrington | first4 = Kathleen A | last5 = Hindley | first5 = Kathleen P | last6 = Riedel | first6 = Gernot | last7 = Theuring | first7 = Franz | last8 = Seng | first8 = Kwang Meng | last9 = Wischik | first9 = Claude M}}</ref> and [[dimebon]], an [[antihistamine]].<ref name="pmid18640457">{{vcite journal | autor = Doody RS | tytuł = Effect of dimebon on cognition, activities of daily living, behaviour, and global function in patients with mild-to-moderate Alzheimer's disease: a randomised, double-blind, placebo-controlled study | czasopismo = Lancet | wolumin = 372 | wydanie = 9634 | strony = 207–15 | rok = 2008 | miesiąc = July | pmid = 18640457 | doi = 10.1016/S0140-6736(08)61074-0 | author-separator = , | author2 = Gavrilova SI | author3 = Sano M | display-authors = 3 | last4 = Thomas | first4 = Ronald G | last5 = Aisen | first5 = Paul S | last6 = Bachurin | first6 = Sergey O | last7 = Seely | first7 = Lynn | last8 = Hung | first8 = David | last9 = Dimebon | first9 = Investigators}}</ref> |
|||
The consecutive phase-III trial of dimebon failed to show positive effects in the primary and secondary endpoints.<ref>{{cytuj pismo | autor = Bezprozvanny I | tytuł = The rise and fall of Dimebon | czasopismo = Drug News Perspect. | wolumin = 23 | wydanie = 8 | strony = 518–23 | rok = 2010 | miesiąc = October | pmid = 21031168 | doi = 10.1358/dnp.2010.23.8.1500435 | type = Original article }}</ref><ref>{{ytuj stronę |url=http://investors.medivation.com/releasedetail.cfm?ReleaseID=448818 |tytuł=Pfizer And Medivation announce results from two phase 3 studies in Dimebon (latrepirdine*) Alzheimer's disease clinical development program (NASDAQ:MDVN) |data dostępu=2012-11-16}}</ref><ref>{{cytuj pismo | czasopismo = Journal of Translational Medicine | autor = Wendler A, Wehling M | tytuł = Translatability scoring in drug development: eight case studies | rok = 2012 | wydanie = 10 | strony = 39 | doi = 10.1186/1479-5876-10-39 }}</ref> |
|||
The common [[herpes simplex]] virus HSV-1 has been found to colocate with amyloid plaques.<ref name="pmid22051760">{{cytuj pismo | czasopismo = Rev Med Chil | data = 2011 Jun | wolumin = 139 | wydanie = 6 | strony = 779–86 | tytuł = Herpes simplex virus tipo 1 como factor de riesgo asociado con la enfermedad de Alzheimer | trans_title = Herpes simplex virus type 1 as risk factor associated to Alzheimer disease | język = Spanish | autor = Martin C, Solís L, Concha MI, Otth C | doi = 10.4067/S0034-98872011000600013 | pmid = 22051760 }}</ref> This suggested the possibility that AD could be treated or prevented with [[antiviral drug|antiviral]] medication.<ref name="pmid22051760"/><ref>{{vcite journal | autor = Wozniak M, Mee A, Itzhaki R | tytuł = Herpes simplex virus type 1 DNA is located within Alzheimer's disease amyloid plaques | czasopismo = J Pathol | wolumin = 217 | wydanie = 1 | strony = 131–138 | rok = 2008 | pmid = 18973185 | doi = 10.1002/path.2449 | type = Original study}}</ref> |
|||
Preliminary research on the effects of meditation on retrieving memory and cognitive functions have been encouraging. Limitations of this research can be addressed in future studies with more detailed analyses.<ref>{{vcite journal | strony = 517–26 | last1 = Newberg | first1 = AB | wydanie = 2 | last2 = Wintering | first2 = N | last3 = Khalsa | first3 = DS | last4 = Roggenkamp | first4 = H | last5 = Waldman | first5 = MR | author8 = Newberg AB, Wintering N, Khalsa DS, Roggenkamp H, Waldman MR | wolumin = 20 | tytuł = Meditation effects on cognitive function and cerebral blood flow in subjects with memory loss: a preliminary study | rok = 2010 | czasopismo = [[Journal of Alzheimer's Disease]] | url = http://www.j-alz.com/issues/20/vol20-2.html | pmid = 20164557 | doi = 10.3233/JAD-2010-1391 | type = Original study}}</ref> |
|||
An FDA panel voted unanimously to recommend approval of [[18F-AV-45|florbetapir]], which is currently used in an investigational study. The imaging agent can help to detect Alzheimer's brain plaques, but will require additional clinical research before it can be made available commercially.<ref>{{vcite journal | autor = Clark CM, Schneider JA, Bedell BJ, Beach TG, Bilker WB, Mintun MA, Pontecorvo MJ, Hefti F, Carpenter AP, Flitter ML, Krautkramer MJ, Kung HF, Coleman RE, Doraiswamy PM, Fleisher AS, Sabbagh MN, Sadowsky CH, Reiman PE, Zehntner SP, Skovronsky DM | tytuł = FDA recommends approval of new compound in Alzheimer's detection | czasopismo = [[J Am Med Assoc]] | data = 2011-01-19 | wolumin = 305 | wydanie = 3 | strony = 275–83 | doi = 10.1001/jama.2010.2008 | laysource = http://www.usatoday.com/yourlife/health/medical/alzheimers/2011-01-22-alzheimersfda21_ST_N.htm}}</ref> |
|||
On December 31, 2012, a [[NASA]]-supported study reported that [[manned spaceflight]] may harm the [[brain]] of [[astronauts]] and accelerate the onset of ''Alzheimer's disease''.<ref name="PLOS-20121231">{{cytuj pismo | nazwisko = Cherry | imię = Jonathan D. | last2 = Frost | first2 = Jeffrey L. | last3 = Lemere | first3 = Cynthia A. | last4 = Williams | first4 = Jacqueline P. | last5 = Olschowka | first5 = John A. | last6 = O'Banion | first6 = M. Kerry | tytuł = Galactic Cosmic Radiation Leads to Cognitive Impairment and Increased Aβ Plaque Accumulation in a Mouse Model of Alzheimer's Disease | url = http://www.plosone.org/article/info%3Adoi%2F10.1371%2Fjournal.pone.0053275 | doi = 10.1371/journal.pone.0053275 | wolumin = 7 | numer = 12 | strony = e53275 | czasopismo = [[PLOS ONE]] | data dostępu = January 7, 2013 }}</ref><ref name="SpaceRef-20130101">{{cytuj stronę | autor = Staff | tytuł = Study Shows that Space Travel is Harmful to the Brain and Could Accelerate Onset of Alzheimer's | url = http://spaceref.com/news/viewpr.html?pid = 39650 | data = January 1, 2013 | opublikowany = SpaceRef | data dostępu = January 7, 2013 }}</ref><ref name="NasaWatch-20130103">{{cytuj stronę | nazwisko = Cowing | imię = Keith | autor link = Keith Cowing | tytuł = Important Research Results NASA Is Not Talking About (Update) | url = http://nasawatch.com/archives/2013/01/important-resea.html | data = January 3, 2013 | opublikowany = NASA Watch | data dostępu = January 7, 2013 }}</ref> |
|||
==References== |
|||
{{Reflist|30em}} |
|||
==Further reading== |
|||
{{Spoken Wikipedia|Alzheimer's Disease.ogg|2008-09-12}} |
|||
{{refbegin}} |
|||
*{{cytuj książkę | tytuł = Alzheimer's Disease: Unraveling the Mystery | url = http://www.nia.nih.gov/alzheimers/publication/alzheimers-disease-unraveling-mystery | wydawca = US Department of Health and Human Services, National Institute on Aging, NIH | rok = 2008}} |
|||
*{{cytuj książkę | tytuł = Can Alzheimer's Disease Be Prevented? | url = http://www.globalaging.org/health/us/2009/prevented.pdf | wydawca = US Department of Health and Human Services, National Institute on Aging, NIH | rok = 2009}} |
|||
*{{cytuj książkę | tytuł = Caring for a Person with Alzheimer's Disease: Your Easy-to-Use Guide from the National Institute on Aging | url = http://www.nia.nih.gov/alzheimers/publication/caring-person-alzheimers-disease | wydawca = US Department of Health and Human Services, National Institute on Aging, NIH | rok = 2009}} |
|||
*{{vcite journal | autor = Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B | tytuł = Guidelines for managing Alzheimer's disease: Part I. Assessment | czasopismo = American Family Physician | wolumin = 65 | wydanie = 11 | strony = 2263–2272 | rok = 2002 | pmid = 12074525 | url = http://www.aafp.org/afp/20020601/2263.html}} |
|||
*{{vcite journal | autor = Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B | tytuł = Guidelines for managing Alzheimer's disease: Part II. Treatment | czasopismo = American Family Physician | wolumin = 65 | wydanie = 12 | strony = 2525–2534 | rok = 2002 | pmid = 12086242 | url = http://www.aafp.org/afp/20020615/2525.html}} |
|||
*{{cytuj stronę | tytuł = Alzheimer's Behavior Management: Learn to manage common behavior problems | url = http://www.helpguide.org/elder/alzheimers_behavior_problems.htm | autor = Russell D, Barston S, White M | opublikowany = helpguide.org | data = 2007-12-19 | data dostępu = 2008-02-29 | archiveurl = http://web.archive.org/web/20080223082753/http://www.helpguide.org/elder/alzheimers_behavior_problems.htm | archivedate = 23 February 2008 <!--DASHBot--> | deadurl = no}} |
|||
{{refend}} |
|||
==External links== |
|||
{{Commons category|Alzheimer's disease}} |
|||
*[http://www.nia.nih.gov/alzheimers/alzheimers-disease-research-centers Alzheimer's Disease Research Centers] National Institute of Aging |
|||
*[http://www.nia.nih.gov/alzheimers Alzheimer's Disease Education and Referral (ADEAR) Center] National Institute of Aging |
|||
*[http://www.alz.org/index.asp Alzheimer's Association] Alzheimer's Association |
|||
*[http://memory.ucsf.edu/ UCSF Memory and Aging Center] University of California San Francisco |
|||
{{Mental and behavioral disorders|selected=neurological}} |
|||
{{CNS diseases of the nervous system }} |
|||
{{Amyloidosis}} |
|||
{{featured article}} |
|||
<!-- |
|||
{{DEFAULTSORT:Alzheimer's Disease}} |
|||
[[Kategoria:Alzheimer's disease| ]] |
|||
[[Kategoria:Ailments of unknown etiology]] |
|||
[[Kategoria:Unsolved problems in neuroscience]] |
|||
[[Kategoria:Learning disabilities]] |
|||
[[Kategoria:Psychiatric diagnosis]] |
|||
[[Kategoria:Dementia]] |
|||
[[Kategoria:Aphasias]] |
|||
{{Link GA|es}} |
|||
{{Link GA|ru}} |
{{Link GA|ru}} |
||
{{ |
{{link FA|en}} |
||
{{link FA|ro}} |
|||
--> |
|||
{{link GA|es}} |
|||
Wersja z 05:09, 10 mar 2014
| {{{nazwa naukowa}}} | |
| Synonimy |
{{{synonimy}}} |
|---|---|
| Specjalizacja |
{{{specjalizacja}}} |
| Objawy |
{{{objawy}}} |
| Powikłania |
{{{powikłania}}} |
| Początek |
{{{początek}}} |
| Czas trwania |
{{{czas trwania}}} |
| Typy |
{{{typy}}} |
| Przyczyny |
{{{przyczyny}}} |
| Czynniki ryzyka |
{{{czynniki ryzyka}}} |
| Rozpoznanie |
{{{rozpoznanie}}} |
| Różnicowanie |
{{{różnicowanie}}} |
| Zapobieganie |
{{{zapobieganie}}} |
| Leczenie |
{{{leczenie}}} |
| Leki |
{{{leki}}} |
| Rokowanie |
{{{rokowanie}}} |
| Zapadalność |
{{{zapadalność}}} |
| Śmiertelność |
{{{śmiertelność}}} |
| Klasyfikacje | |
| ICD-11 |
{{{ICD11}}} |
| ICD-10 | |
| DSM-5 |
{{{DSM-5}}} |
| DSM-IV |
{{{DSM-IV}}} |
| {{{nazwa naukowa}}} | |
| Synonimy |
{{{synonimy}}} |
|---|---|
| Specjalizacja |
{{{specjalizacja}}} |
| Objawy |
{{{objawy}}} |
| Powikłania |
{{{powikłania}}} |
| Początek |
{{{początek}}} |
| Czas trwania |
{{{czas trwania}}} |
| Typy |
{{{typy}}} |
| Przyczyny |
{{{przyczyny}}} |
| Czynniki ryzyka |
{{{czynniki ryzyka}}} |
| Rozpoznanie |
{{{rozpoznanie}}} |
| Różnicowanie |
{{{różnicowanie}}} |
| Zapobieganie |
{{{zapobieganie}}} |
| Leczenie |
{{{leczenie}}} |
| Leki |
{{{leki}}} |
| Rokowanie |
{{{rokowanie}}} |
| Zapadalność |
{{{zapadalność}}} |
| Śmiertelność |
{{{śmiertelność}}} |
| Klasyfikacje | |
| ICD-11 |
{{{ICD11}}} |
| ICD-10 | |
| DSM-5 |
{{{DSM-5}}} |
| DSM-IV |
{{{DSM-IV}}} |
| DiseasesDB | |
| MedlinePlus | |
| MeSH | |
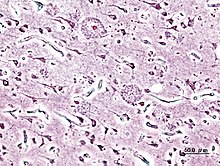
Choroba Alzheimera (łac. Morbus Alzheimer, ang. Alzheimer's disease) – postępująca, degeneracyjna choroba ośrodkowego układu nerwowego, charakteryzująca się występowaniem otępienia.
Nazwa choroby pochodzi od nazwiska niemieckiego psychiatry i neuropatologa Aloisa Alzheimera, który opisał tę chorobę w 1906 roku.
Historia

W 1901 roku niemiecki psychiatra Alois Alzheimer po raz pierwszy zaobserwował u 51-letniej Augusty D. chorobę nazwaną potem jego nazwiskiem. W jej przypadku pierwszym objawem były urojenia zdrady małżeńskiej. Następnie rozwinęły się postępujące zaburzenia pamięci, orientacji, zubożenie języka i problemy z wykonywaniem wyuczonych czynności.
Po trzech latach choroby pacjentka nie rozpoznawała członków swojej rodziny i siebie, nie była w stanie żyć samodzielnie i musiała zostać umieszczona w specjalnym zakładzie dla umysłowo chorych we Frankfurcie. Alzheimer śledził przebieg jej choroby aż do jej śmierci w 1906 roku, 4 i pół roku od początkowych objawów. Wkrótce dr Alzheimer przedstawił przypadek Augusty D. na forum medycznym i opublikował wyniki swoich badań. Określenia „choroba Alzheimera” użył po raz pierwszy Emil Kraepelin w swoim Podręczniku psychiatrii z 1910 roku.
Epidemiologia
Jest to najczęstsza przyczyna występowania otępienia u osób powyżej 65 roku życia. Ocenia się[kto?], że na świecie choruje na chorobę Alzheimera ok. 30 mln osób, w Polsce ok. 200 tys. Ze względu na starzenie się społeczeństw w krajach uprzemysłowionych zakłada się, że liczba chorych do roku 2050 potroi się.
Początek choroby występuje zwykle po 65 roku życia. Przed 65 rokiem życia zachorowania na chorobę Alzheimera stanowią mniej niż 1% przypadków[1]. Badania epidemiologiczne stwierdzają, że zapadalność na chorobę Alzheimera wzrasta z wiekiem – u osób po 65 roku życia stwierdza się ją u ok. 14%, a po 80 roku życia w ok. 40%. Po 85 roku życia częstość otępienia naczyniopochodnego zwiększa się w porównaniu z chorobą Alzheimera wśród chorych z otępieniem[2].
Etiopatogeneza
Przyczyna warunkująca wystąpienie tej choroby nie jest znana.
Na początek wystąpienia objawów i przebieg choroby mają wpływ również czynniki genetyczne, środowiskowe i choroby współistniejące (np. choroby układu krążenia).
Istnieją 2 główne postacie choroby Alzheimera:
- postać rodzinna (FAD - ang. Familial Alzheimer's Disease, ok. 15% przypadków)
- postać sporadyczna (SAD - ang. Sporadic Alzheimer's Disease, ok. 85% przypadków
a każda z nich może mieć jedną z 2 odmian:
- postać wczesna (EOAD, początek przed 65 r.ż.)
- postać późna (LOAD, początek po 65 r.ż.)
Część przypadków z postaci rodzinnej jest dziedziczona w sposób autosomalny dominujący.
Główne czynniki ryzyka wystąpienia choroby Alzheimera:
- wiek
- polimorfizm genu ApoE
- poziom wykształcenia
- interakcje społeczne i rodzinne[potrzebny przypis]
W toku badań wykryto w etiopatogenezie tej choroby przynajmniej 3 postacie jednogenowe zlokalizowane na chromosomach 21 (βAPP), 14 (PS1), 1 (PS2).
Posiadanie allela epsilon 4 (APOE4) genu apolipoproteina E (APOE) (19) zwiększa 4-krotnie ryzyko zachorowania, a posiadanie dwóch alleli ponad 20 razy. Oprócz zwiększenia ryzyka zachorowania posiadacze APOE4 w młodości uzyskują więcej punktów w testach na inteligencję, częściej idą na studia (84% posiadaczy APOE4 w porównaniu do 55% posiadaczy nieAPOE4), oraz cierpią na mniejsze zaburzenia w wyniku urazów mózgu. Przypuszcza się więc, że na rozwój choroby może mieć wpływ zbyt intensywna praca komórek nerwowych[3].
Zmiany anatomopatologiczne
Dochodzi do zaniku kory mózgowej. Na poziomie mikroskopowym stwierdza się występowanie blaszek amyloidowych zbudowanych z beta-amyloidu (zwanych też blaszkami starczymi lub płytkami starczymi), które odkładają się w ścianach naczyń krwionośnych.
Obserwuje się także nadmierną agregację białka tau wewnątrz komórek nerwowych mózgu, w postaci splątków neurofibrylarnych (NFT).
Zapobieganie
Procesowi starzenia nie można zapobiec, ale można go spowolnić. Dowody dotyczące prawdopodobieństwa rozwoju choroby Alzheimera w związku z pewnymi zachowaniami, zwyczajami żywieniowymi, ekspozycją środowiskową oraz chorobami mają różną akceptację w środowisku naukowym[4].
Czynniki obniżające ryzyko choroby Alzheimera
- Podejmowanie czynności intelektualnych (np. gra w szachy lub rozwiązywanie krzyżówek)[5]
- Regularne ćwiczenia fizyczne[6]
- Utrzymywanie regularnych relacji społecznych [2]. Osoby samotne mają dwukrotnie zwiększone prawdopodobieństwo rozwoju demencji związanej z chorobą Alzheimera w późniejszym wieku niż osoby, które nie były samotne.
- Dieta śródziemnomorska bogata w warzywa, owoce i z niską zawartością nasyconych tłuszczów[7] uzupełniona w szczególności o:
- Witaminy z grupy B[8], a zwłaszcza w kwas foliowy[9][10][11][12]
- Curry[13]
- Kwasy tłuszczowe omega-3, a w szczególności kwasy dokozaheksaenowe[14][15]
- Warzywne i owocowe soki[16][17]
- Wysokie dawki witaminy E działającej antyoksydacyjnie (w połączeniu z witaminą C). W przeprowadzonych badaniach przekrojowych wydają się zmniejszać ryzyko choroby Alzheimera, ale nie zmniejszają go w badaniach randomizowanych i obecnie nie są zalecane jako leki zapobiegające, gdyż zaobserwowano, że zwiększają ogólną śmiertelność[18][19].
- Umiarkowane spożycie alkoholu [20]
- Leki obniżające poziom cholesterolu (statyny) zmniejszają ryzyko choroby Alzheimera w badaniach opisowych, ale jak do tej pory nie w badaniach kontrolowanych z randomizacją[21].
- Według danych Women’s Health Initiative hormonalna terapia zastępcza nie jest już uważana za czynnik zapobiegający demencji.
- Długie stosowanie niesterydowych leków przeciwzapalnych (NLPZ) w zmniejszeniu objawów zapalenia stawów i bólu jest związane z obniżeniem prawdopodobieństwa wystąpienia choroby Alzheimera, jak wskazują przeprowadzone badania opisowe[22][23]. Ryzyko związane ze stosowaniem leków zdaje się przeważać korzyści związane ze stosowaniem ich jako pierwotnego środka prewencyjnego[24].
Czynniki ryzyka
- zaawansowany wiek
- genotyp ApoEε4 (w niektórych populacjach)
- genotyp reeliny
- urazy głowy[25]
- problemy zdrowotne ze strony układu sercowo-naczyniowego (z powodu cukrzycy[26], nadciśnienia tętniczego[27], wysokiego poziomu cholesterolu[28] oraz udarów)[29]
- palenie tytoniu[30][31]
- infekcja wirusem opryszczki (HSV-1)[32]
Objawy i przebieg choroby
W przebiegu choroby dochodzi do wystąpienia następujących objawów:
- zaburzenia pamięci
- zmiany nastroju
- zaburzenia funkcji poznawczych
- zaburzenia osobowości i zachowania
Charakterystyczne dla demencji (i w tym choroby Alzheimera) objawy to:
- agnozja – nieumiejętność rozpoznawania przedmiotów, szczególnie jeżeli chory ma podać nazwę przedmiotu, w odpowiedzi na pytanie zadane z zaskoczenia.
- afazja – zaburzenia mowy, jej spowolnienie
- apraksja – zaburzenia czynności ruchowych, od prostych do złożonych, np. ubieranie, kąpanie
Zmianom otępiennym mogą towarzyszyć objawy neurologiczne, spośród których najczęstszym jest tzw. zespół parkinsonowski – spowolnienie psychoruchowe, zaburzenia mimiki i sztywność mięśni[33].
W zaawansowanym stadium choroba uniemożliwia samodzielne wykonywanie nawet codziennych prostych czynności i osoba chorująca na chorobę Alzheimera wymaga stałej opieki.
Czas trwania choroby 6-12 lat, kończy się śmiercią.
Rozpoznanie
Przy ustalaniu rozpoznania choroby bierze się pod uwagę wywiad, informacje zebrane od rodziny i opiekunów, wyniki badania neurologicznego i neuropsychiatryczego, a także badania dodatkowe w tym badania neuroobrazowania. Wiele badań ma na celu wykluczenie innych schorzeń mogących wywoływać podobne zaburzenia pamięci i otępienie.
Podczas badania klinicznego stosuje się zestaw kryteriów rozpoznania opracowany przez dwie organizacje naukowe zajmujące się chorobą Alzheimera i nazywane kryteriami NINCDS-ADRDA.
Trwają badania nad opracowaniem testów do wczesnego rozpoznania choroby Alzheimera[34].
Badania ośrodkowego układu nerwowego
- Tomografia komputerowa (TK)
- Rezonans magnetyczny (MRI)
- fMRI
- Spektroskopia MR
- Pozytonowa emisyjna tomografia komputerowa (PET)
- SPECT
Badania neurologiczne i neuropsychiatryczne
Badania genetyczne
Są wskazane u chorych z wczesnym początkiem zachorowania i rodzinnym występowaniem choroby Alzheimera.
Rozpoznanie różnicowe
W rozpoznaniu różnicowym choroby Alzheimera należy wziąć pod uwagę szereg chorób, zespołów chorobowych i stanów chorobowych w przebiegu których zasadniczym objawem jest otępienie. Szczególnie trzeba poszukiwać i wykluczyć obecność stanów potencjalnie poddających się leczeniu (i często wyleczeniu) takich jak: depresja, przewlekłe zatrucia (np. lekowe), uszkodzenia OUN w przebiegu zakażeń, choroby tarczycy (niedoczynność), niedobory witaminowe (głównie witaminy B12 i tiaminy), stany zapalne naczyń OUN i normotensyjne wodogłowie.
Błędne rozpoznanie choroby Alzheimera można też łatwo postawić u chorujących na inne choroby neurodegeneracyjne z demencją: choroba Picka, choroba Parkinsona, otępienie czołowo-skroniowe, otępienie z ciałami Lewy'ego, choroba Creutzfeldta-Jakoba i CADASIL.
Leczenie
Dotychczas nie znaleziono leku, cofającego, lub chociaż zatrzymującego postęp choroby. Leczenie farmakologiczne koncentruje się na objawowym leczeniu zaburzeń pamięci i funkcji poznawczych.
Leki podnoszące poziom acetylocholiny

- Inhibitory acetylocholinoesterazy (AchE) – zwiększają poziom ACh poprzez hamowanie jej metabolizmu. Nie wpływają na receptory cholinergiczne.
- Odwracalne: donepezil (preparaty zarejestrowane w Polsce: Aricept, Donepex); galantamina (preparaty zarejestrowane w Polsce: Reminyl). Leki te blokują centrum aktywne enzymu – cholinoesterazy- odpowiedzialnego za rozkład acetylocholiny.
- Pseudonieodwracalne: rywastygmina (preparaty zarejestrowane w Polsce: Exelon) – blokuje cholinoesterazę niekompetetywnie.
Leki zmniejszające pobudzenie układu glutaminergicznego
- Antagoniści receptora NMDA: w chorobach przebiegających z degeneracją neuronów (do których należy choroba Alzheimera) obserwuje się nadmierne pobudzenie neuronów glutaminergicznych. Prowadzi to do przeładowania neuronów jonami Ca2+ i ich uszkodzenia. Z tego względu stosuje się leki blokujące receptory NMDA np. memantynę (preparaty zarejestrowane w Polsce: Ebixa, Axura i Biomentin)
Inne leki
- Do poprawy w zakresie zaburzeń funkcji poznawczych stosuje się leki nootropowe i poprawiające ukrwienie mózgu, np. piracetam
- Do redukcji objawów psychopatologicznych takich jak depresja, omamy, pobudzenie psychoruchowe i urojenia stosuje się leki psychotropowe
- W leczeniu i spowalnianiu procesów niszczenia komórek mózgu pewne nadzieje rokuje kolostrynina (kompleks białek bogatych w prolinę pochodzenia zwierzęcego) [35], która ma hamować tworzenie się złogów amyloidowych.
Rehabilitacja, terapia zajęciowa i pielęgnacja
Duże znaczenie ma też leczenie niefarmakologiczne, działania edukacyjne i właściwa pielęgnacja chorych oraz wsparcie rodzin chorych.
Linki zewnętrzne
Sekcja Psychogeriatrii i Choroby Alzheimera Polskiego Towarzystwa Psychiatrycznego - standardy rozpoznawania i leczenia otepień Rekomendacje Interdyscyplinarnej Grupy Ekspertów Rozpoznawania i Leczenia Otępień (IGERO 2006) - http://www.alzh.pl/standardy_2.html
- ↑ Lewis P. Rowland: Merritt's neurology / edited by Lewis P. Rowland. Philadelphia: Lippincott Williams & Wilkins, 2005. ISBN 978-0-7817-5311-1.
- ↑ Szczeklik Andrzej (red): Choroby wewnętrzne : stan wiedzy na rok 2010. Kraków: Medycyna Praktyczna, 2010, s. 1951–1955. ISBN 978-83-7430-255-5.
- ↑ A gene for Alzheimer's makes you smarter – 15 II 2010 – New Scientist
- ↑ Gary W Small. What we need to know about age related memory loss. „British Medical Journal”, s. 1502-1507, 2002-06-22.
- ↑ Verghese J, Lipton R, Katz M, Hall C, Derby C, Kuslansky G, Ambrose A, Sliwinski M, Buschke H. Leisure activities and the risk of dementia in the elderly.. „N Engl J Med”, s. 2508-16, 2003. PMID 12815136.
- ↑ Larson E, Wang L, Bowen J, McCormick W, Teri L, Crane P, Kukull W. Exercise is associated with reduced risk for incident dementia among persons 65 roks of age and older.. „Ann Intern Med”, s. 73-81, 2006. PMID 16418406.
- ↑ Scarmeas N, Stern Y, Mayeux R, Luchsinger J. Mediterranean diet, Alzheimer disease, and vascular mediation.. „Arch Neurol”, s. 1709-17, 2006. PMID 17030648.,
- ↑ Morris M, Schneider J, Tangney C. Thoughts on B-vitamins and dementia.. „J Alzheimers Dis”, s. 429-33, 2006. PMID 16917152.
- ↑ Inna I. Kruman1, T. S. Kumaravel2, Althaf Lohani2, Ward A. Pedersen1, Roy G. Cutler1, Yuri Kruman1, Norman Haughey1, Jaewon Lee1, Michele Evans2, and Mark P. Mattson1, 3. Folic Acid Deficiency and Homocysteine Impair DNA Repair in Hippocampal Neurons and Sensitize Them to Amyloid Toxicity in Experimental Models of Alzheimer's Disease .. „The Czasopismo of Neuroscience,”, March 1, 2002. A simplified report can be found at: www.alzheimers.org.uk
- ↑ CBS news, reporting from WebMD Folate May Lower Alzheimer's Risk
- ↑ National Institute of Health – Folic Acid Possibly A Key Factor In Alzheimer's Disease Prevention
- ↑ Alzheimer's and Dementia czasopismo, reported at USA today
- ↑ Giselle P. Lim1, Teresa Chu1, Fusheng Yang, Walter Beech1, Sally A. Frautschy1, and Greg M. Cole1. The Curry Spice Curcumin Reduces Oxidative Damage and Amyloid Pathology in an Alzheimer Transgenic Mouse. „The Czasopismo of Neuroscience”, s. 8370-8377, 2001. PMID 11606625.
- ↑ Lim W, Gammack J, Van Niekerk J, Dangour A. Omega 3 fatty acid for the prevention of dementia.. „Cochrane Database Syst Rev”. s. CD005379. PMID 16437528.
- ↑ Morris M, Evans D, Tangney C, Bienias J, Wilson R. Fish consumption and cognitive decline with age in a large community study.. „Arch Neurol”, s. 1849-53, 2005. PMID 16216930.
- ↑ Dai Q, Borenstein A, Wu Y, Jackson J, Larson E. Fruit and vegetable juices and Alzheimer's disease: the Kame Project.. „Am J Med”, s. 751-9, 2006. PMID 16945610.
- ↑ Joseph J, Fisher D, Carey A. Fruit extracts antagonize Abeta- or DA-induced deficits in Ca2+ flux in M1-transfected COS-7 cells.. „J Alzheimers Dis”, s. 403-11; discussion 443-9, 2004. PMID 15345811.
- ↑ Petersen R, Thomas R, Grundman M, Bennett D, Doody R, Ferris S, Galasko D, Jin S, Kaye J, Levey A, Pfeiffer E, Sano M, van Dyck C, Thal L. Vitamin E and donepezil for the treatment of mild cognitive impairment.. „N Engl J Med”, s. 2379-88, 2005. PMID 15829527.
- ↑ Zandi P, Anthony J, Khachaturian A, Stone S, Gustafson D, Tschanz J, Norton M, Welsh-Bohmer K, Breitner J. Reduced risk of Alzheimer disease in users of antioxidant vitamin supplements: the Cache County Study.. „Arch Neurol”, s. 82-8, 2004. PMID 14732624.
- ↑ Scarmeas, N., et al. Mediterranean diet and risk for Alzheimer’s disease. Annals of Neurology, 2006 (published online April 18, 2006). Other research is consistent with the finding that moderate alcohol consumption is associated with lower risk of Alzheimer’s and other forms of dementia: Mulkamal, K.J., et al. Prospective study of alcohol consumption and risk of dementia in older adults. Czasopismo of the American Medical Association, 2003 (March 19), 289, 1405-1413; Ganguli, M., et al. Alcohol consumption and cognitive function in late life: A longitudinal community study. Neurology, 2005, 65, 1210-12-17; Huang, W., et al. Alcohol consumption and incidence of dementia in a community sample aged 75 roks and older. Czasopismo of Clinical Epidemiology, 2002, 55(10), 959-964; Rodgers, B., et al. Non-linear relationships between cognitive function and alcohol consumption in young, middle-aged and older adults: The PATH Through Life Project. Addiction, 2005, 100(9), 1280-1290; Anstey, K. J., et al. Lower cognitive test scores observed in alcohol are associated with demographic, personality, and biological factors: The PATH Through Life Project. Addiction, 2005, 100(9), 1291-1301; Espeland, M., et al. Association between alcohol intake and domain-specific cognitive function in older women. Neuroepidemiology, 2006, 1(27), 1-12; Stampfer, M.J., et al. Effects of moderate alcohol consumption on cognitive function in women. New England Czasopismo of Medicine, 2005, 352, 245-253; Ruitenberg, A., et al. Alcohol consumption and risk of dementia: the Rotterdam Study. Lancet, 2002, 359(9303), 281-286.
- ↑ Rockwood K. Epidemiological and clinical trials evidence about a preventive role for statins in Alzheimer's disease.. „Acta Neurol Scand Suppl”. s. 71-7. PMID 16866914.
- ↑ Zandi P, Anthony J, Hayden K, Mehta K, Mayer L, Breitner J. Reduced incidence of AD with NSAID but not H2 receptor antagonists: the Cache County Study. „Neurology”, s. 880-6, 2002. PMID 12297571.
- ↑ in t' Veld B, Ruitenberg A, Hofman A, Launer L, van Duijn C, Stijnen T, Breteler M, Stricker B. Nonsteroidal antiinflammatory drugs and the risk of Alzheimer's disease. „N Engl J Med”, s. 1515-21, 2001. PMID 11794217.
- ↑ Lyketsos C, Colenda C, Beck C, Blank K, Doraiswamy M, Kalunian D, Yaffe K. Position statement of the American Association for Geriatric Psychiatry (AAGP) regarding principles of care for patients with dementia resulting from Alzheimer disease.. „Am J Geriatr Psychiatry”, s. 561-72, 2006. PMID 16816009. [1]
- ↑ Mayeux R, Ottman R, Tang M, Noboa-Bauza L, Marder K, Gurland B, Stern Y. Genetic susceptibility and head injury as risk factors for Alzheimer's disease among community-dwelling elderly persons and their name-degree relatives. „Ann. Neurol.”, s. 494-501, 1993. PMID: 8498827.
- ↑ Kofman OS, MacMillan VH. Diffuse Cerebral Atrophy.. „Applied Therapeutics”, s. 24-26, 1970.
- ↑ Kehoe P, Wilcock G. Is inhibition of the renin-angiotensin system a new treatment option for Alzheimer's disease?. „Lancet neurology”, s. 373-8, 2007. PMID: 17362841.
- ↑ Crisby M, Carlson L, Winblad B. Statins in the prevention and treatment of Alzheimer disease. „Alzheimer disease and associated disorders”, s. 131-6, 2002. PMID: 12218642.
- ↑ BBC Why stroke ups Alzheimer's risk 4 June 2007
- ↑ Anstey KJ, von Sanden C, Salim A, O'kearney R. Smoking as a risk factor for dementia and cognitive decline: a meta-analysis of prospective studies. „Am. J. Epidemiol.”, s. 367-78, 2007. DOI: 10.1093/aje/kwm116. PMID: 17573335.
- ↑ JK. Cataldo, JJ. Prochaska, SA. Glantz. Cigarette smoking is a risk factor for Alzheimer's Disease: an analysis controlling for tobacco industry affiliation.. „J Alzheimers Dis”. 19 (2), s. 465-80, 2010. DOI: 10.3233/JAD-2010-1240. PMID: 20110594.
- ↑ Wozniak MA., Mee AP., Itzhaki RF. Herpes simplex virus type 1 DNA is located within Alzheimer's disease amyloid plaques.. „The Journal of pathology”. 1 (217), s. 131–8, styczeń 2009. DOI: 10.1002/path.2449. PMID: 18973185.
- ↑ Choroba Alzheimera
- ↑ Mark Mapstone, Amrita K Cheema, Massimo S Fiandaca, et al.. Plasma phospholipids identify antecedent memory impairment in older adults. „Nature Medicine”, 9 marca 2014. DOI: 10.1038/nm.3466.
- ↑ J. Leszek; A.D. Inglot; M. Janusz; J. Lisowski; K. Krukowska; J.A. Georgiades; Colostrinin: a proline-rich polypeptide (PRP) complex isolated from ovine colostrum for the treatment of Alzheimer’s Disease. A double-blind, placebo-controlled study, Arch. Immunol. Ther. Exp. 1999, 47, 377–385.
Bibliografia
- Szczeklik Andrzej (red): Choroby wewnętrzne : stan wiedzy na rok 2010. Kraków: Medycyna Praktyczna, 2010, s. 1951–1955. ISBN 978-83-7430-255-5.
- Zając, Marianna ; Pawełczyk, Ewaryst ; Jelińska, Anna: Chemia leków : dla studentów farmacji i farmaceutów. Poznań: Wydawnictwo Naukowe Akademii Medycznej im. Karola Marcinkowskiego, 2006. ISBN 83-60187-39-8.
- Adam Bilikiewicz, Stanisław Pużyński, Jacek Wciórka, Janusz Rybakowski: Psychiatria.. T. 2. Wrocław: Urban & Parner, 2003. ISBN 83-87944-72-6.
- Stanisław Pużyński: Leksykon psychiatrii. Warszawa: PZWL, 1993. ISBN 83-200-1712-2.
- Kryteria diagnostyczne wg DSM-IV-TR. Wrocław: Urban&Partner, 2000. ISBN 978-83-7609-000-9.
Szablon:Link FA Szablon:Link FA Szablon:Link GA Szablon:Link FA Szablon:Link FA Szablon:Link GA
