Badania prenatalne
Badania prenatalne – badania płodu przeprowadzone w okresie rozwoju wewnątrzmacicznego.
Zadaniem badań prenatalnych jest wykrycie chorób wrodzonych i genetycznych takich jak zespół Downa, wady cewy nerwowej, nieprawidłowości chromosomów.
Powody przeprowadzania badań[edytuj | edytuj kod]
- Kontrola stanu płodu oraz przebiegu ciąży w celu podjęcia ewentualnego leczenia.
- Wykrycie niektórych nieprawidłowości pozwala na przeprowadzenie operacji na płodzie jeszcze w trakcie ciąży, bądź przygotowania się do niej zaraz po porodzie.
- W przypadku wykrycia bardzo poważnej wady, zagrożenia dla zdrowia matki lub płodu, w przypadkach dopuszczonych prawnie dokonać zabiegu aborcji.
- Aby ostrzec i "przygotować" przyszłych rodziców do wychowywania dziecka z wadą genetyczną.
- Badania umożliwiają rodzicom poznanie płci dziecka jeszcze przed narodzinami.
- Pozwalają należycie przygotować rodziców do narodzin, szczególnie, jeśli dziecko będzie obarczone wadami.
Wskazania lekarskie do przeprowadzenia badań[edytuj | edytuj kod]
Ze względu na pewne ryzyko poronienia lub innych powikłań w przypadku badań inwazyjnych, w pierwszej kolejności zaleca się przeprowadzenie nieinwazyjnych badań przesiewowych. Dopiero, gdy na ich podstawie określi się realne ryzyko wystąpienia wady zaleca się skorzystanie z metod inwazyjnych. Istnieją ogólne zalecenia co do przeprowadzenia takowych badań:[1]
- wiek matki powyżej 35 roku życia – głównym powodem tego kryterium jest fakt, iż w tym wieku ryzyko poronienia jest takie samo, jak ryzyko urodzenia dziecka z wadą[1],
- w rodzinie jednego z rodziców występowały choroby genetyczne,
- ciężarna kobieta urodziła już wcześniej dziecko z wadą genetyczną,
- nieprawidłowe wyniki badań USG.
Rodzaje badań prenatalnych[edytuj | edytuj kod]
Istnieją dwie grupy badań prenatalnych − inwazyjne i nieinwazyjne.
Badania nieinwazyjne są to takie badania, które nie wymagają żadnej interakcji na płodzie ani jego otoczeniu oraz są one bezpieczne dla matki i dziecka. Najczęściej są to badania USG i krwi obwodowej matki. Na podstawie wyników tych badań, jeśli jest taka konieczność, przeprowadza się badania inwazyjne.
Badania inwazyjne wykonywane są tylko wtedy, gdy istnieje realne ryzyko wystąpienia wady genetycznej płodu. Polegają one na pobraniu płynu owodniowego (amniopunkcja) lub tkanki genetycznej płodu na drodze zabiegowej. Badania te niosą ze sobą ryzyko wystąpienia powikłań wynoszące ok. 1-2%.
Badania prenatalne nieinwazyjne[edytuj | edytuj kod]
Standardowe badanie USG w ciąży[edytuj | edytuj kod]

Położnicze badanie ultrasonograficzne polega na wykonaniu badań USG w czasie ciąży w trakcie którego fale dźwiękowe używane są do tworzenia w czasie rzeczywistym obrazów rozwijającego się zarodku lub płodu w macicy matki. Procedura jest standardową częścią opieki prenatalnej w wielu krajach, która może dostarczyć informacji na temat zdrowia matki, postępu ciąży oraz zdrowia i rozwoju płodu. W przypadku prawidłowej ciąży wykonywane jest trzykrotnie, jednorazowo dla każdego trymestru. W przypadku zagrożenia ciąży badanie to wykonuje się częściej, nawet co kilka dni. W trakcie I trymestru sprawdza się ułożenie i ilość jaj płodowych, czynności serca płodu oraz ocenia się wiek i rozwój ciąży. W trakcie II i III trymestru można już uwidocznić wszystkie ważne dla życia narządy. Obserwuje się mózg, serce, płuca, jamę brzuszną i jej organy. Dokładnie ogląda się twarz (oczodoły, nos, szczękę, żuchwę i podniebienie), szyję, ręce, nogi oraz kości. Na tym etapie zwykle można już wykryć większość wad wrodzonych. Sprawdzana jest także lokalizacja i dojrzałość łożyska.
USG „genetyczne”[edytuj | edytuj kod]
Jest to badanie prenatalne, pozwalające wykryć ryzyko wystąpienia wad chromosomowych takich jak zespół Downa, Edwardsa czy Turnera oraz wadami rozwojowymi – np. cewy nerwowej lub rozszczepem podniebienia. W trakcie ciąży zalecane jest przeprowadzenie go trzykrotnie (między 11. a 14. tygodniem, 18. a 22. oraz 28. a 32.). Takie USG wykonywane jest przy pomocy sondy brzusznej, obejmuje wstępną ocenę wszystkich narządów płodu, ale przede wszystkim lekarz ocenia przezierność fałdu karkowego oraz obecność kości nosowej. Poszerzenie fałdu karkowego powyżej 2,5 mm wskazuje, że płód może być obarczony jakąś chorobą: aberracją chromosomową, wadą serca lub wadą innego narządu.
Test PAPP-A[edytuj | edytuj kod]
Wykonywany w okresie między 11. a przed 14. tygodniem ciąży. Służy do określenia statystycznego ryzyka wystąpienia u płodu trisomii chromosomów 13 (zespół Patau), 18 (zespół Edwardsa) i 21 (zespół Downa). Zgodnie z rekomendacjami Polskiego Towarzystwa Ginekologicznego, zalecany jest u wszystkich kobiet w ciąży, niezależnie od wieku. W teście PAPP-A jednoczasowo oceniane są: pomiar NT (przezierność karkowa) płodu w badaniu USG przy CRL między 45 a 84 mm oraz stężenie białka A i hormonu – wolnej podjednostki β-hCG w surowicy kobiety ciężarnej. Po wykonaniu badania należy przeprowadzić analizę wyników uwzględniając przy tym takie czynniki jak wiek matki, zaawansowanie ciąży oraz ewentualne obciążenia wywiadu położniczego. Wynik testu PAPP-A wiążący się z niskim ryzykiem aneuploidii u płodu nie stanowi wskazania do wykonania diagnostyki inwazyjnej (ryzyko niższe niż ryzyko powikłań po badaniach inwazyjnych). W przeciwnym wypadku zaleca się przeprowadzenie takich badań. Decyzja o podjęciu badań inwazyjnych należy do pacjentki[2].
Test podwójny[edytuj | edytuj kod]
Test podwójny to badanie w czasie ciąży polegające na pomiarze białka PAPP-A i β-hCG. Przebiega bardzo podobne do zwykłego badania krwi, polega na dwukrotnym pobraniu próbki od matki, w 11. tygodniu ciąży oraz między 13. i 19. tygodniem. Pozwala określić ryzyko wystąpienia u dziecka aberracji chromosomalnych, takich jak zespół Downa czy zespół Edwardsa. Jeśli wynik badań będzie wskazywał na istnienie wad u płodu zaleca się przeprowadzenie badań bardziej inwazyjnymi metodami, ponieważ sam wynik testu podwójnego nie daje pewności, że wykryta wada faktycznie istnieje. Zalecane dla kobiet ciężarnych po 35 roku życia.
Test potrójny[edytuj | edytuj kod]
W II trymestrze ciąży, między 15. a 20. tygodniem można przeprowadzić u kobiety ciężarnej tzw. test potrójny polegający na oznaczeniu w surowicy krwi wolnej podjednostki ß-hCG, wolnego estriolu (uE3) i alfa-fetoproteiny (AFP). W niektórych krajach dodatkowo ocenia się stężenie inhibiny A (tzw. test poczwórny)[3]. Przeprowadza się go w celu wykrycia wady trisomii chromosomów 18 i 21 (czułość ok. 60-70%) oraz otwartej wady cewy nerwowej płodu (czułość 80%). Na ostateczny wynik badania, oceniający ryzyko wystąpienia trisomii, składają się wyniki elementów składowych badania oraz inne czynniki wpływające na zdrowie matki oraz przebieg ciąży, takie jak masa, palenie tytoniu itp. Dodatni wynik badania, tak jak w przypadku innych badań nieinwazyjnych, jest wskazaniem do wykonania badania inwazyjnego jak i kolejnych badań USG[4].
Test zintegrowany[edytuj | edytuj kod]
Test zintegrowany to połączenie badań przesiewowych I i II trymestru, polegające na:
- ultrasonograficznej ocenie NT, obecności kości nosowych w I trymestrze ciąży,
- ocenie stężenia PAPP-A oraz wolnej podjednostki ß-hCG w I trymestrze ciąży,
- wykonaniu testu potrójnego (poczwórnego) w II trymestrze ciąży.
Jest badaniem bardzo dokładnym, jego czułość przekracza 90%[3]. Obliczenia w celu ustalenia ryzyka wystąpienia wady wykonywane są jednocześnie, minimalizuje to ryzyko uzyskania wyników fałszywych.
Test NIFTY[edytuj | edytuj kod]
Test NIFTY (ang. Non-Invasive Fetal Trisomy Test) jest całkowicie bezpiecznym badaniem przesiewowym w kierunku zaburzeń genetycznych u płodu. Badanie polega na pobraniu krwi matki między od 10 tygodnia ciąży - w krwi tej znajduje się materiał genetyczny dziecka (tzw. pozakomórkowe DNA płodu obecne w surowicy krwi matki – ang. cffDNA). DNA dziecka zostaje poddane bardzo szczegółowej analizie metodą sekwencjonowania nowej generacji (ang. NGS). W połączeniu z zaawansowanymi analizami bioinformatycznymi daje to możliwość precyzyjnego określenia liczby chromosomów par 21, 18 i 13 u płodu. Trisomie tych par chromosomów odpowiadają za, odpowiednio: zespół Downa, zespół Edwardsa i zespół Patau. Ponadto test NIFTY pozwala na oszacowanie ryzyka wystąpienia u płodu takich zaburzeń jak wybrane zespoły mikrodelecyjne i aneuploidie chromosomów płci; dzięki jego wykonaniu możliwe jest również określenie płci dziecka[5]. Test zalecany jest dla ciąż pojedynczych oraz ciąż bliźniaczych. Test ten charakteryzuje się niezwykle wielką czułością, na poziomie ponad 99% dla 3 trisomii.
Od 2018 roku w Polsce jest dostępny test NIFTY pro, który bada dodatkowe choroby (w tym mikrodelecje i mikroduplikacje - w sumie 94 choroby), można go wykonać w ciąży bliźniaczej. Badanie zawiera refundację badań prenatalnych diagnostycznych wykonywanych w przypadku wyniku pozytywnego oraz ubezpieczenie wyniku fałszywie negatywnego. Test NIFTY pro identyfikuje również płeć dziecka na życzenie[6].
Test SANCO[edytuj | edytuj kod]
Prenatalne badanie genetyczne z certyfikatem CE-IVD, wykonywane w Polsce. W wersji podstawowej obejmuje trisomię 21 (zespół Downa), trisomię 18 (zespół Edwardsa) i trisomię 13 (zespół Patau), zespół Turnera, zespół Klinefeltera, XXX i XYY. Pozwala także określić płeć dziecka. W wersji rozszerzonej badanie SANCO obejmuje aneuplodie wszystkich chromosomów oraz rzadkie zespoły delecyjne (≥7Mpz): zespół DiGeorge’a, 1p36, zespół Cri-Du-Chat, zespół Wolfa Hirschhorna, zespół Pradera-Williego/Angelmana. W badaniu SANCO można dodatkowo oznaczyć Rh płodu i określić ryzyko wystąpienia matczyno-płodowego konfliktu serologicznego[7].
Test IONA[edytuj | edytuj kod]
Badanie pozwalające ocenić ryzyko wystąpienia zespołu Downa, Edwardsa i Patau oraz określające płeć płodu. Jako jedyne badanie objęte pełnym certyfikatem CE IVD na wszystkie odczynniki i procedury - co umożliwia wykonywanie go w laboratoriach medycznych. Dodatkowo umożliwia wykonanie oznaczenia mutacji polimorfizmu pojedynczego nukleotydu w genie MTHFR, powodującą zaburzony proces przekształcania aminokwasów homocysteiny w metioniny na skutek czego dochodzi do wzrostu stężenia homocysteiny czyli hipercysteinemi. W wyniku czego zostaje uszkodzony śródbłonek naczyń krwio.nośnych, w przypadku kobiet ciężarnych może to spowodować zaburzenia procesu zagnieżdżania się zarodka i zwiększenie ryzyka poronień samoistnych i nawykowych[potrzebny przypis].
Test VERACITY
Nieinwazyjny test prenatalny oparty na technologii celowanego wzbogacania (TACS), służący ustaleniu ryzyka wystąpienia trisomii 13 (zespół Patau), 18 (zespół Edwardsa), 21 (zespół Downa), wykrywa również mikrodelecje wielkości ≥2.5Mpz (Zespoły: DiGeorge, Wolf-Hirschhorn, Smith-Magenis i 1p36). Pierwszy NIPT zdolny do analizy krwi matczynej pod kątem mikrodelecji płodu również w ciążach bliźniaczych dwujajowych.
Badania prenatalne inwazyjne[edytuj | edytuj kod]
Amniopunkcja[edytuj | edytuj kod]
Amniopunkcja (amniocenteza) to jedno z najpopularniejszych rodzajów badań inwazyjnych. Jest wykonywane w warunkach aseptycznych oraz pod kontrolą USG polega na nakłuciu pęcherza płodowego i pobraniu płynu owodniowego. W pobranej próbce znajdują się komórki płodu, które później poddaje się hodowli, dzięki której będzie można określić kariotyp płodu. Badanie zaleca się wykonać między 11. a 14. tygodniem ciąży (wczesna amniopunkcja) lub 15. a 20. tygodniem ciąży (późna amniopunkcja)[8].
Biopsja kosmówki[edytuj | edytuj kod]
Badanie przeprowadzane we wczesnej ciąży, między 11. a 14. tygodniem, o wyższym ryzyku powikłań niż amniopunkcja. Pod kontrolą USG przy pomocy igły przez powłoki brzuszne lub cewnika przez szyjkę macicy pobiera się wyciek kosmówki płodu. Następnie izoluje się DNA z pobranej próbki i podaje się ją badaniom dzięki którym można wykryć takie wady jak zanik mięśni, wady chromosomalne, niedokrwistości sierpowatej. Wyniki można zwykle poznać już po 2 dniach[9].
Fetoskopia[edytuj | edytuj kod]
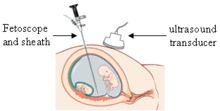
Fetoskopia, ze względu na ryzyko powikłań (nawet do 5%), jest przeprowadzana tylko w wyjątkowych sytuacjach. Wykonywane między 18. a 20. tygodniem ciąży polega na nacięciu brzucha i macicy matki oraz, pod kontrolą USG, wprowadzeniu przez nie fiberoendoskopu, urządzenia przypominającego zminiaturyzowany teleskop, który pozwala na obserwację i wykonywanie zdjęć płodu. Możliwe jest także pobranie niewielkich ilości próbek tkanek i płynów[10].
Kordocenteza[edytuj | edytuj kod]
Zabieg polega na pobraniu próbki krwi (ok. 0,5-1,0 ml) poprzez nakłucie sznura pępowinowego płodu przy jednoczesnej kontroli USG. Następnie, hodując limfocyty krwi z próbki ocenia się kariotyp płodu. Ryzyko powikłań dla tego badania wynosi ok. 2%, przez co wykonuje się je tylko gdy podczas wcześniejszych badań ultrasonografem stwierdzono wady rozwojowe przy jednoczesnym małowodziu lub bezwodziu[11].
Najczęściej wykrywane wady[edytuj | edytuj kod]
Użycie ultrasonografu dla badania przezierności karkowej może sugerować, lecz nie wykazuje jednoznacznie, aneuploidię takie jak zespół Downa (Trisomia 21), zespół Edwardsa (Trisomia 18), zespół Pataua (Trisomia 13). Badanie poziomu α-fetoproteiny, niezależnie bądź jako część innego testu, może wykazać takie wady jak rozszczep kręgosłupa (czułość 80%), wady ścian brzusznych (czułość 85%), bezmózgowie (czułość 97%). Niezależnie od poziomu α-fetoproteiny, kobiety ciężarne poddawane są badaniu USG w trakcie drugiego trymestru ciąży. Badanie to, wykonane na płodzie większych rozmiarów, niż w pierwszym trymestrze, pozwala wykryć także inne nieprawidłowości u płodu, jak na przykład zaburzenia układu krążenia lub nerek.
Fluorescencyjna hybrydyzacja in situ, PCR w czasie rzeczywistym oraz biopsja kosmówki są obecnie najefektywniejszymi metodami badania aneuploidii płodu[12].
Ze względu na możliwość pobrania komórek płodu z krwi obwodowej matki i DNA w nich zawartych, badania nieinwazyjne wydają się być bardziej obiecujące i bezpieczne we wczesnych fazach ciąży. Rozwój różnych metod badań przesiewowych aneuploidii płodu i wykrywania aberracji chromosomowych jest istotnym obszarem badań ze względu na odkrycie krążącego kwasu nukleinowego płodu w osoczu krwi matki. Problemem jest tylko niewielka ilość komórek płodu możliwych do pozyskania, ok. 3-6% komórek w próbce należy do dziecka. Istnieją dwie skuteczne metody wykorzystujące tę technikę. Pierwszy polega na pomiarze współczynnika alleli pojedynczych nukleotydów (SNP) w regionie kodującym mRNA łożyska. Alternatywną metodą jest analiza DNA zarówno matki jak i płodu oraz porównanie różnic metylacji DNA. W przypadku trisomii chromosomów 13, 18 i 21 ilość komórek płodu w krwi matki jest podwyższona w stosunku do prawidłowej ciąży, co czyni pobranie tych próbek łatwiejszym[13].
Oprócz bezpośredniego poszukiwania nieprawidłowości chromosomalnych i rozszczepu kręgosłupa, badanie krwi może dać dodatkowe wyniki, jakie jak:
- Bardzo niski poziom estriolu we krwi może być powodem wystąpienia zespołu Smitha-Lemliego-Opitza, bardzo rzadkiej choroby genetycznej, którą można potwierdzić amniopunkcją.
- Niskie odczyty testu PPAP-A wykonanego w 1. trymestrze mogą wskazywać na wystąpienie stanu przedrzucawkowego, wewnątrzmaciczne zahamowanie wzrostu płodu lub nawet poronienia. Niestety mimo iż, wyniki testów PPAP-A mają mały związek z wystąpieniem powyższych nieprawidłowości, obecnie medycyna nie może zapobiec im (z wyjątkiem stanu przedrzucawkowego), dlatego też technikę PPAP-A wykorzystuje się głównie w celu zdiagnozowania zespołu Downa.
Podejście etyczne[edytuj | edytuj kod]
Najczęstsze dylematy[edytuj | edytuj kod]
- Czy w przypadku wykrycia poważnej wady kontynuować ciążę, czy może ją przerwać?
- Czy warto podjąć ryzyko przeprowadzenia badań inwazyjnych, wiedząc, że może po nich dojść do poważnych powikłań.
- Pytanie o "wartość" ludzi fizycznie i psychicznie niepełnosprawnych w zdrowym społeczeństwie.
- Jak przekazać informację, że badania to wybór rodziców, a nie nakaz.
- Czy rodzice są w pełni poinformowani i świadomi stanu zdrowia dziecka, w przypadku podjęcia decyzji o aborcji lub kontynuowaniu ciąży.
Błędne wyniki[edytuj | edytuj kod]
Żaden test nie jest doskonały i żaden wynik nie jest bezwzględnie pewny. Może się tak zdarzyć, że nawet szereg testów nie wykryje nieprawidłowości u płodu, w takim wypadku, gdy zamiast zdrowego dziecka rodzi się dziecko obarczone wadami rodzice mogą poczuć się oszukani. Podobnie może zdarzyć sytuacja odwrotna, spodziewając się chorego dziecka, na świat przychodzi zdrowy człowiek.
Może się zdarzyć, że USG płodu nie wykaże delikatnych zmian, mimo bardzo dużej skuteczności testu. Powodem może być czynnik ludzki związany z interpretacją tego testu, to lekarz ogląda i interpretuje uzyskane obrazy, w związku z czym może przeoczyć pewne istotne szczegóły. Podobnie sytuacja ma się z innymi testami. Testy takie jak amniopunkcja są bardzo dokładne, ale nawet w ich przypadku istnieje ok. 0,2% szansy na uzyskanie błędnego wyniku.
Nie istnieje takie badanie, które pozwoliłoby jednocześnie wykryć wszystkie możliwe nieprawidłowości rozwoju u płodu.
Odbiór społeczny[edytuj | edytuj kod]
Przeprowadzono badania w celu określenia w jaki sposób kobiety postrzegają nieinwazyjne metody wykorzystujące ich próbki krwi pozwalające na wykrycie aneuploidii u płodu. Okazało się, że 82% kobiet ciężarnych oraz 79% studentek wypowiedziało się pozytywnie na temat tych testów, zgadzając się, że są one istotnymi elementami diagnostyki prenatalnej[14].
Przypisy[edytuj | edytuj kod]
- ↑ a b Kałużewski B. Constantinou M. Helszer Z. i wsp.: Inwazyjna diagnostyka przedurodzeniowa. Doświadczenia własne 15 lat realizacji programu, II Ogólnopolska Konferencja Naukowo-Szkoleniowa Problemy diagnostyki, rehabilitacji i rozwoju dziecka niepełnosprawnego Lublin, 2006;
- ↑
 Stembalska A. Łaczmańska I. Dudarewicz L.. Test PAPP-A – prenatalne badanie skriningowe aneuploidii chromosmów 13, 18 i 21. „Perinatologia, Neonatologia i Ginekologia”. 4 (1), s. 49-53, 2011.
Stembalska A. Łaczmańska I. Dudarewicz L.. Test PAPP-A – prenatalne badanie skriningowe aneuploidii chromosmów 13, 18 i 21. „Perinatologia, Neonatologia i Ginekologia”. 4 (1), s. 49-53, 2011.
- ↑ a b Badania prenatalne, Medycyna Praktyczna, 25.10.2011
- ↑
 Stembalska A. Łaczmańska I. Dudarewicz L.. Nieinwazyjne badania prenatalne w diagnostyce aneuploidii chromosomów 13, 18 i 21 – aspekty teoretyczne i praktyczne. „Ginekologia Polska”. 82 (2), s. 126-132, 2011.
Stembalska A. Łaczmańska I. Dudarewicz L.. Nieinwazyjne badania prenatalne w diagnostyce aneuploidii chromosomów 13, 18 i 21 – aspekty teoretyczne i praktyczne. „Ginekologia Polska”. 82 (2), s. 126-132, 2011.
- ↑ Badania prenatalne. Bezpieczeństwo płodu, rodzaje badań, porównanie metod [online], zdrowegeny.pl [dostęp 2016-11-14].
- ↑ admin, 10 faktów o Teście NIFTY Pro - Sprawdź czym jest badanie NIFTY👶 [online], badaniaprenatalne.pl [dostęp 2021-01-27] (pol.).
- ↑ Test SANCO, genetyczny, nieinwazyjny test prenatalny w Polsce [online], Badaniaprenatalne.pl, 30 października 2018 [dostęp 2018-12-21] (pol.).
- ↑
 Małgorzata Perenc. Diagnostyka prenatalna wad rozwojowych i genetycznych – metody inwazyjne i nieinwazyjne. „Przewodnik Lekarza”. 5 (5), s. 94-99, 2002.
Małgorzata Perenc. Diagnostyka prenatalna wad rozwojowych i genetycznych – metody inwazyjne i nieinwazyjne. „Przewodnik Lekarza”. 5 (5), s. 94-99, 2002.
- ↑
 Nomejko A. Pesz K. Stembalska A.. Poradnictwo prenatalne – diagnostyka prenatalna inwazyjna. „Perinatologia, Neonatologia i Ginekologia”. 5 (2), s. 100-104, 2012.
Nomejko A. Pesz K. Stembalska A.. Poradnictwo prenatalne – diagnostyka prenatalna inwazyjna. „Perinatologia, Neonatologia i Ginekologia”. 5 (2), s. 100-104, 2012.
- ↑
 Świątkowska-Freund M. Preis K.. Terapia zespołu transfuzji między płodami. „Perinatologia, Neonatologia i Ginekologia”. 3 (2), s. 104-107, 2010.
Świątkowska-Freund M. Preis K.. Terapia zespołu transfuzji między płodami. „Perinatologia, Neonatologia i Ginekologia”. 3 (2), s. 104-107, 2010.
- ↑
 Frączek P. Jabłońska M. Pawlikowski J.. Medyczne, etyczne, prawne i społeczne aspekty badań prenatalnych w Polsce. „Medycyna Ogólna i Nauki o Zdrowiu”. 19 (2), s. 103–109, 2013.
Frączek P. Jabłońska M. Pawlikowski J.. Medyczne, etyczne, prawne i społeczne aspekty badań prenatalnych w Polsce. „Medycyna Ogólna i Nauki o Zdrowiu”. 19 (2), s. 103–109, 2013.
- ↑ P. Miny, S. Tercanli, W. Holzgreve. Developments in laboratory techniques for prenatal diagnosis. „Curr Opin Obstet Gynecol”. 14 (2), s. 161-168, 2002. DOI: 10.1097/00001703-200204000-00010. PMID: 11914694.
- ↑ YM. Lo. Noninvasive prenatal detection of fetal chromosomal aneuploidies by maternal plasma nucleic acid analysis: a review of the current state of the art. „BJOG”. 116 (2), s. 152-157, 2009. DOI: 10.1111/j.1471-0528.2008.02010.x. PMID: 19076946.
- ↑ L. Kooij, T. Tymstra, Pv. Berg. The attitude of women toward current and future possibilities of diagnostic testing in maternal blood using fetal DNA. „Prenat Diagn”. 29 (2), s. 164-168, 2009. DOI: 10.1002/pd.2205. PMID: 19180577.
Linki zewnętrzne[edytuj | edytuj kod]
- Rebecca Kukla, Katherine Wayne, Pregnancy, Birth, and Medicine, [w:] Stanford Encyclopedia of Philosophy, CSLI, Stanford University, 24 października 2016, ISSN 1095-5054 [dostęp 2017-12-31] (ang.). (Ciąża, poród i medycyna) – bioetyka ciąży, m.in. badań prenatalnych.
