Objaw Raynauda
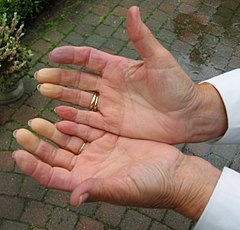 Ręce osoby z objawem Raynauda | |
| Klasyfikacje | |
| ICD-10 |
I73.0 |
|---|---|


Objaw Raynauda (łac. phenomenon Raynaud) – napadowy skurcz tętnic w obrębie rąk, rzadziej stóp, pod wpływem zimna, emocji lub bez uchwytnej przyczyny.
Podział[edytuj | edytuj kod]
- pierwotny (choroba Raynauda) – idiopatyczny
- wtórny (zespół Raynauda) – w przebiegu innych chorób
- młodzieńczy – pojawiający się niekiedy w okresie dojrzewania, przede wszystkim u dziewcząt
Występowanie[edytuj | edytuj kod]
Objaw (choroba) występuje zwykle u młodych dziewcząt (średnia wieku: 14 lat). Częściej spotyka się go w krajach o chłodnym klimacie, głównie u osób z niskim ciśnieniem tętniczym. Wtórny objaw występuje w każdym wieku z przewagą u kobiet.
Patogeneza[edytuj | edytuj kod]
Patomechanizm nie jest jasny, być może jest to nadmierna aktywacja receptorów α pod wpływem zimna, prowadząca do odruchowego skurczu naczyń (nadwrażliwość na noradrenalinę). Ponadto stwierdza się dysfunkcję śródbłonka, zmniejszoną produkcję substancji wazodylatacyjnych i zwiększoną substancji wazokonstrykcyjnych (endoteliny 1), co nasila skurcze naczyń.
Zauważono również związek objawu Raynauda z migrenowymi bólami głowy.
Przyczyny zespołu Raynauda[edytuj | edytuj kod]
- reumatoidalne zapalenie stawów
- twardzina układowa
- zespół Sjögrena
- zapalenie skórno-mięśniowe
- toczeń rumieniowaty układowy
- mieszana choroba tkanki łącznej
- zapalenie wielomięśniowe
- Choroby naczyniowe
- guzkowe zapalenie tętnic
- olbrzymiokomórkowe zapalenie tętnic
- choroba Takayasu
- choroba Buergera
- choroba Behçeta
- ziarniniakowatość z zapaleniem naczyń
- miażdżyca
- Choroby i narażenia zawodowe
- wibracje i urazy mechaniczne palców
- operatorzy młotów pneumatycznych, pilarek spalinowych, maszyn górniczych
- maszyniści
- wszystkie zawody muzyczne, w tym szczególnie pianiści, instrumentaliści smyczkowi (skrzypkowie, altowioliści, wiolonczeliści, kontrabasiści)
- zatrucia metalami ciężkimi i substancjami chemicznymi: ołowiem, talem, chlorkiem winylu
- przewlekłe działanie zimna
- pracownicy chłodni
- pracownicy przetwórstwa rybnego i mięsnego
- Choroby krwi
- zespół rozsianego wykrzepiania wewnątrznaczyniowego (DIC)
- nadpłytkowość pierwotna
- czerwienica prawdziwa
- szpiczak mnogi
- choroba zimnych aglutynin
- mono i poliklonalna krioglobulinemia
- białaczki i chłoniaki
- Leki
- alkaloidy sporyszu
- β-blokery
- cytostatyki (w szczególności bleomycyna[1])
- doustne środki antykoncepcyjne
- interferon α i γ
- Choroby układu nerwowego
Zespół Raynauda jest często pierwszym objawem choroby podstawowej (głównie chorób tkanki łącznej), poprzedzając ją nawet o kilka lat.

Przebieg[edytuj | edytuj kod]
Objaw Raynauda charakteryzuje się następującymi po sobie trzema fazami (nie występują one u wszystkich chorych):
- faza zblednięcia – skurcz tętniczek i w następstwie niedokrwienie kończyn. Kolor kredowo- lub woskowoblady. Zblednięciu i ochłodzeniu towarzyszą zaburzenia czucia.
- faza zasinienia – nagromadzenie w splocie podbrodawkowym skóry odtlenowanej krwi żylnej. Towarzyszy temu zdrętwienie i ból.
- faza czynnego przekrwienia – zaczerwienienie, niewielki obrzęk, uczucie pieczenia skóry i gorąca.
Objawy kliniczne[edytuj | edytuj kod]
Nagle pojawiające się sinienie kończyn, zwłaszcza w zimie i przy dużej wilgotności powietrza z narastającym bólem palców. Może dojść do owrzodzeń i martwicy opuszek palców z przewagą fazy zasinienia. Objawy najczęściej obejmują dłonie, czasem stopy, rzadziej końcówkę nosa i płatki uszu[2].
Choroba Raynauda przebiega zwykle łagodniej niż zespół.
Różnicowanie choroby Raynauda i zespołu Raynauda[edytuj | edytuj kod]
| choroba | zespół | |
|---|---|---|
| płeć | kobiety | kobiety i mężczyźni |
| wiek | okres młodzieńczy | w każdym wieku |
| przebieg | łagodny | postępujący |
| zmiany troficzne | rzadkie | częste |
| niedrożność tętnic | nie | tak |
| zajęcie kończyn | symetryczne | niesymetryczne |
| zajęcie palucha i kciuka | rzadko | często |
| migrena | tak | nie |
| nadciśnienie tętnicze | nie | tak |
| występowanie rodzinne | w 25% | brak |
Różnice pomiędzy wtórnym, a pierwotnym zespołem Raynauda[edytuj | edytuj kod]
Pierwotny zespół Raynauda występuje około dwukrotnie częściej niż wtórny. Pierwsze objawy pojawiają się zwykle poniżej 25 roku życia i występują około pięciokrotnie częściej u kobiet niż u mężczyzn. Osoby cierpiące na pierwotny zespół Raynauda często obserwowały obniżoną tolerancję na zimno w dzieciństwie.
Pacjenci ze wtórnym zespołem Raynauda często cierpią na jedną ze wspomnianych powyżej chorób będących powiązanych z zespołem lub przyjmują leki, których efektem ubocznym jest zespół Raynauda.
Osoby, które zaobserwowały u siebie pierwsze objawy zespołu Raynauda w wieku powyżej 25 lat i nie cierpiały w dzieciństwie na nietolerancję zimna, powinny niezwłocznie udać się do lekarza w celu wykluczenia współwystępowania innych poważnych schorzeń[2].
Diagnostyka[edytuj | edytuj kod]
- stadium objawów naczynioruchowych – naczynia w prawidłowej liczbie (ok. 20) o kształcie spinki do włosów, ułożone w regularne rzędy, brak skurczu naczyń
- stadium zmian organicznych – duże, powiększone, poskręcane naczynia włosowate głównie w części żylnej (występuje tylko w zespole Raynauda)
- Próby prowokacyjne
- włożenie stopy, ręki do wody z lodem – wynik dodatni występuje w ok. 50% przypadków brak jednak wystandaryzowania
- Badania mające na celu rozpoznanie chorób przebiegających z objawem Raynauda
Leczenie[edytuj | edytuj kod]
- Niefarmakologiczne:
- unikanie ekspozycji na zimno poprzez[2]:
- upewnienie się, że miejsce zamieszkania posiada odpowiednią izolację termiczną i jest właściwie ogrzewane
- noszenie ciepłych skarpet, rękawic oraz kapci
- stosowanie ogrzewaczy do rąk i stóp
- picie gorących napojów z kubków termicznych/termosów w chłodnych warunkach
- unikanie kofeiny i tytoniu
- psychoterapia w celu zmniejszenia stresu (skuteczność niepewna)[3]
- w miarę możliwości unikanie zachowań i sytuacji, które wywołują atak
- wymachy ramion w momencie wystąpienia objawów mogą pomóc przywrócić właściwą cyrkulację krwi[2].
- unikanie ekspozycji na zimno poprzez[2]:
- Farmakologiczne:
- Blokery kanału wapniowego
- nifedypina – 10–30 mg 3 x dz.
- amlodypina – 5–20 mg/dz.
- felodypina – 2,5–10 mg 2 x dz.
- isradypina – 2,5–5 mg 2 x dz.
- Blokery α adrenergiczne
- prazosyna – 1–5 mg/dz.
- Azotany
- nitrogliceryna miejscowo w formie maści
- Kwas acetylosalicylowy w małych dawkach (w przypadku wystąpienia martwicy)[3]
- Heparyna w dawkach standardowych (w przypadku wystąpienia martwicy)[3]
- Pentoksyfilina[4]
- Syntetyczne analogi prostaglandyn podawane dożylnie
- Blokery kanału wapniowego
- Chirurgiczne:
- sympatektomia – odnerwienie współczulne – w przypadkach zagrażających amputacją kończyny, skuteczność na około 6 miesięcy
U pacjentów z niskim ciśnieniem tętniczym zaleca się wypróbowanie skuteczności podawanej doustnie L-argininy, witaminy E, niskich dawek kwasu acetylosalicylowego, dipirydamolu, niacyny oraz pentoksyfiliny[2][5].
Najnowsze badania wskazują na dużą efektywność i dobrą tolerancję sildenafilu (Viagry) w leczeniu objawu Raynauda[6].
Rokowanie[edytuj | edytuj kod]
Na ogół dobre. W większości przypadków choroba ustępuje samoistnie, w przypadku zespołu obraz choroby zależy od choroby podstawowej.
Forma młodzieńcza ustępuje wraz z osiągnięciem dojrzałości.
Jeżeli objawy występują w formie ostrej i nie zostanie podjęte leczenie, rozwój choroby może prowadzić do trwałych uszkodzeń dotkniętych części ciała. Należy jednak podkreślić, że zdarza się to rzadko[2].
Uwaga[edytuj | edytuj kod]
Niektórzy autorzy wydzielają chorobę Raynauda jako oddzielną jednostkę kliniczną, z którą należy różnicować objaw Raynauda.
Przypisy[edytuj | edytuj kod]
- ↑ Oncology: An Evidence-Based Approach. ae Chang, pa. Ganz, df Hayes, T. Kinsella, strona 861.
- ↑ a b c d e f g Paul Maurice: Raynaud phenomenon (10.2008) dermnetnz.org, dostęp 19.01.2015.
- ↑ a b c Andrzej Szczeklik, Piotr Gajewski: Interna Szczeklika 2014. Kraków: Medycyna Praktyczna, 2014, s. 540-543. ISBN 978-83-7430-405-4.
- ↑ Terri L Levien, Advances in the treatment of Raynaud’s phenomenon, „Vascular Health and Risk Management”, 6, 2010, s. 167–177, ISSN 1176-6344, PMID: 20448801, PMCID: PMC2860448 [dostęp 2018-01-05] (ang.).
- ↑ Fredrick M Wigley, Treatment of the Raynaud phenomenon resistant to initial therapy (12.2014) uptodate.com, dostęp 19.01.2015.
- ↑ Roland Fries i inni, Sildenafil in the treatment of Raynaud's phenomenon resistant to vasodilatory therapy, „Circulation”, 112 (19), 2005, s. 2980–2985, DOI: 10.1161/CIRCULATIONAHA.104.523324, ISSN 1524-4539, PMID: 16275885 (ang.).
Bibliografia[edytuj | edytuj kod]
- A. Prusiński Neurologia praktyczna PZWL 2003 ISBN 83-200-2844-2.
- Choroby wewnętrzne, Andrzej Szczeklik (red.), Kraków: Medycyna Praktyczna, 2006, ISBN 83-7430-072-8, OCLC 838901310.
- Andrzej Szczeklik (red.): Choroby wewnętrzne. Stan wiedzy na rok 2011. Kraków: Wydawnictwo Medycyna Praktyczna, 2011, s. 504. ISBN 978-83-7430-289-0.
