Zespół jelita drażliwego: Różnice pomiędzy wersjami
| [wersja przejrzana] | [wersja przejrzana] |
→Rokowanie: drobne merytoryczne, źródła/przypisy |
|||
| Linia 147: | Linia 147: | ||
== Rokowanie == |
== Rokowanie == |
||
U większości chorych objawy nawracają. Choroba ma jednak łagodny przebieg i nigdy nie prowadzi do wyniszczenia. |
U większości chorych objawy nawracają. Choroba ma jednak łagodny przebieg i nigdy nie prowadzi do wyniszczenia. |
||
==Historia== |
|||
Jednostka chorobowa opisana została po raz pierwszy w 1829 roku. W XIX wieku znana była pod wieloma nazwami, m.in. jako enteritis membranacea, myxoneurosis intestinalis, colitis mucosa, colitis neuromembranacea<ref>{{Cytuj książkę | nazwisko = Stein | imię = Ernst | tytuł = Anorectal and colon diseases | data = 2003 | wydawca = Springer | miejsce = Berlin | isbn = 3-540-43039-3 | strony = 376 }}</ref>. |
|||
== Bibliografia == |
== Bibliografia == |
||
Wersja z 15:59, 29 gru 2010
| {{{nazwa naukowa}}} | |
| |
| Synonimy |
{{{synonimy}}} |
|---|---|
| Specjalizacja |
{{{specjalizacja}}} |
| Objawy |
{{{objawy}}} |
| Powikłania |
{{{powikłania}}} |
| Początek |
{{{początek}}} |
| Czas trwania |
{{{czas trwania}}} |
| Typy |
{{{typy}}} |
| Przyczyny |
{{{przyczyny}}} |
| Czynniki ryzyka |
{{{czynniki ryzyka}}} |
| Rozpoznanie |
{{{rozpoznanie}}} |
| Różnicowanie |
{{{różnicowanie}}} |
| Zapobieganie |
{{{zapobieganie}}} |
| Leczenie |
{{{leczenie}}} |
| Leki |
{{{leki}}} |
| Rokowanie |
{{{rokowanie}}} |
| Zapadalność |
{{{zapadalność}}} |
| Śmiertelność |
{{{śmiertelność}}} |
| Klasyfikacje | |
| ICD-11 |
{{{ICD11}}} |
| ICD-10 |
K58 |
| DSM-5 |
{{{DSM-5}}} |
| DSM-IV |
{{{DSM-IV}}} |
| DiseasesDB | |
| MedlinePlus | |
| MeSH | |
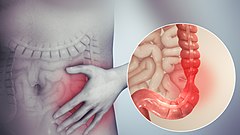
Zespół jelita drażliwego (zespół jelita nadwrażliwego, łac. colon irritabile; ang. Irritable Bowel Syndrome, w skrócie IBS) – przewlekła (trwająca przez co najmniej trzy miesiące) idiopatyczna choroba przewodu pokarmowego o charakterze czynnościowym charakteryzująca się bólami brzucha i zaburzeniami rytmu wypróżnień, nieuwarunkowana zmianami organicznymi lub biochemicznymi.
Zespół ten został dokładnie opisany przez Oslera w 1892 roku i był przez niego nazwany jako mucous colitis.
Epidemiologia
Gastroenterolodzy zgodnie stwierdzają, że zaburzenia czynnościowe układu pokarmowego należą do najczęstszych schorzeń w ich specjalności (do 50% zgłaszających się na leczenie). IBS występuje u ok. 10–20% dorosłych ludzi, 2/3 z tej liczby to kobiety. Choroba zaczyna się przeważnie w wieku 30–40 lat.
Duża liczba pacjentów mimo dokuczliwości objawów wywołanych czynnościowymi zaburzeniami przewodu pokarmowego nie zgłasza się do lekarza (tylko 10% osób szuka pomocy u lekarza).[potrzebny przypis]
Patofizjologia
Pierwotna przyczyna nie jest znana. Czynniki patofizjologiczne, które mogą mieć wpływ na wystąpienie choroby to:
- nadmierny rozrost flory bakteryjnej (SIBO) nawet w 84% przypadków
- zaburzenia czucia trzewnego i funkcji motorycznej jelit co potwierdzają badania:
- niski próg bólowy odbytnicy rozszerzanej balonem
- zwiększona odpowiedź ruchowa jelita grubego na pobudzanie niektórymi lekami (prostygmina), hormonami (cholecystokinina) lub pokarmem
- zmiany w sferze psychicznej (u 70-90% pacjentów chorych na IBS występują zaburzenia osobowości, niepokój lub depresja)
- spożywanie pokarmów ubogoresztkowych
- przebycie infekcji jelitowej (np. czerwonki) – u osób tych stwierdzono zwiększenie liczby komórek endokrynnych jelit i zawartości w nich serotoniny
- rola mózgu jest nie do końca wyjaśniona – nowe badania wykazują zmiany aktywności w obszarach kory mózgowej odpowiedzialnych za odczuwanie bólu.
Objawy
Sytuacje stresowe wyzwalają objawy, do których najczęściej należą:
- ostre, skurczowe, nękające bóle brzucha (zazwyczaj podbrzusza i lewego dołu biodrowego). Prawie nigdy nie budzą w nocy. Nasilają się po posiłkach. Mogą towarzyszyć biegunkom. Ulgę przynosi wypróżnienie lub oddanie gazów.
- biegunka – stolce mogą być wodniste lub półpłynne ale rzadko dochodzi do zwiększenia ich objętości. Zazwyczaj występuje po posiłkach, stresie psychicznym i w godzinach rannych.
- zaparcie – u chorych bez biegunki. Częstotliwość wypróżnień jest zmniejszona, stolec oddawany jest z wysiłkiem. Po oddaniu stolca często uczucie niepełnego wypróżnienia.
- wzdęcie brzucha
- domieszka śluzu w kale
- odbijanie i gazy
- nudności i wymioty
- zgaga
- bóle głowy
- uczucie zmęczenia
- zaburzenia miesiączkowania
- częstomocz
- "przelewania w brzuchu"
Badanie przedmiotowe nie wykazuje odchyleń od normy.
Postacie
- biegunkowa
- zaparciowa
- mieszana
Objawy niepokojące
Każdy z poniższych objawów może wskazywać na przyczynę organiczną dolegliwości:
- gorączka
- zmniejszenie masy ciała
- krew w stolcu
- niedokrwistość
- nieprawidłowości w badaniu przedmiotowym
- rak lub zapalne choroby jelit w wywiadzie rodzinnym
Diagnostyka
Celem postępowania diagnostycznego jest wykluczenie organicznej przyczyny dolegliwości.
Zestaw zalecanych badań diagnostycznych:
- test wodorowy
- morfologia krwi
- OB
- badanie biochemiczne krwi
- badanie ogólne moczu
- badanie kału w kierunku obecności pasożytów i krwi utajonej
- posiewy bakteriologiczne stolca
- rektoskopia lub fibrosigmoidoskopia
Ponadto, w zależności od sytuacji:
- test tolerancji laktozy lub 2-tygodniowa próba z dietą bezlaktozową
- wlew kontrastowy doodbytniczy lub kolonoskopia
- u osób powyżej 45 roku życia
- pozytywny wywiad rodzinny w kierunku raka
- brak poprawy
- USG lub tomografia komputerowa jamy brzusznej
- badanie radiologiczne jelita cienkiego – przy obfitej biegunce
- badanie radiologiczne lub endoskopia górnego odcinka przewodu pokarmowego – przy dyspepsji
- oznaczenie stężenia kwasu 5-hydroksyindolooctowego w moczu, oraz chromograniny A, gastryny, VIP i hormonów tarczycy we krwi
Rozpoznanie
Zespół jelita drażliwego rozpoznaje się na podstawie objawów i wykluczenia chorób organicznych.
Kryteria Rzymskie II
IBS należy rozpoznać, gdy występuje w ciągu ostatnich 12 miesięcy nawracający ból lub dyskomfort w jamie brzusznej, trwający co najmniej 3 miesiące (niekoniecznie kolejnych), któremu towarzyszy co najmniej 2 z poniższych:
- poprawa po wypróżnieniu
- początek dolegliwości związane ze zmianą częstości wypróżnień
- początek dolegliwości związane ze zmianą wyglądu stolca
Różnicowanie między postacią biegunkową a zaparciową
Biegunkowy typ choroby charakteryzują:
- więcej niż 3 wypróżnienia w ciągu dnia
- papkowaty lub wodnisty stolec
- parcie na stolec
Zaparciowy typ choroby charakteryzują:
- mniej niż 3 wypróżnienia w tygodniu
- twardy lub "bobkowaty" stolec
- duży wysiłek towarzyszący defekacji
Diagnostyka różnicowa
IBS należy różnicować z:
- nieswoiste i swoiste (infekcyjne) zapalenia jelit
- uchyłki okrężnicy
- biegunka u osób nadużywających środków przeczyszczających
- celiakia
- nowotwory jelita grubego: rak, gruczolak kosmkowy (adenoma villosum)
- guzy endokrynne: gastrinoma, VIPoma, rakowiak
- choroby metaboliczne: nadczynność tarczycy, cukrzyca, niedobór laktazy
Leczenie
Nie ma sposobu trwałego wyleczenia z zaburzeń, postępowanie lecznicze ma tylko na celu złagodzenie objawów chorobowych.
- unikanie stresów
- odpowiednia dieta – pokarm powinien być urozmaicony i bogaty we włókna roślinne. U pacjentów z biegunką i bólem brzucha dobry efekt przynosi spożywanie otrębów. Zamiast otrąb chorzy mogą przyjmować środki pęczniejące typu metacelulozy. Należy unikać potraw zawierających dużo węglowodanów, oraz wzdymających: fasoli, kapusty, brukselki. Zaleca się unikanie picia kawy i alkoholu.
- środki farmakologiczne – pełnią funkcję wspomagającą. W postaci bólowo-zaparciowej można stosować: środki antycholinergiczne (bromek oksyfenonium), drotawerynę, mebewerynę lub trimebutynę. W postaci biegunkowej można stosować: rifaksyminę, difenoksylat, loperamid, cholestyraminę. Przy wzdęciach: rifaksyminę, symetykon, dimetykon. Przy ciężkiej depresji z chudnięciem i bezsennością – amitryptylina. Chorzy z niepokojem – anksjolityki, ale dłuższa kuracja jest niewskazana.
- ostatnie doniesienia wskazują na korzystny wpływ melatoniny w dawce 3 mg przed spaniem[potrzebny przypis]
Rokowanie
U większości chorych objawy nawracają. Choroba ma jednak łagodny przebieg i nigdy nie prowadzi do wyniszczenia.
Historia
Jednostka chorobowa opisana została po raz pierwszy w 1829 roku. W XIX wieku znana była pod wieloma nazwami, m.in. jako enteritis membranacea, myxoneurosis intestinalis, colitis mucosa, colitis neuromembranacea[1].
Bibliografia
- Yang J., Lee HR., Low K., Chatterjee S., Pimentel M. Rifaximin versus other antibiotics in the primary treatment and retreatment of bacterial overgrowth in IBS.. „Digestive diseases and sciences”. 1 (53), s. 169–74, styczeń 2008. DOI: 10.1007/s10620-007-9839-8. PMID: 17520365.
- Lin HC. Small intestinal bacterial overgrowth: a framework for understanding irritable bowel syndrome.. „JAMA : the journal of the American Medical Association”. 7 (292), s. 852–8, sierpień 2004. DOI: 10.1001/jama.292.7.852. PMID: 15316000.
- "Interna" pod redakcją prof. dr hab. med. Włodzimierza Januszewicza i prof. dr hab. med. Franciszka Kokota ISBN 83-200-2871-X
- "Choroby wewnętrzne" pod redakcją prof. dr hab. med. Andrzeja Szczeklika ISBN 83-7430-031-0
- "Medycyna wewnętrzna" Gerd Herold i współautorzy ISBN 83-200-3322-5
- Lu WZ., Gwee KA., Moochhalla S., Ho KY. Melatonin improves bowel symptoms in female patients with irritable bowel syndrome: a double-blind placebo-controlled study.. „Alimentary pharmacology & therapeutics”. 10 (22), s. 927–34, listopad 2005. DOI: 10.1111/j.1365-2036.2005.02673.x. PMID: 16268966.
Linki zewnętrzne
- Polskie Towarzystwo Wspierania Osób z Nieswoistym Zapaleniem Jelita
- Forum CU, CD i innych zapalnych chorób jelit
- ↑ Ernst Stein: Anorectal and colon diseases. Berlin: Springer, 2003, s. 376. ISBN 3-540-43039-3.
