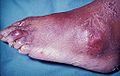
Dna moczanowa
| Arthritis urica | |
 Dna moczanowa w stopie | |
| Klasyfikacje | |
| ICD-10 | |
|---|---|
| DiseasesDB | |
| OMIM | |
| MedlinePlus | |
| MeSH | |
Dna moczanowa, inaczej artretyzm, skaza moczanowa, podagra (dawniej pedogra[1]), gdy obejmuje duże palce u stóp[2] – choroba charakteryzująca się zwykle nawracającymi epizodami ostrego zapalenia stawów – zaczerwienionego, tkliwego, gorącego obrzęku stawu. Najczęściej (w ok. 50% przypadków) obejmuje staw śródstopno-paliczkowy mieszczący się u podstawy dużego palca stopy. Może również występować jako guzki dnawe, kamienie nerkowe czy nefropatia moczanowa. Przyczyną dny jest podwyższony poziom kwasu moczowego we krwi. Kwas ten krystalizuje się, a jego kryształki odkładają się w stawach, ścięgnach, a także otaczającej je tkance.
Rozpoznanie kliniczne potwierdza obecność charakterystycznych kryształków w płynie stawowym. Leczenie poprzez podawanie niesteroidowych leków przeciwzapalnych (NLPZ), sterydów czy kolchicyny łagodzi objawy. Po ustąpieniu ostrych ataków poziom kwasu moczowego zwykle można obniżyć za sprawą modyfikacji stylu życia, a u osób, u których występują częste ataki dny, długoterminowe zapobieganie zapewnia stosowanie allopurynolu lub probenecydu.
W ostatnich dekadach nastąpił wzrost przypadków zapadania na dnę, która obecnie dotyka ok. 1–2% populacji Zachodu na jakimś etapie życia. Uważa się, że za przyczynę tego wzrostu odpowiada większa liczba czynników ryzyka w populacji, na przykład zespół metaboliczny, większa przewidywana długość życia oraz zmiany w sposobie odżywiania się. W przeszłości dnę nazywano „chorobą królów” lub „chorobą ludzi bogatych”.
Objawy[edytuj | edytuj kod]
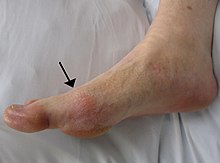
Dna może mieć różne objawy, zwykle jednak są to nawracające ataki ostrego zapalenia stawów (zaczerwienienie, tkliwość, miejscowa gorączka i obrzęk w obrębie stawu)[3]. Najczęściej chorobą dotknięty jest staw śródstopno-paliczkowy u podstawy dużego palca – dzieje się tak w połowie przypadków[4]. Często dotknięte są również inne stawy, takie jak staw skokowy, kolanowy, stawy nadgarstka i palców[4]. Ból stawów zwykle trwa od dwóch do czterech dni i pojawia się w nocy[4] na skutek występującego wtedy obniżenia ciepłoty ciała[2], najsilniejszy jest po przebudzeniu, "rozchodzony" w ciągu dnia nieco spada, ale i tak pozostaje bardzo dokuczliwy, szczególnie po zdjęciu obuwia. Innymi objawami, które sporadycznie towarzyszą bolesności stawów, są zmęczenie oraz wysoka gorączka[2][4].
Długotrwałe podwyższenie poziomu kwasu moczowego (hiperurykemia) może wywoływać inne objawy, takie jak odkładanie się twardych, niebolesnych kryształków kwasu moczowego, czyli guzków dnawych. Duża liczba guzków prowadzić może z kolei do przewlekłego artretyzmu z powodu nadżerek kostnych[5]. Przy podwyższonym poziomie kwasu moczowego dojść może również do wytrącenia się jego kryształków w nerkach, przez co tworzą się kamienie nerkowe, a następnie pojawia się nefropatia moczanowa[6].
Przyczyny[edytuj | edytuj kod]
Przyczyną dny jest zwiększone stężenie kwasu moczowego we krwi – hiperurykemia. Pojawia się ona z różnych powodów, takich jak dieta, predyspozycje genetyczne lub zmniejszone wydalanie moczanu, soli kwasu moczowego[3]. Głównym powodem hiperurykemii jest zmniejszone wydalanie moczanu przez nerki[7]. Dna rozwija się u ok. 10% ludzi cierpiących na hiperurykemię[8]. Ryzyko zależy jednak od stopnia zaawansowania hiperurykemii. Przy poziomie 415-530 μmol/l (7 i 8,9 mg/dl) wynosi ono 0,5% rocznie, natomiast przy poziomie powyżej 535 μmol/l (9 mg/dL) wzrasta do 4,5% rocznie[2].
Styl życia[edytuj | edytuj kod]
Nieodpowiednia dieta odpowiada za ok. 12% przypadków dny[3], wykazując silny związek z ilością spożywanego alkoholu, napojów słodzonych fruktozą, mięsa i owoców morza[5][9]. Innymi czynnikami wywołującymi dnę są urazy fizyczne i operacje chirurgiczne[7]. Autorzy badań, których wyniki ogłoszono w marcu 2004 i w lipcu 2008 są zdania, że dieta (niegdyś uważana za powiązaną z dną) zawierająca warzywa bogate w purynę (np. fasola, groch, soczewica i szpinak) oraz białko nie przyczynia się do jej rozwoju[10][11]. Czynnikami zmniejszającymi przypuszczalnie ryzyko dny jest spożywanie kawy, witaminy C oraz nabiału, a także aktywność fizyczna[12][13][14]. Uważa się, że częściowo wynika to z ich zdolności do obniżania insulinooporności[14].
Czynniki genetyczne[edytuj | edytuj kod]
Występowanie dny jest częściowo uwarunkowane genetycznie. Czynniki genetyczne odpowiadają za około 60% zmienności poziomu kwasu moczowego[7]. Odkryto, że z chorobą tą często powiązane są trzy geny: SLC2A9, SLC22A12 oraz ABCG2, a ich zmienność może w przybliżeniu podwoić ryzyko[15][16]. Utrata funkcji mutacji genów SLC2A9 oraz SLC22A12 wywołuje hiperurykemię dziedziczną poprzez obniżenie absorpcji moczanu i niekontrolowane jego wydzielanie[16]. Dna wywołuje także komplikacje w kilku rzadko występujących zaburzeniach genetycznych, takich jak rodzinna młodzieńcza nefropatia hiperurycemiczna, rdzeniowa torbielowatość nerek, nadaktywność syntetazy fosforybozylopirofosforanu oraz niedobór fosforybozylotransferazy hipoksantynowo-guaninowej, jak ma to miejsce w zespole Lescha-Nyhana[7].
Choroby[edytuj | edytuj kod]
Dna często występuje w połączeniu z innymi problemami zdrowotnymi. Zespół metaboliczny, będący połączeniem otyłości brzusznej, nadciśnienia, insulinooporności oraz nieprawidłowego stężenia lipidów występuje w niemal 75% przypadków dny[4]. Do innych chorób, przy których dna wywołuje komplikacje, należą: czerwienica, zatrucie ołowiem, niewydolność nerek, niedokrwistość hemolityczna, łuszczyca oraz przeszczep narządów[7][17]. Wskaźnik masy ciała równy lub przekraczający 35 trzykrotnie zwiększa ryzyko wystąpienia dny u mężczyzn[11]. Czynnikami ryzyka jest także przewlekła ekspozycja na ołów i spożywanie alkoholu skażonego ołowiem, ponieważ ołów upośledza funkcjonowanie nerek[18]. Zespół Lescha-Nyhana często wiąże się z dną moczanową. Stwierdzono, że bezdech senny jest związany ze zwiększonym ryzykiem wystąpienia napadu dny moczanowej[19].
Leki[edytuj | edytuj kod]
Uważa się, że diuretyki wpływają na ataki dny, jednak hydrochlorotiazyd w niskich dawkach nie zdaje się podnosić ryzyka[20]. Innymi lekami, co do których przypuszcza się, że wpływają na nasilenie choroby, są: witamina B3 (niacyna) oraz aspiryna (kwas acetylosalicylowy)[5]. Leki immunosupresyjne – cyklosporyna i takrolimus – także wpływają na ryzyko wystąpienia dny[7], zwłaszcza takrolimus, gdy przyjmowany jest w połączeniu z hydrochlorotiazydem[21].
Patofizjologia[edytuj | edytuj kod]
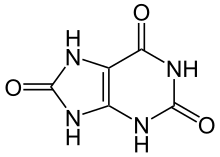
Dna jest zaburzeniem metabolizmu puryny[7] i występuje, gdy końcowy metabolit puryny, kwas moczowy, krystalizuje się w postaci moczanu jednosodowego wytrącając się w stawach, w ścięgnach i tkankach otaczających[5]. Kryształki te następnie wywołują miejscową reakcję o podłożu immunologicznym – stan zapalny[5], w którym jednym z kluczowych białek jest interleukina 1β[7]. Do częstego występowania tej choroby przyczyniła się ewolucyjna utrata u ludzi i wyższych naczelnych urykazy, która rozbija kwas moczowy[7].
Nie wiemy dokładnie, co powoduje wytrącanie się kwasu moczowego. Choć może się krystalizować przy normalnym poziomie, to bardziej prawdopodobna jest jego krystalizacja na poziomie podwyższonym[5][22]. Do innych, uznawanych za ważne, czynników wywołujących ostry napad dny należą niska temperatura, gwałtowne zmiany w poziomie kwasu moczowego, kwasica[23][24], gromadzenie się płynu w stawach oraz białka macierzy pozakomórkowej, jak proteoglikany, kolageny i siarczan chondroityny[7]. Nasilone wytrącanie się przy niskich temperaturach może częściowo tłumaczyć, dlaczego najbardziej narażone są stawy stóp[3]. Do gwałtownych zmian w kwasie moczowym może dojść z różnych powodów, jak wstrząs, zabieg chirurgiczny, chemioterapia, działanie diuretyków czy odstawienie lub rozpoczęcie przyjmowania allopurynolu[2]. Uważa się, że antagonisty kanału wapniowego i losartan w mniejszym stopniu podwyższają ryzyko wystąpienia dny niż inne leki hipotensyjne[25].
Diagnostyka[edytuj | edytuj kod]
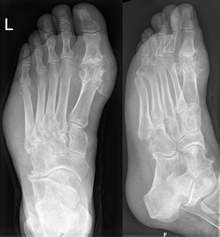

Dnę można diagnozować i leczyć bez dalszego badania u osób cierpiących na hiperurykemię i klasyczną podagrę, należy jednak przeprowadzać analizę mazi stawowej w przypadku wątpliwości co do diagnozy[2]. Zdjęcia rentgenowskie, choć przydatne do rozpoznawania dny przewlekłej, mają niewielkie zastosowanie przy ostrych atakach[7].
Maź stawowa[edytuj | edytuj kod]
O zdiagnozowaniu dny decyduje stwierdzenie obecności kryształków moczanu jednosodowego w mazi stawowej lub obecność guzków dnawych[4]. Na obecność tych kryształków powinny być przebadane wszystkie próbki mazi stawowej pobrane z niezdiagnozowanych stawów[7]. Próbki oglądane pod mikroskopem korzystającym ze światła spolaryzowanego mają kształt przypominający igły oraz wykazują się silną ujemnością dwójłomności. Badanie to jest trudne w przeprowadzeniu i zwykle wymaga odpowiednio przeszkolonego obserwatora[26]. Badanie płynu musi być przeprowadzone jak najszybciej po jego pobraniu, gdyż na rozpuszczalność wpływa zarówno temperatura jak i pH[7].
Badanie krwi[edytuj | edytuj kod]
Hiperurykemia to klasyczna właściwość dny; niemniej jednak nie stwierdza się jej w niemal połowie przypadków dny, a większość osób, u których występuje podniesione stężenie kwasu moczowego, nigdy nie choruje na dnę[4][27]. Z tego powodu pomiar stężenia kwasu moczowego ma niewielkie zastosowanie w diagnozowaniu[4]. Hiperurykemia występuje, gdy stężenie moczanu w osoczu przekracza 420 μmol/l (7,0 mg/dl) u mężczyzn i 360 μmol/l (6,0 mg/dl) u kobiet[28]. Do innych często przeprowadzanych badań należy badanie liczby białych krwinek, elektrolitów, sprawdzenie czynności nerek (wskaźnika filtracji kłębuszkowej) oraz wskaźnika opadania erytrocytów (odczyn Biernackiego, OB); jednakże zarówno badanie liczby białych krwinek, jak i opadu erytrocytów mogą dać podwyższony wynik z powodu dny przy braku zakażenia[29][30]. Udokumentowano przypadek, gdy liczba krwinek białych wynosiła 40,0×109/l (40,000/mm3)[2].
Diagnostyka różnicowa[edytuj | edytuj kod]
Najważniejszym objawem wykorzystywanym w diagnostyce różnicowej w dnie jest septyczne zapalenie stawów[4][7]. Należy brać je pod uwagę u pacjentów z objawami infekcji lub tych, u których leczenie nie daje poprawy[4]. Diagnozę można wspomóc wykonaniem barwienia metodą Grama i hodowlą na próbce mazi stawowej[4]. Inne choroby, które dają podobne objawy, to dna rzekoma (chondrokalcynoza) oraz reumatoidalne zapalenie stawów[4]. Guzki dnawe, szczególnie gdy nie są zlokalizowane w stawie, mogą być mylnie uznane za raka podstawnokomórkowego[31] lub inny nowotwór[32].
Zapobieganie[edytuj | edytuj kod]
Obniżenie poziomu kwasu moczowego może nastąpić w wyniku zarówno wprowadzenia zmian w stylu życia, jak i przyjmowania leków. W przypadku diety i stylu życia skuteczne okazuje się ograniczenie spożywania takich produktów, jak mięso i owoce morza, przyjmowanie odpowiedniej ilości witaminy C, ograniczenie alkoholu i fruktozy oraz wystrzeganie się otyłości[3]. Dieta niskokaloryczna stosowana przez osoby otyłe zmniejsza poziom kwasu moczowego o 100 µmol/l (1,7 mg/dl)[20]. Przyjmowanie 1500 mg witaminy C dziennie obniża ryzyko zachorowania na dnę o 45%[33]. Ze zmniejszonym prawdopodobieństwem wystąpienia tej choroby wiąże się także picie kawy – ale nie herbaty[34]. Dna może występować wtórnie przy bezdechu sennym z powodu wydzielania puryn przez pozbawione tlenu komórki. Leczenie bezdechu może wówczas przyczynić się do zmniejszenia częstotliwości ataków[35].
Leczenie[edytuj | edytuj kod]
Początkowym celem leczenia jest złagodzenie objawów ostrych ataków[36]. Nawracającym atakom można zapobiegać stosując różne leki na obniżenie poziomu kwasu moczowego w surowicy[36]. Ból można złagodzić, przykładając woreczki z lodem na 20 do 30 minut kilkakrotnie w ciągu dnia[3][37]. Możliwości leczenia ostrych ataków obejmują przyjmowanie niesteroidowych leków przeciwzapalnych (NLPZ), kolchicyny oraz steroidów[3]; natomiast do leków przyjmowanych zapobiegawczo należą allopurynol, febuksostat i probenecyd. Obniżanie poziomu kwasu moczowego może doprowadzić do wyleczenia choroby[7]. Ważne jest również leczenie chorób współistniejących[7].
NLPZ[edytuj | edytuj kod]
NLPZ (niesteroidowe leki przeciwzapalne) są zwykle pierwszymi lekami stosowanymi w celu leczenia dny; żaden konkretny lek z tej grupy nie jest bardziej skuteczny niż inne[3]. Poprawa następuje po ok. 4 godzinach, a zalecany czas leczenia wynosi od jednego tygodnia do dwóch[3][7]. Nie zaleca się jednak stosowania tych leków przy pewnych problemach zdrowotnych, jak krwawienie z przewodu pokarmowego, niewydolność nerek lub niewydolność serca[38]. Chociaż najczęściej stosowanym NLPZ była indometacyna, lepsze mogą okazać się zamienniki, w tym ibuprofen, ze względu na mniejsze skutki uboczne, jednak przy braku wysokiej skuteczności[20]. Osobom, u których istnieje ryzyko wystąpienia żołądkowych skutków ubocznych w wyniku przyjmowania NLPZ, można podać inhibitor pompy protonowej[39].
Kolchicyna[edytuj | edytuj kod]
Kolchicyna stanowi alternatywę dla osób nietolerujących NLPZ[3]. Ograniczeniem dla jej stosowania są skutki uboczne (głównie zaburzenia żołądkowo-jelitowe)[40]. Zaburzenia te są zależne jednak od dawki, a ryzyko ich wystąpienia można zmniejszyć stosując dawki niższe, choć wciąż skuteczne[20]. Kolchicyna może wchodzić w interakcje z innymi powszechnie stosowanymi lekami, m.in. atorwastatyną i erytromycyną[40].
Sterydy[edytuj | edytuj kod]
Glukokortykoid jest równie skuteczny jak NLPZ[41] i może być stosowany w przypadkach, gdy istnieją przeciwwskazania dla NLPZ[3]. Daje także poprawę, gdy jest wstrzykiwany dostawowo; należy jednak najpierw wykluczyć infekcyjne zapalenie stawu, ponieważ sterydy je pogarszają[3].
Peglotykaza[edytuj | edytuj kod]
Peglotykaza (Krystexxa) została w 2010 r. zatwierdzonym w USA lekiem stosowanym przy dnie[42]. Jest alternatywą dla tych 3% osób, u których występuje nietolerancja innych leków[42]. Peglotykaza jest podawana jako wlew dożylny co dwa tygodnie[42] i skutecznie obniża stężenie kwasu moczowego[43].
Inhibitory interleukiny-1 beta (IL-1β)[edytuj | edytuj kod]
Kanakinumab jest ludzkim przeciwciałem monoklonalnym, przeznaczonym do leczenia dny moczanowej u chorych, u których istnieją przeciwwskazania do stosowania kolchicyny. Przeciwciało to ma wysokie powinowactwo do IL-1β; blokuje jej aktywność, hamuje interakcje z receptorami oraz wytwarzanie mediatorów stanu zapalnego[44][45].
Profilaktyka[edytuj | edytuj kod]
Istnieje wiele leków, które można stosować w celu zapobiegania kolejnym epizodom dny. Są to m.in.: inhibitory oksydazy ksantynowej (w tym allopurynol i febuksostat) oraz leki urykozuryczne (probenecyd, sulfinpirazon). Zwykle nie wprowadza się ich wcześniej niż tydzień do dwóch od chwili ustąpienia ostrego ataku z powodu możliwości jego pogorszenia[3]; często też przez pierwsze trzy do sześciu miesięcy są stosowane w połączeniu z NLPZ albo kolchicyną[7]. Są zalecane dla osób, u których wystąpiły przynajmniej dwa ataki dny[3], chyba że występują destrukcyjne zmiany w stawach, guzki bądź nefropatia moczanowa[6], gdyż wcześniejsze stosowanie leków uważane jest za nieopłacalne[3]. Należy zwiększyć stosowanie środków obniżających stężenie moczanu do chwili, gdy spadnie ono poniżej 300–360 µmol/l (5,0-6,0 mg/dl), po czym kontynuować je na czas nieokreślony[3][7]. Jeśli leki te są stosowane cały czas w chwili ataku, zaleca się zaprzestanie podawania[4]. Gdy nie można sprowadzić stężenia kwasu moczowego poniżej 6,0 mg/dl i ataki nawracają, leczenie uważa się za nieskuteczne lub dany przypadek dny jest oporny na leczenie[46]. Probenecyd jest ogólnie mniej skuteczny niż allopurynol[3].
Leki urykozuryczne są zwykle preferowane wtedy, gdy niedobór wydzielania kwasu moczowego, stwierdzony na podstawie moczu pobieranego przez 24 godziny, przyczynia się do stężenia kwasu na poziomie poniżej 800 mg[47]. Nie są jednak zalecane, gdy dany pacjent miał kamienie nerkowe[47]. Jeżeli w ciągu 24 godzin wydalane jest więcej niż 800 mg, co wskazuje na nadprodukcję, skuteczniejszy okazuje się inhibitor oksydazy ksantynowej[47].
Inhibitory te (allopurynol, febuksostat) blokują wytwarzanie kwasu moczowego, a długoterminowa terapia z ich wykorzystaniem jest bezpieczna, dobrze tolerowana i może być stosowana u osób z niewydolnością nerek lub u których występują kamienie kwasu moczowego. Allopurynol w niewielu przypadkach stał się przyczyną nadwrażliwości[3]; w takim przypadku zaleca się zmianę na febuksostat[48].
Rokowanie[edytuj | edytuj kod]
Nieleczony ostry atak dny ustępuje zazwyczaj w przeciągu pięciu do siedmiu dni. W 60% przypadków w przeciągu roku następuje jednak drugi atak[2]. Osoby cierpiące na dnę należą do grupy zwiększonego ryzyka wystąpienia nadciśnienia tętniczego, cukrzycy, zespołu metabolicznego oraz chorób układu krążenia i chorób nerek, znajdują się więc w grupie zwiększonego ryzyka zgonu[7][49]. Może to być częściowo spowodowane związkiem z insulinoopornością i otyłością, jednak zwiększone ryzyko wydaje się w pewnym stopniu niezależne[49].
Nieleczone ostre ataki dny mogą prowadzić do dny przewlekłej, która powoduje uszkodzenie powierzchni stawów, deformacje stawów i powstawanie bolesnych guzków dnawych[7]. Guzki te występują u 30% pacjentów nieleczonych przez okres pięciu lat, często na obrąbku ucha, wyrostku łokciowym lub na ścięgnie Achillesa[7]. Agresywne leczenie może spowodować ich zanik. Do częstych komplikacji należy kamica nerkowa, która dotyka od 10 do 40% osób i spowodowana jest niskim pH moczu, co przyczynia się do wydzielania kwasu moczowego[7]. Mogą wystąpić również inne formy przewlekłej niewydolności nerek[7].
-
Guzki dnawe na palcu i obrąbku ucha
-
Guzek dnawy na kolanie
-
Guzek dnawy na palcu stopy i na zewnętrznej stronie kostki
-
Komplikacja w postaci pękniętego guzka dnawego (w badaniach wysięku stwierdzono kryształy kwasu moczowego)
Epidemiologia[edytuj | edytuj kod]
Dna dotyka ok. 1-2% zachodniej populacji na pewnym etapie życia i staje się coraz bardziej powszechna[3][7]. Od 1990 do 2010 r. liczba zachorowań praktycznie się podwoiła[5]. Istnieje przekonanie, że wzrost liczby przypadków spowodowany jest wydłużeniem średniej długości życia, zmianą diety i częstszym występowaniem schorzeń skojarzonych z dną, takich jak zespół metaboliczny i nadciśnienie tętnicze[11]. Stwierdzono, że na występowanie dny wpływa szereg czynników, w tym wiek, pochodzenie etniczne i pora roku. Odsetek dotkniętych chorobą mężczyzn powyżej 30. roku życia i kobiet powyżej 50. roku życia wynosi 2%[38].
W Stanach Zjednoczonych prawdopodobieństwo wystąpienia dny u Afroamerykanów płci męskiej jest dwa razy większe niż u Amerykanów pochodzenia europejskiego[50]. Odnotowano również wiele przypadków choroby wśród mieszkańców Wysp Australii i Oceanii i Maorysów z Nowej Zelandii, choć choroba jest rzadka u Aborygenów australijskich pomimo wysokiego średniego stężenia kwasu moczowego w surowicy krwi w tej grupie[51]. Dna stała się powszechna w Chinach, na Polinezji i na obszarach miejskich Afryki Subsaharyjskiej[7]. Niektóre badania wykazały, że ataki dny częściej mają miejsce wiosną. Przypisuje się to sezonowej zmianie diety, spożyciu alkoholu, aktywności fizycznej i temperaturze[52].
Historia[edytuj | edytuj kod]

Dna moczanowa znana jest od starożytności. W przeszłości nazywano ją „królową chorób i chorobą królów”[7][54] lub „chorobą bogaczy”[55]. Pierwsza wzmianka o tej chorobie pochodzi z Egiptu z 2600 r. p.n.e. i zawiera opis artretyzmu palucha stopy. Grecki lekarz Hipokrates napisał o chorobie ok. 400 r. p.n.e. w swoich Aforyzmach, zauważając, że choroba nie dotyka eunuchów i kobiet w okresie przedmenopauzalnym[53][56]. Aulus Cornelius Celsus (30 r. n.e.) opisał związek z alkoholem i z problemami z nerkami oraz późniejszy początek choroby u kobiet:
Gęsty mocz, którego osady mają barwę białą, oznacza, że w stawach lub we wnętrznościach pojawi się ból i choroba.... Bóle stawów dłoni i stóp są bardzo częste i uporczywe, tak jak dzieje się to w przypadkach podagry i chiragry. Rzadko atakują one eunuchów lub chłopców, którzy nie obcowali jeszcze z kobietą, albo też kobiety, u których zanikł cykl miesięczny... niektórzy zapewnili sobie wolność od choroby na całe życie, powstrzymując się od wina, miodu i stosunków cielesnych[57].
W 1683 r. angielski lekarz Thomas Sydenham opisał nasilenie dny we wczesnych godzinach porannych i stwierdził występowanie choroby przeważnie u starszych mężczyzn:
Pacjenci cierpiący na dnę to generalnie albo starsi mężczyźni, albo mężczyźni, którzy prowadzili w młodości wyniszczający tryb życia i przedwcześnie zestarzeli się przez swe rozwiązłe zwyczaje, z których żaden nie jest powszechniejszy niż przedwczesne i nadmierne oddawanie się uciechom cielesnym albo inne podobnie wyczerpujące pasje. Ofiara choroby kładzie się spać i śpi w dobrym zdrowiu. Około drugiej nad ranem budzi ją ostry ból w dużym palcu; rzadziej w pięcie, kostce lub na podbiciu. Ból przypomina zwichnięcie, a mimo to chore miejsca sprawiają takie wrażenie, jakby polewano je zimną wodą. Po tym następują dreszcze i nieduża gorączka... Noc mija w męczarniach, bezsenności, obracaniu bolącej części ciała i nieustannych zmianach pozycji; chory miota się bez ustanku, tak samo jak bez ustanku trwa ból w męczonym stawie, wzmacniając się wraz z nadejściem ataku[58].
Holenderski naukowiec Antoni van Leeuwenhoek w 1679 r. opisał po raz pierwszy wygląd kryształów kwasu moczowego pod mikroskopem[53]. W 1848 r. angielski lekarz Alfred Baring Garrod zdał sobie sprawę, że nadmiar kwasu moczowego we krwi jest przyczyną dny moczanowej[59].
U innych gatunków[edytuj | edytuj kod]
U większości innych gatunków dna występuje rzadko ze względu na ich zdolność produkowania enzymu oksydazy moczanowej, który rozkłada kwas moczowy[60]. Ludzie i inne człowiekowate nie posiadają tej zdolności, dlatego też często zapadają na dnę moczanową[2][60]. Uważa się jednak, że na dnę cierpiał okaz gatunku Tyrannosaurus rex znany jako "dinozaur Sue"[61].
Badania[edytuj | edytuj kod]
Obecnie prowadzone są badania nad wieloma nowymi lekami na dnę moczanową, w tym anakinrą, kanakinumabem i rylonaceptem[62]. Dostępny jest również rekombinowany enzym oksydazy moczanowej (rasburykaza); możliwości jego stosowania są jednak ograniczone, ponieważ wywołuje reakcję autoimmunologiczną. Trwają też prace nad wersjami w mniejszym stopniu opartymi na antygenach[2].
Klasyfikacja ICD10[edytuj | edytuj kod]
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: M10 | Dna moczanowa (podagra) |
| ICD-10: M10.0 | Idiopatyczna dna moczanowa |
| ICD-10: M10.1 | Dna indukowana ołowiem |
| ICD-10: M10.2 | Dna indukowana lekami |
| ICD-10: M10.3 | Dna spowodowana niewydolnością nerek |
| ICD-10: M10.8 | Inne wtórne przyczyny dny |
| ICD-10: M10.9 | Dna, nieokreślona |
Zobacz też[edytuj | edytuj kod]
Przypisy[edytuj | edytuj kod]
- ↑ pedogra – Wielki słownik W. Doroszewskiego PWN [online], sjp.pwn.pl [dostęp 2017-11-22] (pol.).
- ↑ a b c d e f g h i j Eggebeen AT. Gout: an update. „Am Fam Physician”. 76 (6), s. 801–8, wrzesień 2007. PMID: 17910294.
- ↑ a b c d e f g h i j k l m n o p q r s Chen LX, Schumacher HR. Gout: an evidence-based review. „J Clin Rheumatol”. 14 (5 Suppl), s. S55–62, październik 2008. DOI: 10.1097/RHU.0b013e3181896921. PMID: 18830092.
- ↑ a b c d e f g h i j k l m Schlesinger N. Diagnosing and treating gout: a review to aid primary care physicians. „Postgrad Med”. 122 (2), s. 157–61, Marzec 2010. DOI: 10.3810/pgm.2010.03.2133. PMID: 20203467.
- ↑ a b c d e f g Terkeltaub R. Update on gout: new therapeutic strategies and options. „Nat Rev Rheumatol”. 6 (1), s. 30–8, styczeń 2010. DOI: 10.1038/nrrheum.2009.236. PMID: 20046204.
- ↑ a b Tausche AK, Jansen TL, Schröder HE, Bornstein SR, Aringer M, Müller-Ladner U. Gout--current diagnosis and treatment. „Dtsch Arztebl Int”. 106 (34–35), s. 549–55, sierpień 2009. DOI: 10.3238/arztebl.2009.0549. PMID: 19795010. PMCID: PMC2754667.
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x y z aa Richette P, Bardin T. Gout. „Lancet”. 375 (9711), s. 318–28, styczeń 2010. DOI: 10.1016/S0140-6736(09)60883-7. PMID: 19692116.
- ↑ Vitart V, Rudan I, Hayward C. i wsp.. SLC2A9 is a newly identified urate transporter influencing serum urate concentration, urate excretion and gout. „Nat. Genet.”. 40 (4), s. 437–42, kwiecień 2008. DOI: 10.1038/ng.106. PMID: 18327257.
- ↑ AL Weaver. Epidemiology of gout. „Cleveland Clinic journal of medicine”. 75 Suplement 5, s. S9–12, lipiec 2008. PMID: 18819329.
- ↑ Choi HK, Atkinson K, Karlson EW, Willett W, Curhan G. Purine-rich foods, dairy and protein intake, and the risk of gout in men. „N. Engl. J. Med.”. 350 (11), s. 1093–103, marzec 2004. DOI: 10.1056/NEJMoa035700. PMID: 15014182.
- ↑ a b c Weaver AL. Epidemiology of gout. „Cleve Clin J Med”. 75 Suplement 5, s. S9–12, lipiec 2008. PMID: 18819329.
- ↑ Hak AE, Choi HK. Lifestyle and gout. „Curr Opin Rheumatol”. 20 (2), s. 179–86, marzec 2008. DOI: 10.1097/BOR.0b013e3282f524a2. PMID: 18349748.
- ↑ Williams PT. Effects of diet, physical activity and performance, and body weight on incident gout in ostensibly healthy, vigorously active men. „Am. J. Clin. Nutr.”. 87 (5), s. 1480–7, maj 2008. PMID: 18469274.
- ↑ a b Choi HK. A prescription for lifestyle change in patients with hyperuricemia and gout. „Curr Opin Rheumatol”. 22 (2), s. 165–72, marzec 2010. DOI: 10.1097/BOR.0b013e328335ef38. PMID: 20035225.
- ↑ TR Merriman, N Dalbeth. The genetic basis of hyperuricaemia and gout.. „Joint, bone, spine : revue du rhumatisme”. 78 (1), s. 35–40, 2011 Jan. DOI: 10.1016/j.jbspin.2010.02.027. PMID: 20472486.
- ↑ a b Reginato AM, Mount DB, Yang I, Choi HK. The genetics of hyperuricaemia and gout. „Nat Rev Rheumatol”, Wrzesień 2012. DOI: 10.1038/nrrheum.2012.144. PMID: 22945592.
- ↑ Stamp L, Searle M, O'Donnell J, Chapman P. Gout in solid organ transplantation: a challenging clinical problem. „Drugs”. 65 (18), s. 2593–611, 2005. PMID: 16392875.
- ↑ Loghman-Adham M. Renal effects of environmental and occupational lead exposure. „Environ. Health Perspect.”. 105 (9), s. 928–38, wrzesień 1997. Brogan & Partners. DOI: 10.2307/3433873. PMID: 9300927. PMCID: PMC1470371. JSTOR: 3433873.
- ↑ Yuqing Zhang, Christine Peloquin, Maureen Dubreuil, Edward Roddy, Na Lu, Tuhina Neogi and Hyon K. Choi. Sleep Apnea and the Risk of Incident Gout: A Population-Based Body Mass Index-Matched Cohort Study. „Arthritis & Rheumatology”, 2015. DOI: 10.1002/art.39330. (ang.).
- ↑ a b c d Laubscher T, Dumont Z, Regier L, Jensen B. Taking the stress out of managing gout. „Can Fam Physician”. 55 (12), s. 1209–12, Grudzień 2009. PMID: 20008601. PMCID: PMC2793228.
- ↑ rozdział 87: Gout and Hyperuricemia. W: William N Kelley: KELLEY'S Textbook of Rheumatology. Wyd. 8th. Elsevier, 2008. ISBN 978-1-4160-4842-8. OCLC 495275308.
- ↑ Virsaladze DK, Tetradze LO, Dzhavashvili LV, Esaliia NG, Tananashvili DE. Levels of uric acid in serum in patients with metabolic syndrome. „Georgian Med News”, s. 35–7, Maj 2007. PMID: 17595458. (ros.).
- ↑ Moyer RA, John DS. Acute gout precipitated by total parenteral nutrition. „The Journal of rheumatology”. 30 (4), s. 849–50, Kwiecień 2003. PMID: 12672211.
- ↑ Halabe A, Sperling O. Uric acid nephrolithiasis. „Mineral and electrolyte metabolism”. 20 (6), s. 424–31, 1994. PMID: 7783706.
- ↑ Choi HK, Soriano LC, Zhang Y, Rodríguez LA. Antihypertensive drugs and risk of incident gout among patients with hypertension: population based case-control study.. „BMJ”. 344, s. d8190, 2012. DOI: 10.1136/bmj.d8190. PMID: 22240117. PMCID: PMC3257215.
- ↑ Schlesinger N. Diagnosis of gout. „Minerva Med.”. 98 (6), s. 759–67, Grudzień 2007. PMID: 18299687.
- ↑ Sturrock R. Gout. Easy to misdiagnose. „BMJ”. 320 (7228), s. 132–33, 2000. DOI: 10.1136/bmj.320.7228.132. PMID: 10634714. PMCID: PMC1128728.
- ↑ Sachs L, Batra KL, Zimmermann B. Medical implications of hyperuricemia. „Med Health R I”. 92 (11), s. 353–55, Listopad 2009. PMID: 19999892.
- ↑ Gout: Differential Diagnoses & Workup – eMedicine Rheumatology.
- ↑ Gout and Pseudogout: Differential Diagnoses & Workup – eMedicine Emergency Medicine.
- ↑ Jordan DR, Belliveau MJ, Brownstein S, McEachren T, Kyrollos M. Medial canthal tophus. „Ophthal Plast Reconstr Surg”. 24 (5), s. 403–4, 2008. DOI: 10.1097/IOP.0b013e3181837a31. PMID: 18806664.
- ↑ Sano K, Kohakura Y, Kimura K, Ozeki S. Atypical Triggering at the Wrist due to Intratendinous Infiltration of Tophaceous Gout. „Hand (N Y)”. 4 (1), s. 78–80, marzec 2009. DOI: 10.1007/s11552-008-9120-4. PMID: 18780009. PMCID: PMC2654956.
- ↑ Choi HK, Gao X, Curhan G. Vitamin C intake and the risk of gout in men: a prospective study. „Arch. Intern. Med.”. 169 (5), s. 502–7, marzec 2009. DOI: 10.1001/archinternmed.2008.606. PMID: 19273781. PMCID: PMC2767211.
- ↑ Choi HK, Curhan G. Coffee, tea, and caffeine consumption and serum uric acid level: the third national health and nutrition examination survey. „Arthritis Rheum.”. 57 (5), s. 816–21, Czerwiec 2007. DOI: 10.1002/art.22762. PMID: 17530681.
- ↑ Abrams B. Gout is an indicator of sleep apnea. „Sleep”. 28 (2), s. 275, Luty 2005. PMID: 16171252.
- ↑ a b Zhang W, Doherty M, Bardin T. i wsp.. EULAR evidence based recommendations for gout. Part II: Management. Report of a task force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT). „Ann. Rheum. Dis.”. 65 (10), s. 1312–24, Październik 2006. DOI: 10.1136/ard.2006.055269. PMID: 16707532. PMCID: PMC1798308.
- ↑ Schlesinger N i wsp.. Local ice therapy during bouts of acute gouty arthritis. „J. Rheumatol.”. 29 (2), s. 331–4, 2002. DOI: 10.1093/rheumatology/29.5.331. PMID: 11838852.
- ↑ a b Winzenberg T, Buchbinder R. Cochrane Musculoskeletal Group review: acute gout. Steroids or NSAIDs? Let this overview from the Cochrane Group help you decide what's best for your patient. „J Fam Pract”. 58 (7), s. E1–4, lipiec 2009. PMID: 19607767.
- ↑ Clinical Knowledge Summaries, Gout – Management -- What treatment is recommended in acute gout?, National Library for Health [dostęp 2008-10-26] [zarchiwizowane z adresu 2008-12-16].
- ↑ a b Information for Healthcare Professionals: New Safety Information for Colchicine (marketed as Colcrys). U.S. Food and Drug Administration.
- ↑ Man CY, Cheung IT, Cameron PA, Rainer TH. Comparison of oral prednisolone/paracetamol and oral indomethacin/paracetamol combination therapy in the treatment of acute goutlike arthritis: a double-blind, randomized, controlled trial. „Annals of Emergency Medicine”. 49 (5), s. 670–7, 2007. DOI: 10.1016/j.annemergmed.2006.11.014. PMID: 17276548.
- ↑ a b c FDA approves new drug for gout. FDA.
- ↑ JS Sundy, Baraf, HS, Yood, RA, Edwards, NL, Gutierrez-Urena, SR, Treadwell, EL, Vázquez-Mellado, J, White, WB, Lipsky, PE, Horowitz, Z, Huang, W, Maroli, AN, Waltrip RW, 2nd, Hamburger, SA, Becker, MA. Efficacy and tolerability of pegloticase for the treatment of chronic gout in patients refractory to conventional treatment: two randomized controlled trials.. „JAMA: the Journal of the American Medical Association”. 306 (7), s. 711–20, 17.08.2011. DOI: 10.1001/jama.2011.1169. PMID: 21846852.
- ↑ Naomi Schlesinger i inni, Canakinumab for acute gouty arthritis in patients with limited treatment options: results from two randomised, multicentre, active-controlled, double-blind trials and their initial extensions, „Annals of the Rheumatic Diseases”, 71 (11), 2012, s. 1839–1848, DOI: 10.1136/annrheumdis-2011-200908, ISSN 0003-4967.
- ↑ Poznaj klasyczne i nowe leki na dne moczanową [online], leki.pl [dostęp 2024-01-02] (pol.).
- ↑ S Ali, Lally, EV. Treatment failure gout.. „Medicine and health, Rhode Island”. 92 (11), s. 369-71, listopad 2009. PMID: 19999896.
- ↑ a b c Elizabeth D Agabegi; Agabegi, Steven S.: Step-Up to Medicine (Step-Up Series). Hagerstwon, MD: Lippincott Williams & Wilkins, 2008, s. 251. ISBN 0-7817-7153-6.
- ↑ Febuxostat for the management of hyperuricaemia in people with gout (TA164) Chapter 4. Consideration of the evidence. Guidance.nice.org.uk. [dostęp 2011-08-20].
- ↑ a b Kim SY, De Vera MA, Choi HK. Gout and mortality. „Clin. Exp. Rheumatol.”. 26 (5 Suppl 51), s. S115–9, 2008. PMID: 19026153.
- ↑ Rheumatology Therapeutics Medical Center: What Are the Risk Factors for Gout?. [dostęp 2007-01-26]. [zarchiwizowane z tego adresu (2007-03-25)].
- ↑ Roberts-Thomson RA, Roberts-Thomson PJ. Rheumatic disease and the Australian aborigine. „Ann. Rheum. Dis.”. 58 (5), s. 266–70, Maj 1999. DOI: 10.1136/ard.58.5.266. PMID: 10225809. PMCID: PMC1752880.
- ↑ Fam AG. What is new about crystals other than monosodium urate?. „Curr Opin Rheumatol”. 12 (3), s. 228–34, Maj 2000. DOI: 10.1097/00002281-200005000-00013. PMID: 10803754.
- ↑ a b c MH Pillinger, Rosenthal P, Abeles AM. Hyperuricemia and gout: new insights into pathogenesis and treatment. „Bulletin of the NYU Hospital for Joint Diseases”. 65 (3), s. 215–221, 2007. PMID: 17922673.
- ↑ Kubitz possibly has gout.The Disease Of Kings – Forbes.com. Forbes.
- ↑ Rich Man's Disease – definition of Rich Man's Disease in the Medical dictionary – by the Free Online Medical Dictionary, Thesaurus and Encyclopedia.
- ↑ The Internet Classics Archive Aphorisms by Hippocrates. [dostęp 2010-07-27].
- ↑ LacusCurtius • Celsus — On Medicine — Book IV.
- ↑ BBC – h2g2 – Gout – The Affliction of Kings. BBC. [dostęp 2010-07-27].
- ↑ Storey GD. Alfred Baring Garrod (1819-1907). „Rheumatology (Oxford, England)”. 40 (10), s. 1189–90, październik 2001. DOI: 10.1093/rheumatology/40.10.1189. PMID: 11600751.
- ↑ a b Agudelo CA, Wise CM. Gout: diagnosis, pathogenesis, and clinical manifestations. „Curr Opin Rheumatol”. 13 (3), s. 234–9, Maj 2001. DOI: 10.1097/00002281-200105000-00015. PMID: 11333355.
- ↑ BM Rothschild, Tanke D, Carpenter K. Tyrannosaurs suffered from gout. „Nature”. 387 (6631), s. 357, 1997. DOI: 10.1038/387357a0. PMID: 9163417.
- ↑ New therapeutic options for gout here and on the horizon – The Journal of Musculoskeletal Medicine.
Linki zewnętrzne[edytuj | edytuj kod]
- Dna moczanowa lek. Zofia Guła, dr med. Mariusz Korkosz. Informacje dla pacjentów na stronach Medycyny Praktycznej
- Medicover GO - Dna Moczanowa Dieta, Tabele Produktów, Zasady – Co jeść? [online]