Ból pleców
| dorsalgia | |

| |
| Klasyfikacje | |
| ICD-10 | |
|---|---|
| DiseasesDB | |
| MedlinePlus | |
| MeSH | |
Ból pleców (łac. dorsalgia) – rodzaj bólu odczuwanego po stronie grzbietowej, wzdłuż osi pionowej ciała. Objaw bardzo niespecyficzny, związany ze schorzeniami kręgosłupa i rdzenia kręgowego lub elementów aparatu kostno-mięśniowego razem z towarzyszącymi nerwami.
Epidemiologia
[edytuj | edytuj kod]Ból pleców jest jedną z najpowszechniej występujących przypadłości. W ciągu swojego życia doświadcza go 50–80% ludzi, a w społeczeństwie jednocześnie występuje u 15–30%. Ból pleców jest trzecią najczęstszą lokalizacją bólu spośród wyszukiwań użytkowników Google'a[1]. U co drugiego chorego ataki każdego roku mają momenty nasilenia. Z powodu różnej tolerancji bólu, wiele przypadków może nie być zgłaszanych służbie zdrowia. Koszty związane z diagnostyką i leczeniem pochłaniają znaczną część nakładów przeznaczonych na opiekę zdrowotną. Jednocześnie na przestrzeni ostatnich lat nie odnotowano znacznej poprawy sposobów jego leczenia lub zapobiegania. Będąc powszechną przyczyną zwolnień lekarskich (szczególnie wśród osób poniżej 45. rż.) oraz powodem przechodzenia na rentę lub wcześniejszą emeryturę, przyczynia się do ogromnych strat produktywności.
Profilaktyka
[edytuj | edytuj kod]Istnieje szereg czynników, które sprzyjają rozwinięciu zespołów bólowych. Należą do nich: otyłość, brak aktywności fizycznej, narażenie zawodowe, depresja oraz inne uwarunkowania psychologiczne. Nie udokumentowano bezpośredniego wpływu podjęcia zdrowszego trybu życia na zmniejszenie występowania dolegliwości. Zastosowanie się do takich zaleceń niesie jednak inne korzyści zdrowotne (prewencja chorób układu krążenia, cukrzycy), więc i tak jest zalecane wszystkim pacjentom. Programy edukacyjne zorientowane wyłącznie na problem bólu pleców nie okazały się skuteczne. Kolejnym kierunkiem badań było ustalenie, u jakiego typu osób ból pleców staje się chorobą przewlekłą. Okazało się, że ważną rolę odgrywają czynniki psychologiczne: występowanie objawów depresji i lęku, narażenia na stres i sposobu radzenia sobie z nim, zadowolenie z pracy itp. Dominują one nad predyspozycjami fizycznymi.
Rodzaje bólu
[edytuj | edytuj kod]
Odczuwane dolegliwości są zwykle umiejscowione wzdłuż konkretnego odcinka kręgosłupa. Z tego względu dzieli się go na ból części szyjnej (karku), ból części piersiowej, ból części lędźwiowej (tzw. lumbago) oraz ból kości krzyżowej ("ból krzyża"). Z powodu największej ruchomości i uwarunkowań budowy anatomicznej część szyjna i lędźwiowa najłatwiej ulegają uszkodzeniu.
Do struktur wrażliwych na ból zaliczamy: okostną kręgów, oponę twardą, powierzchnie wyrostków stawowych górnych i dolnych, pierścień włóknisty krążka międzykręgowego, sploty żylne kręgowe oraz więzadła podłużne kręgosłupa. Proces chorobowy w ich obrębie może wpłynąć na odczuwane dolegliwości nawet jeśli nie występuje bezpośredni ucisk na nerwy rdzeniowe.
Sam ból może mieć dość różnorodny charakter: inaczej opisywany jest ból spowodowany lokalnym podrażnieniem nerwów obwodowych lub stanem zapalnym, inaczej ten rzutowany z narządów wewnętrznych. Ból pochodzenia rdzeniowego układa się wzdłuż zajętych chorobowo dermatomów. Uszkodzenie korzeni nerwów rdzeniowych w przebiegu dyskopatii jest odczuwalne na całej długości nerwu. Wzrost ciśnienia w jamie brzusznej (poprzez kaszel, kichanie, napięcie mięśni brzucha) może prowokować kolejne napady. Bolesne bywają przykurcze mięśni posturalnych grzbietu. Nie do końca wiadomo co jest ich bezpośrednią przyczyną, jednak towarzyszą wielu innym przypadłościom. Zniekształcając sylwetkę, prowadzą do nadmiernego napinania mięśni i ścięgien po stronie przeciwnej oraz powodują tępy ból.
Użyteczny okazuje się podział względem czasu trwania dolegliwości. Ból ostry nie trwa dłużej niż 4 tygodnie; spowodowany jest zwykle odniesionym urazem, lub stanem zapalnym (np. w przebiegu choroby reumatycznej). Najczęściej po tym czasie zanika samoczynnie. Mało swoisty diagnostycznie ból podostry mieści się między 4. a 12. tygodniami. Ból przewlekły towarzyszy pacjentowi dłużej niż 12 tygodni i może wymagać interwencji klinicznej. Objawy mogą się z czasem nasilać, jednak często trudno zlokalizować ich pierwotne źródło. Ból może towarzyszyć choremu przez całą dobę, powracać okresowo lub być sprowokowany pewnymi konkretnymi czynnościami.
Badanie kliniczne
[edytuj | edytuj kod]Zebrany wywiad pomaga lekarzowi zaklasyfikować przypadek do jednej z trzech obszernych grup: niespecyficznych dolegliwości bólowych, bólu pleców związanego z uciskiem na rdzeń i korzenie nerwowe oraz bólu w przebiegu innej, określonej jednostki chorobowej. W związku z dużym wpływem czynników psychosocjalnych na przebieg i dalsze rokowanie, lekarz powinien zaczerpnąć informacji o aktualnych warunkach bytowych pacjenta oraz oznakach zaburzeń nastroju. Istnieją skale liczbowe, umożliwiające określenie stopnia nasilenia bólu oraz monitorowanie postępów terapeutycznych. W krajach zachodnich najczęściej używanymi są Sickness Impact Profile (w wersji proponowanej przez Rolanda–Morrisa oraz Oswestry Disability Questionnaire.
Tabela 1. Objawy, na które należy zwrócić szczególną uwagę (ang. red flags).
| Symptom | Możliwe przyczyny |
|---|---|
| Niewyjaśnione bóle u osoby >50. rż. | Przerzuty nowotworowe, złamania kompresyjne kręgów, półpasiec, pęknięcie tętniaka aorty, zwężenie aorty |
| Niewyjaśnione bóle u osoby <20. rż. | Nieprawidłowości wrodzone, choroba Scheuermanna i inne rzadkie zespoły o wczesnym początku |
| Przebyty uraz | Złamania kręgosłupa, stany zapalne więzadeł |
| Podejrzenie lub rozpoznanie nowotworu | Przerzuty nowotworowe |
| Gorączka, utrata wagi | Nowotwór, zakażenia: kości, opon mózgowo-rdzeniowych, itp. |
| Immunosupresja | Osteoporozy |
| Deficyty neurologiczne | Ucisk na rdzeń lub korzenie nerwów rdzeniowych, mielopatie, stwardnienie rozsiane |
| Nieustający, rozdzierający ból | Rozwarstwienie aorty, nowotwór, zaburzenia psychiczne lub umyślna symulacja |
| Dożylne stosowanie narkotyków | Zakażenie kości i szpiku |
Badanie fizykalne służy głównie do określenia kierunku dalszego postępowania; samo rzadko jest rozstrzygające. Warto zacząć od osłuchania płuc. Należy sprawdzić tkliwość i ustalić ewentualne opory wewnątrz jamy brzusznej, gdyż ból może być objawem uszkodzenia któregoś z narządów wewnętrznych lub tętniaka aorty. W tym samym celu opukuje się kąty żebrowo-kręgowe (objaw Goldflama) i bada się per rectum kiszkę stolcową.
Wiele informacji można uzyskać obserwując postawę i zachowanie chorego. Niektóre choroby powodują znaczne ograniczenia ruchomości kręgosłupa (skłony, skręty tułowia). Zniekształcona sylwetka może oznaczać pogłębienie krzywizn fizjologicznych, nabyte skrzywienie boczne (skolioza) albo kurcz mięśniowy. Ból może być wyzwalany przez opukiwanie lub wywierany nacisk. Do oceny zaburzeń neurologicznych najczęściej używa się testu Laseque'a (ang. straight leg–raising test, SLR). Kolejnych informacji dostarczają: siła i głębokość odruchów, zaburzenia czucia, atrofia i drżenie mięśniowe, obecność objawów patologicznych (m.in. Babińskiego i Hoffmana).
Zwykle przy pierwszej wizycie nie ma potrzeby zlecań badań dodatkowych. Kosztowne metody obrazowania nie są standardowo wykorzystywane przy leczeniu ostrych bólów co najmniej z trzech powodów: dolegliwości często wcześniej same ustępują, ich wynik i tak nie wpłynie na przyjęty schemat leczenia, obserwowane zmiany cechuje niska swoistość. Oznaki zwyrodnienia w badaniu MRI obserwuje się aż u 30% zdrowych (bezobjawowych) dorosłych. Wskazaniem do podjęcia szczegółowej diagnostyki są ciężkie lub postępujące deficyty neurologiczne, uraz zgłaszany w wywiadzie oraz podejrzenie poważnej choroby organicznej (infekcja, nowotwór).
Zwykły rentgenogram pozwala jedynie wykryć złamania i ewentualne zmiany zwyrodnieniowe w przebiegu np. osteoporozy. Do kompleksowej analizy nadają się badania komputerowe MRI oraz CT. Używając rezonansu magnetycznego można wykryć: występowanie ucisku na rdzeń i korzenie nerwowe, przerzuty nowotworowe oraz ogniska infekcji, wreszcie obecność zespołu ogona końskiego. Tomokomputer również posiada dużą wartość praktyczną, szczególnie jeżeli są podejrzenia zmian w obrębie kości albo rozważana jest operacja chirurgiczna. W celu uwidocznienia przestrzeni podpajęczynówkowej stosuje się mielografię (kontrast podawany dooponowo).
Badania elektrodiagnostyczne oceniają funkcję obwodowego układu nerwowego. Przewodnictwo nerwowe sprawdza przekazywanie impulsów na poszczególnych odcinkach nerwów czuciowych i motorycznych. Elektromiografia wychwytuje zakłócenia wzdłuż całej drogi ruchowej.
Tabela 2. Częstości występowania poszczególnych rodzajów schorzeń.
| Rodzaj przyczyny bólu | Względna częstość w % |
|---|---|
| Mechaniczna | 80-90% |
| Pochodzenia nerwowego | 5-15% |
| Inne choroby kręgosłupa | 1-2% |
| Bóle rzutowane | 1-2% |
| Nieokreślone oraz symulowane | 2-4% |
Możliwe przyczyny dolegliwości bólowych
[edytuj | edytuj kod]Pochodzenia mechanicznego
[edytuj | edytuj kod]Urazy
[edytuj | edytuj kod]- Nadwyrężenie mięśni, naderwanie więzadeł, kurcz mięśniowy: mało precyzyjne określenia opisujące drobne urazy w obrębie mięśni i stawów grzbietu. Spowodowane nadmiernym obciążeniem, upadkiem lub nagłą zmianą pędu (np. podczas jazdy samochodem) nie niosą żadnych groźnych następstw.
- Złamania kręgów: w odcinku lędźwiowym prowadzą do wklinowania lub zmiażdżenia (złamanie kompresyjne) przedniej części trzonu. Przy ciężkich obrażeniach, zadanych z dużą siłą (upadek, kolizja samochodowa, rana postrzałowa), fragmenty kostne mogą w formie odłamków ulec znacznemu przemieszczeniu. Często stwierdza się upośledzenie funkcji nerwowych rdzenia. Kluczowe jest unieruchomienie ofiary wypadku jeszcze przed oszacowaniem rozmiarów szkód (por. złamanie kręgów szyjnych).
Strukturalne
[edytuj | edytuj kod]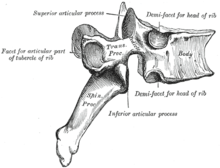
- Spondyloliza: uszkodzenie struktury kostnej w części międzykręgowej kręgu (fragment pomiędzy dwoma wyrostkami stawowymi). Przyczyną może być uraz lub wada wrodzona.
- Spondylolisteza (kręgozmyk): wysunięcie się danego kręgu względem kręgu niżej położonego. Zwykle łuk kręgu zostaje na swoim dawnym miejscu, odgięty lub całkowicie złamany. Spotykany m.in. przy spondylolizie, wrodzonych nieprawidłowościach połączenia lędźwiowo-krzyżowego, infekcjach, osteoporozie, guzach, urazach, jako powikłanie pooperacyjne oraz w przebiegu chorób zwyrodnieniowych rdzenia.
- Ukryty rozszczep kręgosłupa (łac. spina bifida occulta): zaburzenie rozwojowe, polegające na niedomknięciu jednego lub większej liczby łuków kręgowych. Opony i rdzeń kręgowy w tym wypadku pozostają nienaruszone; jedyną oznaką ubytku może być zmiana skórna lub mały tłuszczak nad powstałym otworem.
- Zespół rdzenia zakotwiczonego (ang. tethered cord syndrome, TCS): nadmierne napięcie włókien tkanki łącznej osadzających rdzeń w kanale kręgowym; może prowadzić do zmian mielopatycznych. Doświadczany przez młodych ludzi jako ból w okolicy kości ogonowej, czasem poprzedzony drobnym urazem. W badaniach obrazowych stożek rdzeniowy (łac. conus terminalis) jest nisko położony, a nić końcowa (łac. filum terminale) – krótka i zgrubiała.
Zwyrodnieniowe
[edytuj | edytuj kod]- Spondyloza: zmiany w kręgosłupie w przebiegu choroby zwyrodnieniowej stawów. Zwykle następują w późnym okresie życia i obejmują odcinek szyjny oraz lędźwiowy. Bólowi pleców lub szyi towarzyszy uczucie sztywności. Tworzą się osteofity (narośla kostne), osłabieniu ulegają krążki międzykręgowe. Deficyty neurologiczne stwierdza się dopiero przy zmianach lokalnie zaawansowanych.
- Hipertrofia powierzchni stawowych wyrostków stawowych (ang. facet joint hypertrophy): objawy wynikają z ucisku na elementy kostne. Przy badaniu klinicznym nie do odróżnienia od dyskopatii. Diagnostyka różnicowa oparta na badaniach obrazowych.
Neurogenne
[edytuj | edytuj kod]
- Dyskopatia lędźwiowa: stan przewlekły, cechujący się nawracającymi bólami pleców i kończyn dolnych. Jeden z elementów składających się na obraz choroby zwyrodnieniowej kręgosłupa. W tym wypadku osłabienie pierścienia włóknistego, otaczającego sprężystą masę zwaną jądrem miażdżystym ułatwia jego uwypuklenie się do kanału rdzenia. Zwykle jako przyczynę bólu podaje się miejscowy odczyn zapalny oraz ucisk wywierany na korzenie nerwów rdzeniowych (przykład: rwa kulszowa). Znamienne dla choroby są zaburzenia czucia w obrębie danego dermatomu. Do potwierdzenia zmian zleca się badania obrazowe: MRI, tomografię komputerową z mielogramem. Powiązanie wyniku z obrazem choroby przedstawia duże trudności, gdyż podobne, bezobjawowe zmiany zachodzą z wiekiem u większości ludzi.
- Dyskopatia kręgów szyjnych: wysunięcie się krążka międzykręgowego jest częstą przyczyną bólu odczuwanego w obrębie szyi, ramion i kończyn górnych. Towarzyszy temu sztywność i ograniczenie możliwości wykonywania ruchów. Masa wywiera nacisk na korzenie nerwów rdzeniowych.
- Zespół ogona końskiego (ang. cauda equina syndrome, CES): uszkodzenie korzeni nerwów rdzeniowych niższych segmentów, które biegną swobodnie kanałem rdzeniowym do odpowiedniego otworu międzykręgowego. Objawia się nisko umiejscowionym bólem, osłabieniem kończyn dolnych, zanikiem odruchów oraz zaburzeniami funkcji pęcherza. CES występuje po pęknięciu krążka międzystawowego, złamaniu kręgu w tym obszarze, ucisku spowodowanym guzem lub innym rodzajem masy, itp.
- Zwężenie (stenoza) kanału kręgowego: manifestuje się bólem kończyn i pleców przy utrzymywaniu pozycji stojącej oraz podczas ruchu (tzw. chromanie neurogenne). Samo zmniejszenie światła zwykle nie daje objawów; pogorszenie związane jest np. z podrażnieniem korzeni nerwowych. Przyczyny wrodzone to achondroplazja i stany idiopatyczne, do nabytych należą m.in.: choroby zwyrodnieniowe (spondyloza, spondylolisteza, skolioza), urazy, powikłania pooperacyjne, osteoporoza, akromegalia itp.
- Zarostowe zapalenie pajęczynówki: włóknienie na tle przewlekłego procesu zapalnego obejmujące korzenie nerwów rdzeniowych, co prowokuje ból oraz zaburzenia czucia i motoryki. Bywa konsekwencją wielokrotnych operacji kręgosłupa, przewlekłych zakażeń, uszkodzeń rdzenia, krwotoków śródoponowych, itp.
- Półpasiec (łac. herpes zoster): daje objawy bólowe jeszcze przed pojawieniem się pęcherzyków. To choroba zakaźna, wywoływana wtórną infekcją wirusem Varicella zoster (pierwotne zakażenie przebiega pod postacią ospy wietrznej).
- Nadwrażliwość układu nerwowego – układ nerwowy interpretuje normalne wrażenia dotyku jako bodźce bólowe[2].
Zapalenie tkanki kostnej
[edytuj | edytuj kod]- Zapalenie kości i szpiku (łac. osteomyelitis): infekcja (w tym wypadku tkanki kostnej kręgów), spowodowana zwykle bakteriami Staphylococcus aureus. Pierwotnym ogniskiem bywa układ moczowy, skóra lub płuca. Znanym czynnikiem ryzyka jest stosowanie dożylne narkotyków.
- Gruźlica kręgosłupa (choroba Potta): postać wtórna gruźlicy, przebiegająca z zajęciem przestrzeni międzykręgowych. Obecnie spotykana bardzo rzadko.
Reumatyczne
[edytuj | edytuj kod]- Reumatoidalne zapalenie stawów (RZS): ból szyi, sztywność i ograniczenia ruchu są objawami zajęcia stawów szyi przez postępujący proces chorobowy. Osłabienie więzadła poprzecznego kręgu szczytowego sprzyja jego podwichnięciu (częściowym przemieszczeniu), co może powodować ucisk na rdzeń.
- Zesztywniające zapalenie stawów kręgosłupa (ZZSK), inaczej choroba Bechterewa: rodzaj choroby reumatycznej, która początkowo objawia się tylko wzmożonym bólem pleców i pośladków. Chorzy są zwykle mężczyznami poniżej 40. roku życia. Znanym czynnikiem ryzyka jest gen HLA-B27, wchodzący w skład grupy antygenów zgodności tkankowej. Zmiany nieuchronnie stają się coraz bardziej zaawansowane, prowadząc do unieruchomienia dużych odcinków kręgosłupa, złamań patologicznych, ucisku rdzenia, trudności z oddychaniem.
- Reaktywne zapalenie stawów, łuszczycowe zapalenie stawów, przewlekłe zapalenia jelit również mogą ograniczać ruchomość kręgosłupa.
- Choroby obręczy miednicznej: np. zapalenia stawów i więzadeł, mogą dawać ból również w obszarze lędźwi. Standardowym testem różnicującym źródło dolegliwości jest rotacja kończyny zgiętej w stawie biodrowym i kolanowym (objaw Patricka, także: FABER)
Przypadłości internistyczne
[edytuj | edytuj kod]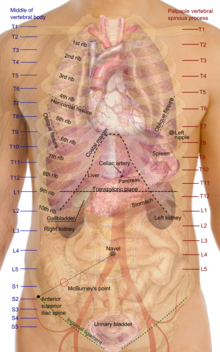
- Bóle rzutowane: sporadycznie jedynym objawem choroby wewnętrznej staje się ból pleców. Zmiany zlokalizowane w nadbrzuszu mogą wywoływać ból między odcinkiem piersiowym a lędźwiowym kręgosłupa. Choroby struktur dolnej części jamy brzusznej rzutują na odcinek lędźwiowy, gdy tymczasem choroby miednicy – na część krzyżową. Nie stwierdza się żadnych zmian lokalnych, a ból (odczuwany jako głęboki i rozlany) nie nasila się podczas wykonywania skłonów. Najczęściej spotykane dolegliwości to:
- zapalenie płuc i opłucnej
- wrzody tylnej ściany żołądka lub dwunastnicy
- choroby przewodów żółciowych
- stany zapalne trzustki
- choroby zapalne jelit, również nowotwór
- krwotok lub guz zlokalizowany w przestrzeni zaotrzewnowej
- odmiedniczkowe zapalenie nerek
- Choroba niedokrwienna serca: czasem przejawia się jako zespół anginy szyjnej (ang. cervical angina syndrome). Nerwy tworzące sploty sercowe odchodzą z rdzenia kręgowego na poziomie szyi, stąd promieniowanie bólu w tym kierunku.
- Pęknięcie tętniaka aorty brzusznej (ang. abdominal aortic aneurysm rupture, AAA): klasyczną triadą objawów jest ból brzucha, wstrząs oraz ból w obrębie pleców. Niestety, w takiej formie manifestuje się w <20% przypadków; ból pleców bywa jedyną niepokojącą dolegliwością. Wykrycie tętniącej masy podczas uważnego badania brzucha (możliwe u 50-75% chorych) ma wobec powyższego doniosłe znaczenie.
- Osteoporoza: unieruchomienie i przewlekłe stany takie jak osteomalacja, nadczynność przytarczyc, nadczynność tarczycy, szpiczak mnogi, nowotwór złośliwy w stadium przerzutowym czy stosowanie kortykosterydów przyśpieszają demineralizację kości. Osłabienie trzonu kręgów prowadzi do złamań kompresyjnych (u 50% pacjentów z zaawansowaną osteoporozą), których głównymi objawami są ból i utrata wzrostu.
- Osteoskleroza: w przebiegu choroby Pageta nadmierne odkładanie masy kostnej może prowadzić do ucisku na struktury rdzenia kręgowego. Charakterystyczny obraz w badaniach rentgenograficznych pozwala postawić rozpoznanie nawet przy przebiegu bezobjawowym.
Onkologia
[edytuj | edytuj kod]- Przerzuty nowotworowe: ból pleców jest najpowszechniejszym przejawem zaawansowanej choroby nowotworowej. Przyczyną są zwykle ogniska przerzutowe w kręgach. Do nowotworów, które chętnie atakują kręgosłup należą raki: piersi, płuc, prostaty, a także: tarczycy, nerki i różne układu pokarmowego oraz szpiczak mnogi, ziarnica złośliwa oraz chłoniaki nieziarnicze. Ból jest nieustający, tępy, pogarszający się w czasie nocy. W celu uzyskania jakiejkolwiek poprawy potrzebna jest szybka diagnoza.
- Guz Pancoasta: nowotwór szczytu płuca naciekający splot ramienny. Powoduje ból całego barku.
Choroby układu moczowo-płciowego
[edytuj | edytuj kod]- Choroby ginekologiczne: jeżeli obejmują więzadła maciczno-krzyżowe (część tzw. aparatu wieszadłowego macicy), prowokują ból dolnej części pleców. Przyczyną może być endometrioza, bóle menstruacyjne, nieprawidłowe ułożenie macicy (np. tyłozgięcie, obniżenie lub wypadanie macicy), zespół bólowy miednicy mniejszej, ostatecznie nowotwór. Również ciąża ektopowa oraz zapalenie jajowodów w zależności od lokalizacji zmian.
- Choroby urologiczne: przewlekłe zapalenie prostaty, rak gruczołu z przerzutami do kręgosłupa, choroby nerek i moczowodów. Uszkodzenia w obrębie pęcherza i jąder bólu pleców nie dają.
- Ciąża: do 50% kobiet doświadcza bólu pleców w jej trakcie. Ataki mogą uniemożliwiać normalną aktywność kobiety. Nieznane są czynniki, które zwiększałyby prawdopodobieństwo dolegliwości. Nasilenie bólu nie zależy od przyrostu wagi, aktywności fizycznej, satysfakcji zawodowej oraz późniejszego wywiadu porodowego: masy dziecka, jego długości, punktów w skali Apgar. Znaczenie ma za to kilka czynników antropometrycznych związanych z kształtem miednicy i fizjologiczną krzywizną kręgosłupa.
Swoiste dla szyi i karku
[edytuj | edytuj kod]
Ból karku (części grzbietowej szyi) wynika głównie z uszkodzenia odcinka szyjnego oraz przylegających tkanek miękkich. Cierpi na niego nawet do 5% dorosłych.
- Urazy odcinka szyjnego (złamania, podwichnięcia): zagrażają uciskiem rdzenia kręgowego, który na tej wysokości może skutkować paraliżem lub śmiercią. Wypadki samochodowe, przestępstwa z użyciem przemocy, upadki z wysokości to najpowszedniejsze przyczyny. Konieczne jest unieruchomienie uszkodzonego odcinka do czasu transportu do specjalistycznego ośrodka i wdrożenia leczenia.
- Uraz typu odgięciowego ("typu smagnięcia batem", ang. whiplash injury): uszkodzenia w obrębie mięśni szyi i karku (nadwerężenie, naderwanie) spowodowane gwałtownym, bezwładnym ruchem głowy – najczęściej w wyniku kolizji samochodowej. Rozpoznanie stawia się po wykluczeniu poważniejszych stanów (złamanie, defekty neurologiczne) stanowiących bezpośrednie zagrożenie życia.
- Rozwarstwienie ściany tętnic (szyjnych lub kręgowych): pęknięcie błony wewnętrznej naczynia prowadzi do powstania krwiaka wewnątrz ściany albo martwicy tkanek w jego obrębie. Zaburzenia w krążeniu krwi w obrębie OUN są przyczyną neurologicznych objawów ogniskowych (niedowład połowiczy, dysfazja, utrata wzroku), ból szyi i głowy, zespołu Hornera oraz szumów w uszach (łac. tinnitus).
- Zespół górnego otworu klatki piersiowej (ang. thoracic outlet syndrome, TOS): duże naczynia przebiegające w tym miejscu (tętnica i żyła podobojczykowa, splot ramienny) są wrażliwe na długotrwały ucisk.
- odmiana neurogenna TOS jest spowodowany kompresją samego splotu lub tworzących go gałęzi nerwów rdzeniowych. Uciskają go pasma tkanki łącznej, rozpięte między wyrostkami poprzecznymi kręgów a pierwszym żebrem.
- odmiana naczyniowa TOS powstaje w wyniku nacisku żebra szyjnego na tętnicę podobojczykową. Sprzyja to tworzeniu zakrzepów w świetle naczynia, zmian niedokrwiennych w obrębie kończyny oraz powstawaniu zatorów.
- rzekomy TOS jest hipotetycznym rozpoznaniem stwierdzanym u osób z bólem ramion bez jawnej przyczyny.
- Choroby barku: głównie uszkodzenia mechaniczne – zapalenia ścięgien, kaletek, naderwanie mankietu rotatorów, zwichnięcia, zarostowe zapalenie torebki stawowej, itp. Mogą promieniować zarówno w kierunku ręki jak i pleców. Wyraźne nasilenie dolegliwości przy poruszaniu zajętej kończyny.
- Do innych przyczyn związanych z nerwami obwodowymi zaliczamy: zwłóknienia popromienne, neuropatie obwodowe, zapalenia nerwów, czy nawet rzadkie formy zespołu cieśni nadgarstka.
Natury psychicznej
[edytuj | edytuj kod]- Choroby psychiczne: przewlekłe stany bólowe pleców mogą współwystępować z problemami natury psychicznej bądź psychologicznej: depresją, uzależnieniami, stanami lękowymi; również urazy z wcześniejszego okresu życia: przemoc fizyczna bądź wykorzystywanie seksualne.
- Wyłudzenia, dolegliwości symulowane: z racji swojej niespecyficznej natury i dużych trudności w postawieniu właściwej diagnozy, choroby kręgosłupa są nadal wykorzystywane przez różnych oszustów do osiągnięcia swoich partykularnych interesów. Oprócz korzyści finansowych z różnych świadczeń socjalnych mogą służyć one za pretekst do odraczania spraw sądowych lub utrzymania zainteresowania wokół własnej osoby (ang. secondary gain).
O nieokreślonej etiologii
[edytuj | edytuj kod]- Posturalny ból pleców: kiedy wyniki dochodzenia diagnostycznego nie ujawniają żadnych zmian poza przyjmowanej nienaturalnej, wymuszonej postawy ciała, stawia się rozpoznanie "zespołu posturalnego" Jest rodzajem niespecyficznego, przewlekłego zespołu bólowego, leczonego za pomocą fizjoterapii.
- Fibromialgia: następny mało swoisty zespół bólowy. Rozpoznanie opiera się na wykryciu przynajmniej 11 z 18 dostępnych "punktów spustowych" (ang. trigger points). Są one ulokowane symetrycznie po obu stronach ciała, zwykle w pobliżu dużych stawów. Rozlany ból utrzymuje się ponad 3 miesiące.
- Zespół gałęzi tylnej (zespół Maigne'a): proponowana jednostka chorobowa, mająca spełniać trzy kryteria: w obszarze unerwionym przez gałąź tylną (grzbietową) nerwu rdzeniowego występują zmiany troficzne skóry, ból ma charakter wywołany uciskiem, brak charakterystycznych zmian w badaniach obrazowych, skuteczne są miejscowe zastrzyki ze środkiem przeciwbólowym.
Należy założyć, że wiele przyczyn bólów pleców pozostaje dotąd niezidentyfikowanych. Każdemu pacjentowi zgłaszającemu takie dolegliwości należy się właściwa uwaga. Błędem jest jednak pośpieszne zlecanie dużej ilości badań dodatkowych albo nakłanianie do poddania się zabiegowi operacyjnemu. Wykorzystując bardziej konserwatywne środki i odczekując pewną ilość czasu można zaoszczędzić wiele środków finansowych i uniknąć ryzyka niepowodzenia terapeutycznego.
Podstawy terapii
[edytuj | edytuj kod]U znacznej większości ludzi ostry napad bólu pleców mija samoczynnie w czasie 4 tygodni (50–75% przypadków), najpóźniej do 3 miesięcy (90% przypadków). Kontrola bólu na poziomie umożliwiającym normalną aktywność fizyczną jest racjonalnym celem leczniczym u większości chorych. Terapia, głównie z powodu niepewnej etiologii schorzenia, ma głównie charakter objawowy. Nawet w wypadku dyskopatii zwykle nie ma potrzeby przeprowadzać interwencji chirurgicznej. Podejście do problemu w wypadku przewlekłych, nawracających dolegliwości jest zbliżone. W obu wypadkach na osiągnięcie sukcesu większy wpływ zdają się mieć czynniki psychologiczne niż stopień zaawansowania zmian stwierdzonych przy badaniu.
Podtrzymanie zwykłej aktywności fizycznej daje niewielką, ale zauważalną korzyść w przeprowadzonych przeglądach systematycznych. Ewentualny odpoczynek w łóżku nie powinien trwać dłużej niż 2 dni. W wypadku rwy kulszowej pomaga wykorzystanie programu łączącego normalne interwencje lekarskie z serią ćwiczeń fizycznych i wsparciem psychologa. W objawowym leczeniu bólów szyi stosuje się kołnierze ortopedyczne, stabilizujące jej położenie.
Farmakoterapia
[edytuj | edytuj kod]Podstawowymi środkiem leczniczym (szczególnie ostrych zespołów bólowych) pozostają niesteroidowe leki przeciwzapalne. Paracetamol i inne substancje przeciwbólowe ze słabiej wyrażoną komponentą przeciwzapalną mogą być trochę mniej skuteczne, jednak rzadziej dają poważne działania niepożądane. Istnieją mocne podstawy do stwierdzenia, że kortykosterydy doustne nie przynoszą ulgi w cierpieniu.
W wypadkach nagłych, silnych bólów można posłużyć się lekami zmniejszającymi napięcie mięśniowe (cyklobenzapryna, tizanidyna, benzodiazepiny). Nie ma pewności, czy leki te są odpowiednie do łagodzenia dolegliwości trwających dłużej niż kilka dni. Należy mieć na uwadze ryzyko popadnięcia w uzależnienie. Pojawiają się doniesienia o korzystnym wpływie środków przeciwdrgawkowym w rodzaju gabapentyny na przewlekłe bóle dyskopatyczne. Nieliczne są dowody na skuteczność tramadolu.
Większość analiz sugeruje, że przepisywanie psychoanaleptyków (trójpierścieniowych środków przeciwdepresyjnych, selektywnych inhibitorów zwrotnego wychwytu serotoniny) poprawia w niewielkim stopniu wyniki leczenia przewlekłego bólu pleców. W wypadku ciężkich stanów, które nie reagują na zwykłe metody leczenia, można wykorzystać środki opioidowe. Nie wiadomo jednak, czy ich stosowanie ma sens w dłuższej perspektywie czasowej.
Zastrzyki podoponowe z kortykosterydów sprawdzają się jako doraźny środek, przynoszący ulgę w ostrym napadzie bólu dyskopatycznego. Nie ma wskazań do ich wykorzystania przy odmiennych przyczynach. Najrozsądniej byłoby wykorzystywać takie zabiegi w wypadku przewlekłych, nawracających dolegliwości.
Terapie niekonwencjonalne
[edytuj | edytuj kod]Poniżej zestawiono szereg niekonwencjonalnych sposobów leczenia bólów pleców wraz z krótkim komentarzem.
Tabela 3. Terapie niekonwencjonalne.
| Metoda | Uwagi odnośnie do skuteczności | Rodzaj bólu |
|---|---|---|
| Terapia manualna (chiropraktyka) | Wykonywana przez profesjonalistów skuteczniejsza od placebo. Korzyści porównywalne do metod konwencjonalnych leczenia bólu. | ostry i przewlekły |
| Stymulacja elektryczna | Dowody skuteczności niezadowalające | ostry i przewlekły |
| Ciepłe okłady | Skuteczny sposób łagodzenia bólu; korzyści z opatrunków zimnych nie są udowodnione | ostry |
| Terapie kognitywno–behawioralne | Pozwalają na skuteczniejsze radzenie z bólem | przewlekły |
| Ćwiczenia kręgosłupa | Mogą pomóc w szybszym powrocie do pracy, ale nie chronią przed kolejnymi kontuzjami | przewlekły |
| Akupunktura | Może przynieść krótkotrwałą ulgę przy nasileniu dolegliwości | przewlekły |
| Masaż | Może przynieść krótkotrwałą ulgę przy nasileniu dolegliwości; akupresura najwydajniejszą metodą[w21] | przewlekły |
Zabiegi chirurgiczne
[edytuj | edytuj kod]Większość przypadków bólu pleców nie wymaga przeprowadzenia operacji. Najważniejszym wskazaniem do zabiegu pozostaje ryzyko utraty funkcji neurologicznych z powodu ucisku na struktury nerwowe. Za pomocą interwencji chirurgicznej można stabilizować uszkodzone kręgi, usuwać wgłobione krążki międzykręgowe, przeprowadzać resekcje przerzutów nowotworowych oraz korygować zmiany zwyrodnieniowe. Do często stosowanych technik należą:
- Dyscektomia
- Spondylodeza
- Laminektomia lub hemilaminektomia
- Foraminotomia
- Usuwanie zrostów
- Wertebroplastyka lub kifoplastyka
- Resekcja guzów nowotworowych
Przypisy
[edytuj | edytuj kod]- ↑ Mikołaj Kamiński, Igor Łoniewski, Wojciech Marlicz, “Dr. Google, I am in Pain”—Global Internet Searches Associated with Pain: A Retrospective Analysis of Google Trends Data, „International Journal of Environmental Research and Public Health”, 17 (3), 2020, s. 954, DOI: 10.3390/ijerph17030954 [dostęp 2020-02-05] (ang.).
- ↑ Pain In The Back? Exercise May Help You Learn Not To Feel It : Shots – Health News : NPR
Bibliografia
[edytuj | edytuj kod]- Anthony S. Fauci, Dennis L. Kasper, Eugene Braunwald: Harrison's Principles of Internal Medicine 17ed.. New York: McGraw-Hill, 2008, s. 107-117. ISBN 0-07-164114-9.
- Porter RS, Kaplan JL: The Merck Manual. Objawy Kliniczne. Wrocław: Elsevier Urban&Partner, 2010, s. 64-74. ISBN 978-83-7609-173-0.
- MJ Turlough Fitzgerald: Neuroanatomia. Wrocław: Elsevier Urban&Partner, 2008, s. 252-254. ISBN 978-83-60290-54-5.
- Heinz Feneis: Ilustrowana anatomia człowieka. Mianownictwo międzynarodowe. Warszawa: PZWL, 2003. ISBN 83-200-2744-6.
- Christine Laine, David Goldmann. In the clinic: low back pain. „Annals of Internal Medicine”, s. ITC5: 1-16, 6 May 2008. American College of Physicians. (ang.).
- Steven P Cohen, Charles E Argof. Management of low back pain. „BMJ”, 2008. (ang.).
- Chou R, Huffman LH. Nonpharmacologic therapies for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline. „Ann Intern Med”, s. 492-504, 2007. (ang.).
- Chou R, Qaseem A, Snow V. Diagnosis and treatment of low back pain: a joint clinical practice guideline from the American College of Physicians and the American Pain Society. „Ann Intern Med”, s. 478-91, 2007. (ang.).
