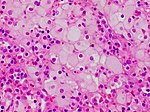
Choroby genetyczne człowieka
Choroby genetyczne człowieka – grupa chorób uwarunkowanych genetycznie występujących u człowieka; upośledzające sprawność życiową, powodujące odchylenia od stanu prawidłowego (statystycznej normy), które mogą być przekazywane jako cecha dziedziczna z pokolenia na pokolenie lub powstawać de novo na skutek zmian i zaburzeń w mechanizmach przekazywania cech dziedzicznych. Powstałe de novo zmiany mogą być przekazywane potomstwu jako cecha (choroba) dziedziczna[1]. Mogą być spowodowane aberracjami strukturalnymi chromosomów, zmianami liczbowymi oraz mutacjami genowymi[2].
Podział chorób genetycznych jest oparty tradycyjnie na podstawowych prawach dziedziczenia. Wyróżnia się choroby jednogenowe[3], które są dziedziczone zgodnie z prawami Mendla i uwarunkowane treścią informacyjną jednego genu, tj. w obrębie pary alleli, występujących w określonym locus genowym. Wśród nich wyróżnia się autosomalne recesywne, autosomalne dominujące i sprzężone z chromosomem płciowym żeńskim X, zwykle określane jako sprzężone z płcią. Kolejną grupę stanowią choroby wielogenowe, warunkowane współdziałaniem wielu genów umiejscowionych w różnych loci[4]. Często objawy tych chorób występują na skutek interakcji z czynnikami środowiskowymi i ujawniają się dopiero wówczas, gdy nasilenie działania tych czynników osiągnie pewną wartość progową, dlatego też mówi się o chorobach wieloczynnikowych. Pojęcia choroby wieloczynnikowe i choroby wielogenowe w wielu pracach naukowych czy podręcznikach są stosowane zamiennie i granica pomiędzy nimi jest płynna[5]. Ostatnią ważną grupę stanowią choroby występujące w związku z nieprawidłowościami liczby (aberracje liczbowe) lub struktury chromosomów (aberracje strukturalne), czyli choroby chromosomalne lub aberracje chromosomalne[2][5].
Genetyczne obciążenie populacji[edytuj | edytuj kod]
Pojęcie genetycznego obciążenia populacji obejmuje wiele elementów składowych. Rozważa się częstość występowania chorób genetycznych, ich skutki dla zdrowia i stopień upośledzenia sprawności życiowej („ciężkość” choroby), czas przeżycia chorych oraz skutki emocjonalne i ekonomiczne dla dotkniętych osób, ich rodzin i społeczeństwa. Większość z tych elementów jest niemożliwa do przedstawienia w sposób ilościowy[5]. Nie daje się jednoznacznie ocenić rozmiaru genetycznego obciążenia populacji ludzkiej, gdyż w miarę uzyskiwania nowych możliwości leczenia lub zapobiegania i zmian kosztów tego postępowania, stopień obciążenia również podlega zmianom[4]. Poza tym ciężko jest ocenić i porównać choroby ujawniające się tuż po urodzeniu i prowadzące do ciężkiego zaburzenia rozwoju i śmierci w pierwszych latach życia (jak mukopolisacharydoza typu I – zespół Hurler), wrodzone choroby powodujące upośledzenie umysłowe i skracające czas życia do około połowy (jak trisomia chromosomu 21 – zespół Downa) i choroby występujące zazwyczaj między 30. a 40. rokiem życia, prowadzące stopniowo do głębokiego upośledzenia, a nieznacznie skracające życie (jak pląsawica Huntingtona[6]). Oceny te są zmienne w czasie[7].
Częstość występowania chorób genetycznych człowieka[edytuj | edytuj kod]
Częstość występowania chorób genetycznych stanowi podstawową, wyjściową informację. Dzięki poznaniu częstości poszczególnych genów w populacji, częstości świeżych mutacji i aberracji chromosomowych, można by przewidzieć liczbę świeżych przypadków chorób genetycznych w kolejnych pokoleniach, natomiast znając czas przeżycia chorych genetycznie i rozkład grup wiekowych w danej populacji, można by określić liczbę chorych. Niestety brak danych całościowych zmusza do posługiwania się fragmentarycznymi, dostępnymi badaniami i dokonywania na ich podstawie oceny szacunkowej. Dane o okresie przeżycia chorych są odmienne w różnych krajach, zaś dostępne rejestry chorób genetycznych wśród żywo urodzonych dzieci nie obejmują chorób ujawniających się w późniejszym wieku oraz genetycznych przyczyn martwych urodzeń i poronień samoistnych[7]. Jedną z najbardziej miarodajnych podstaw do oceny częstości chorób genetycznych jest prowadzony od wielu lat i stale aktualizowany rejestr kanadyjskiej prowincji Kolumbia Brytyjska[8][9]. Jest jedną z podstaw do szacowania częstości chorób genetycznych u ludzi przez Komitet Naukowy Narodów Zjednoczonych ds. Skutków Promieniowania Atomowego (UNSCEAR). Dane zostały skorygowane przez UNSCEAR w świetle badań częstości poszczególnych wybranych chorób genetycznych, zwłaszcza dominujących oraz danych innych rejestrów[7].
| Rodzaj choroby genetycznej | UNSCEAR (1977) | UNSCEAR (szacunek 1982) |
|---|---|---|
| Autosomalne dominujące i sprzężone z chromosomem X | 0,12 | 1,00 |
| Recesywne | 0,11 | 0,10 |
| Chromosomalne | 0,20 | 0,40 |
| Wady wrodzone | 4,28 | 4,30 |
| Inne wieloczynnikowe | 4,73 | 4,70 |
| Wady i choroby wieloczynnikowe | 9,10 | 9,00 |
| Razem choroby genetyczne | 9,44 | 10,50 |
| Choroby | Częstość występowania |
|---|---|
| Pląsawica Huntingtona | 0,5 |
| Neurofibromatosis | 0,4 |
| Dystrofia miotoniczna | 0,2 |
| Torbielowatość nerek | 0,8 |
| Ślepota dominująca | 0,1 |
| Hipercholesterolemia | 2,0 |
| Sferocytoza wrodzona | 0,2 |
| Dentinogenesis imperfecta | 0,1 |
| Osteogenesis imperfecta | 0,04 |
| Zespół Marfana | 0,05 |
| Choroby | Częstość występowania |
|---|---|
| Autosomalne | |
| Mukowiscydoza | 0,4 |
| Głuchota (różne postaci) | 0,5 |
| Ślepota (różne postaci) | 0,2 |
| Fenyloketonuria | 0,08 |
| Galaktozemia | 0,025 |
| Mukopolisacharydozy (różne postaci) | 0,04 |
| Glikogenozy | 0,02 |
| Sprzężone z chromosomem X | |
| Dystrofia mięśniowa Duchenne’a | 0,14 |
| Hemofilia A | 0,01 |
| Cecha | Liczba mutantów na 106 gamet |
|---|---|
| Cechy autosomalne dominujące | |
| Achondroplazja | 6–13 |
| Aniridia | 5 |
| Dystrofia miotoniczna | 8–11 |
| Siatkówczak zarodkowy | 6–12 |
| Akrocefalosyndaktylia | 4 |
| Stwardnienie guzowate | 5–15 |
| Neurofibromatoza | 44–100 |
| Torbielowatość nerek | 65–120 |
| Cechy autosomalne recesywne | |
| Mikrocefalia | 25–49 |
| Rybia łuska wrodzona | 11 |
| Ceroidolipofuscynoza neuronalna typ 3 | 38 |
| Ślepota na barwy całkowita | 28 |
| Fenyloketonuria | 25[13] |
| Cechy sprzężone z chromosomem X | |
| Hemofilia A | 32–57 |
| Hemofilia B | 2–3 |
| Dystrofia mięśniowa Duchenne’a | 46–105 |
| Zespół Blocha i Sulzbergera | 6–20 |
Stopień obciążenia chorobą[edytuj | edytuj kod]
Stopień obciążenia chorobą genetyczną jest bardzo trudny do ujęcia w wymiernych kategoriach i określenia ilościowego. Skutki choroby genetycznej należy rozważać z kilku punktów widzenia: dotkniętej osoby, rodziny i społeczeństwa. Aspekt społeczny jest istotny dla optymalizacji wykorzystania dostępnych środków na ochronę zdrowia oraz dla oceny skutków wprowadzenia mutagenów do środowiska życia i pracy. Próby ilościowej oceny skutków chorób genetycznych podejmowane były przez UNSCEAR i Międzynarodową Komisję Ochrony Radiologicznej (ICRP). Pojęcia opracowane przez te komisje są pomocne w analizie obciążeń genetycznych. Możliwe podejścia do oceny wielkości obciążeń genetycznych[14]:
- wskaźnik szkodliwości (ang. index of harm), opiera się na śmiertelności, ciężkości uszkodzeń, obliczeniu straty czasu pracy w odniesieniu do normalnego zatrudnienia i wyrażona jako liczba lat roboczych na rok i na 1000 zatrudnionych[15];
- analiza odsetka dzieci hospitalizowanych z przyczyn genetycznych i niegenetycznych z uwzględnieniem długości przeciętnego czasu pobytu w szpitalu, liczby ponownych hospitalizacji i przeciętnych kosztów leczenia[c][15].
Formy i możliwości opieki genetycznej[edytuj | edytuj kod]
W celu leczenia zaburzeń genetycznych zostało zatwierdzonych ponad 1800 badań klinicznych na całym świecie. Wciąż jednak większość metod leczenia opiera się na leczeniu lub łagodzeniu objawów w celu poprawy jakości życia osób dotkniętych chorobą genetyczną[16]. Właściwe postępowanie genetyczne wymaga zaangażowania dużych wyspecjalizowanych zespołów, z szerokim udziałem specjalności niemedycznych i paramedycznych, jak psychologów, biologów, socjologów i pracowników socjalnych. Podstawę stanowi właściwe rozpoznanie choroby i ustalenie toku jej dziedziczenia, każda z nich wymaga jak najwcześniejszego wykrycia. Pozwala to na odpowiednio szybkie rozpoczęcie terapii przeciwdziałającej skutkom mutacji (np. w przypadku fenyloketonurii) oraz na udzielenie porady genetycznej rodzinie z chorym dzieckiem w porę przed urodzeniem się kolejnych, również mogących być dotkniętymi chorobą. Wprowadzone zostały diagnostyczne testy przesiewowe (diagnostyka prenatalna)[17]. Trwają także prace nad wykorzystaniem szczepionek DNA do walki z nowotworami i chorobami genetycznymi, jak np. rodzinna polipowatość gruczolakowata czy zespół Lyncha oraz nad uzyskaniem szczepionek produkowanych przez transgeniczne rośliny jadalne. Wprowadzona została także diagnostyka molekularna, czyli ogół metod diagnostycznych opartych na wykrywaniu DNA patogenu lub zmutowanych alleli pacjenta w pobranym od niego materiale biologicznym. Techniki stosowane w diagnostyce molekularnej[18][19]:
- łańcuchowa reakcja polimerazy (PCR) – stosuje się w niej startery komplementarne np. tylko do zmutowanego allelu; jeżeli produkt PCR nie powstanie, to oznacza, że osoba jest zdrowa;
- hybrydyzacja DNA – stosuje się w niej sondę molekularną komplementarną do poszukiwanej sekwencji DNA, co pozwala również na zlokalizowanie zmutowanego allelu w chromosomie; w tej metodzie wykorzystuje się mikromacierze DNA zawierające tysiące sond molekularnych ułożonych w regularny sposób[20][21][22];
- sekwencjonowanie DNA jest wykorzystywane zwykle wtedy, gdy nie ma opracowanych testów diagnostycznych opartych na PCR lub hybrydyzacji DNA; w metodzie tej można ustalić sekwencję całego DNA[23][24];
- cytometria przepływowa umożliwia badanie, liczenie i sortowanie, a także pomiary cech pojedynczych komórek, tempo rutynowej analizy próbek może sięgać 10 000 komórek na sekundę, ma zdolność jednoczesnego mierzenia wielu parametrów (tzw. multipleksing) pojedynczych komórek, co pozwala badaczom i klinicystom zebrać więcej informacji z jednej próbki szybciej, niż innymi metodami[25].
Poziomy analizy chorób genetycznych[edytuj | edytuj kod]
Zmiana (mutacja) w składzie zasad azotowych w DNA chromosomu jądra komórkowego prowadząca do zaburzeń syntezy odpowiednich białek jest podstawą większości chorób uwarunkowanych genetycznie. W związku ze zdegenerowanym charakterem kodu genetycznego, 64 kombinacjom tripletów zasad azotowych odpowiada tylko 20 aminokwasów, więc ok. ⅔ mutacji może być milcząca, synonimiczna (nie znaleźć żadnego wyrazu w syntetyzowanym białku). Tylko ⅓ mutacji prowadzi do zmiany składu powstającego łańcucha polipeptydowego i powoduje zaburzenia noszące nazwę chorób molekularnych. Dotyczą one białek strukturalnych (zaburzenia w strukturze kolagenu), czynnościowych (np. hemoglobinopatii) oraz enzymatycznych, w którym to przypadku powstają zaburzenia zwane błędami przemiany materii lub blokami metabolicznymi. W związku z niepełną jeszcze wiedzą na temat przyczyn molekularnych, ocena i klasyfikacja genetyczna chorób dziedzicznych opiera się nie na prześledzeniu łańcucha biochemicznego zmian zdeterminowanych mutacjami, lecz na ocenie odległych efektów działania genu, tzn. obrazie klinicznym, patomorfologicznym, danych elektrofizjologicznych, analizie chorób genetycznych itd. Zastosowanie nowoczesnych technik analizy DNA pozwala na głębsze poznanie wielu zaburzeń i dokładną identyfikację zmian w DNA. Techniki te rozwinęły nowe podejście zwane genetyką zwrotną, które polega na izolacji genu, uzyskiwaniu produktu białkowego genu i w ten sposób poznaniu mechanizmów patogennych. Genetykę zwrotną stosuje się m.in. do poznania funkcji białka syntetyzowanego pod kontrolą genu dystrofii mięśniowej Duchenne’a (zamiast prawidłowej dystrofiny) oraz defektywne białko powstające w przewlekłej chorobie ziarniczej[26][27].
| Poziom | Rodzaj analizy |
|---|---|
| I | analiza kliniczna, patogenetyczna oraz typu przekazywania dziedzicznego |
| II | identyfikacja nieprawidłowego toru przemiany |
| III | identyfikacja nieprawidłowego białka enzymatycznego |
| IV | identyfikacja łańcucha polipeptydowego, w którym występuje zaburzenie |
| V | identyfikacja substytucji aminokwasowej (w przypadku mutacji punktowej) |
| VI | identyfikacja zmiany w DNA |
Aberracje liczbowe[edytuj | edytuj kod]
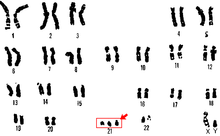
U człowieka często spotykane są trisomie trzech z 22 autosomów[4][2]:
- chromosomu 13 (powoduje zespół Pataua),
- chromosomu 18 (powoduje zespół Edwardsa),
- chromosomu 21 (powoduje zespół Downa),
a także zaburzenia w liczbie chromosomów płci (w tym trisomia chromosomu X). Innych trisomii praktycznie nie obserwuje się, gdyż powodują tak znaczne zaburzenia rozwojowe, że są przyczyną obumierania płodu we wczesnych etapach rozwoju zarodkowego. Podstawowe aberracje liczbowe chromosomów autosomalnych to trisomia chromosomu 21, zespół Pataua i zespół Edwardsa.
Trisomia chromosomu 21[edytuj | edytuj kod]

Trisomia chromosomu 21 jest jedną z przyczyn wystąpienia zespołu Downa, dawniej zwanego pospolicie mongolizmem. Osoby z tą wadą mają mongoidalne rysy twarzy, niski wzrost, szczególny układ bruzd na dłoniach, niezborność ruchów i niedorozwój umysłowy, a przy tym pogodne usposobienie. Zespół Downa wykrywa się metodami diagnostyki prenatalnej. Zaobserwowano, że starsze kobiety w większym stopniu są narażone na ryzyko urodzenia dziecka z tą wadą, niż kobiety młodsze. U matek, które nie przekroczyły 28. roku życia, z zespołem Downa rodzi się jedno dziecko na tysiąc, u matek czterdziestoletnich częstość ta wynosi jeden do stu, a u starszych nawet jeden do pięćdziesięciu[29][30][31].
Zespół Pataua[edytuj | edytuj kod]

Trisomia 13. pary chromosomów (kariotyp 47,XX,+13 albo 47,XY,+13)[33][34]. Najczęstsze objawy[35][36]: niedorozwój umysłowy, wady sercowo-naczyniowe (np. niezrośnięty otwór międzyprzedsionkowy w sercu, dekstrokardia), wnętrostwo, szczelina w tęczówce, rozszczep wargi (tzw. zajęcze usta), holoprozencefalia, anoftalmia, naczyniaki włośniczkowe, wady nerek (np. wielotorbielowatość nerek). Około 0,02% dzieci rodzi się z tą chorobą[37]. Takie dzieci najczęściej umierają w pierwszym roku życia, jedynie kilka procent dożywa 3 lat – spowodowane jest to wewnętrznymi wadami wrodzonymi[38][39][40][41].
Zespół Edwardsa[edytuj | edytuj kod]
Spowodowany jest trisomią chromosomu 18. (47,XX,+18 albo 47,XY,+18)[42]. Częstość występowania zespołu szacowana jest na 1:8000 urodzeń[43]. Do głównych objawów należą: niedorozwój umysłowy, rozszczep wargi i podniebienia, poważne wady nerek i serca[2]. Prowadzi do śmierci we wczesnym dzieciństwie z powodu poważnych nieprawidłowości w budowie wewnętrznej (m.in. niezrośnięty otwór międzyprzedsionkowy). Do objawów należą także: mikrocefalia (małogłowie), łódkogłowie (scaphocephalia), dolichocefalia, wydatna potylica (91%[44]), hiperteloryzm, wąskie szpary powiekowe (80%[44]), wady rogówki i tęczówki, mikrognacja, mikrostomia (86%[44]), poszerzenie szwów i ciemiączek, nisko osadzone, dysplastyczne małżowiny uszne, pojedyncza bruzda zgięciowa dłoni, nadmiar skóry na szyi (86%[44]), szeroko rozstawione brodawki sutkowe (hiperteloryzm brodawek sutkowych – 90%[44]), niedorozwój umysłowy.
| Trisomie autosomalne | 45,X | Triploidia | Tetraploidia | Inne | Ogółem | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| A | B | C | D | E | E(16) | G | |||||
| 4,2 | 1,4 | 4,2 | 8,3 | 4,2 | 12,5 | 12,5 | 25,0 | 20,8 | 4,2 | 2,8 | 100% |
| Wszystkie badane | Normalne | Nienormalne | Typ aberracji | |||||
|---|---|---|---|---|---|---|---|---|
| Trisomie | 45,X | 3n | 4n | Strukturalne | Inne | |||
| 2455 | 1148 | 1307 | 667 | 241 | 227 | 78 | 46 | 38 |
| 100,0% | 46,8% | 53,2% | 27,6% | 9,8% | 9,2% | 3,2% | 1,9% | 1,5% |
Aberracje strukturalne[edytuj | edytuj kod]
Poza mutacjami liczbowymi chromosomów choroby genetyczne wywołują również aberracje strukturalne. Polegają one na nieprawidłowej budowie chromosomu. Największe prawdopodobieństwo ich wystąpienia istnieje w okresie podziału komórki, gdy chromosomy potomne przechodzą do nowo powstających komórek. Najczęściej spotykane choroby związane z aberracjami strukturalnymi (opisane niżej), powstają przeważnie w wyniku przerwania ciągłości chromosomu, a więc odłamania się jego odcinka[4]. Taki odłamany odcinek może połączyć się ponownie z tym samym lub innym chromosomem, co powoduje powstanie inwersji, translokacji, duplikacji albo deficjencji (w wielu źródłach delecji) części chromosomu (np. ramię)[47]. Najczęstszymi chorobami związanymi z uszkodzeniami chromosomów są[48]:
Zespół ustno-twarzowo-palcowy[edytuj | edytuj kod]
Zespoły ustno-twarzowo-palcowe stanowią grupę około dziesięciu chorób. Częstą przyczyną jest translokacja części chromosomu 6 do 1. Objawia się m.in. wadami górnej wargi, podniebienia i jamy ustnej oraz grubymi palcami o krótkich paznokciach[49][50][51]. Jedną z odmian jest zespół Papillona-League-Psaume (ang. orofaciodigital syndrome type I, OFD1), którego podłoże molekularne stanowi mutacja genu OFD1 sprzężonego z chromosomem X (region Xp22.2.), dziedziczącego się dominująco lub genu CXORF5[52][53]. Do głównych objawów należą[54]: malformacje twarzy i jamy ustnej: rozszczep podniebienia, pogrubienie wału dziąseł, nisko osadzone uszy, próchnica zębów, nieobecne boczne zęby sieczne, szeroki grzbiet nosa. Występują także wady ośrodkowego układu nerwowego (40%): brak ciała modzelowatego, heterotopia istoty szarej, przepuklina oponowo-rdzeniowa (rzadko), wodogłowie, torbiele pajęczynówki, nieprawidłowości móżdżku, porencefalia. Występuje często razem z wielotorbielowatością nereki[55][56]. Zespół występuje u kobiet, u mężczyzn jest letalny[57].
Zespół kociego krzyku[edytuj | edytuj kod]
Wywołany jest delecją krótkiego ramienia chromosomu 5. Objawy obejmują niepełnosprawność intelektualną (od lekkiej do głębokiej), jasną karnację, płaczliwość, po porodzie specyficzny płacz dziecka przypominający miauczenie kota[58]. Malformacje podstawy czaszki wskazują na współistnienie nieprawidłowości rozwoju pierwotnego tyłomózgowia (rhomboencephalon) i krtani w trakcie rozwoju zarodkowego[59]. Płacz zanika w ciągu kilku miesięcy[60]. Częstość występowania zespołu ocenia się na od 1:15 000 do 1:50 000 żywych urodzeń[61].
Zespół Wolfa-Hirschhorna[edytuj | edytuj kod]
Wywołany jest częściową delecją krótkiego ramienia chromosomu 4[62]. Objawia się szczególnym charakterystyczną dysmorfią twarzy, niedorozwojem żuchwy, zahamowaniem wzrostu, zaburzeniami rozwoju umysłowego oraz wrodzonymi wadami serca, niska masa urodzeniowa, hipotonia, opóźnienie rozwoju psychoruchowego, małogłowie, anomalia budowy małżowin usznych, wady zamknięcia (rozszczepy podniebienia albo wargi, coloboma tęczówki, wady przegród serca)[63].
Zespoły Angelmana oraz Pradera-Williego[edytuj | edytuj kod]

Zespoły te wywołane są przez mikrodelecje w chromosomie 15 jako konsekwencja zaburzeń imprintingu – brak imprintingu ojcowskiego powoduje zespół Pradera-Williego, a brak imprintingu matczynego – zespół Angelmana[65].
Wiele charakterystycznych cech zespołu Angelmana wynika z utraty funkcji genu UBE3A. Do objawów należą niepełnosprawność intelektualna, ataksja, padaczka (zwykle ujawniająca się przed ukończeniem 3. roku życia), charakterystyczne ruchy przypominające marionetkę i napady śmiechu bez powodu (stąd dawna, zarzucona nazwa zespołu, ang. happy puppet syndrome). Mniej wyrażone są cechy dysmorficzne twarzy, takie jak duże usta (makrostomia), wystający język (glossoptosis), szeroko rozstawione zęby. Tęczówki prawie zawsze mają kolor niebieski. Dzieci z zespołem Angelmana przejawiają różne sensoryzmy, wśród nich częstym jest fascynacja wodą[66].
Zespół Pradera-Williego objawia się m.in. niskim wzrostem, upośledzeniem umysłowym, niedorozwojem narządów płciowych oraz otyłością spowodowaną mniejszym niż u zdrowych ludzi zapotrzebowaniem energetycznym przy jednoczesnym ciągłym niepohamowanym uczuciu głodu (hiperfagia)[67]. Uważa się, że zespół Pradera-Williego jest najczęstszą genetycznie uwarunkowaną przyczyną otyłości[68], której powikłania są główną przyczyną zgonów pacjentów z PWS (należy do nich m.in. ostre rozdęcie żołądka, mogące skutkować jego martwicą[69][70]). Na obraz kliniczny składają się również: hipotonia mięśniowa (spadek napięcia mięśni), hipogonadyzm hipogonadotropowy[71], hipogenitalizm, wnętrostwo[72], zez zbieżny[73], skłonność do hipertermii[74], niezwykle gęsta ślina, zwiększająca podatność na próchnicę[75].
Zespół Di George’a[edytuj | edytuj kod]
Wywołany jest mikrodelecją krótkiego ramienia chromosomu 22[76]. W zespole delecji 22q11.2 dochodzi do zaburzeń rozwoju grasicy i jej aplazji, najczęściej w 6.–10. tygodniu życia płodowego. W konsekwencji rozwija się pierwotny niedobór odporności. Ze względu na wspólne pochodzenie grasicy i gruczołów przytarczycznych z III i IV kieszonki skrzelowej, aplazji grasicy towarzyszą zaburzenia rozwojowe przytarczyc. Do objawów należą także: hipokalcemia (średnio 30%) spowodowana niedorozwojem gruczołów przytarczycznych, wrodzone wady nerek, trudności z karmieniem, choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów (150 razy większe ryzyko), niedokrwistość hemolityczna autoimmunologiczna, idiopatyczna plamica małopłytkowa, autoimmunologiczne enteropatie (choroba trzewna), bielactwo, zwiększone ryzyko zachorowania na choroby psychiczne[77].
Zespół Williamsa[edytuj | edytuj kod]
Wywołany jest delecją materiału genetycznego z regionu q11.23 chromosomu 7. Usunięty region obejmuje więcej niż 25 genów[78]. Szczególną cechą wyglądu osób dotkniętych syndromem Williamsa jest charakterystyczna dysmorfia twarzy – tzw. „twarz elfa”. Osoby dotknięte zespołem Williamsa mogą mieć intelekt mieszczący się w szerokich granicach IQ od 20 do 106. Ludzie dotknięci zespołem Williamsa charakteryzują się tzw. „mową koktajlową”[79] – zdolności językowe są najczęściej obniżone w zakresie semantyki, morfologii, fonologii, ale nie słownictwa[80]. Jest to łatwo zauważalne dla otoczenia, z powodu bogatego słownictwa używanemu przez dzieci dotkniętych tym zespołem. Prawdopodobnie wynika to z połączenia dobrej pamięci słuchowej i trudności z przetwarzaniem języka, co prowadzi do zapamiętywania języka w postaci gotowych zwrotów[81].
Chromosom „Filadelfia”[edytuj | edytuj kod]
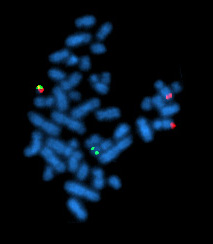
Jest to anomalia chromosomowa w komórkach somatycznych spowodowana delecją jednego ramienia chromosomu 21[51]. Defekt molekularny polegający na translokacji (przeniesienie fragmentu jednego chromosomu na drugi) t(9;22)(q34;q11), powoduje powstanie genu fuzyjnego bcr-abl[82]. Fragment bcr (ang. breakpoint cluster region), znajdujący się na chromosomie 22 w rejonie q11, zostaje połączony z genem abl znajdującym się na chromosomie 9 w rejonie q34[83].
Mutacja jest obserwowana głównie w przewlekłej białaczce limfatycznej[84][85]. Spotyka się ją również w ostrych białaczkach limfoblastycznych (25–30% u dorosłych, około 6% u dzieci[85]), niekiedy również w ostrych białaczkach szpikowych (w poniżej 1% przypadków)[84][86].
Zaburzenia w liczbie chromosomów płci[edytuj | edytuj kod]
Wśród chorób genetycznych częste są również zaburzenia w liczbie chromosomów płci. Niektóre z nich, np. dodatkowy chromosom Y u mężczyzn (XYY), trisomia chromosomu X u kobiet (XXX), rzadko powodują istotniejsze zaburzenia: kobiety (jedna na 1000) mają uwydatnione cechy płciowe i niską inteligencję, natomiast mężczyźni (również 1 na 1000) charakteryzują się wysokim wzrostem oraz bywają nadpobudliwi i infantylni.
Zespół Turnera[edytuj | edytuj kod]

Monosomia chromosomu X aberracja chromosomowa polegająca na występowaniu jednego chromosomu X jest przyczyną zespołu Turnera (dysgenazja gonadialna[51]), będącego jednym z najczęściej występujących chorób spowodowanych monosomią[87]. U człowieka występuje u 5% zygot, ale tylko jedna na 40 ulega dalszemu rozwojowi. Zespół występuje u 1 na 2000–2500 urodzonych dziewczynek[88][89]. Charakteryzują się również niższym wzrostem, szerokim karkiem i niedorozwojem drugorzędowych cech płciowych (niewykształcone piersi, brak owłosienia łonowego); są bezpłodne. Osoby z tą chorobą mają na ciele liczne znamiona barwnikowe. Poza monosomią chromosomu X zespół Turnera może być też spowodowany strukturalnymi zmianami jednego chromosomu X, takimi jak: częściowa lub całkowita delecja krótkiego ramienia chromosomu X (delXp); całkowita delecja długiego ramienia chromosomu X (delXq); izochromosom długiego ramienia chromosomu X (i(Xq)); chromosom pierścieniowy (kolisty, ring-chromosome, r(X)); chromosom markerowy (46,X+m); mozaicyzm, czyli obecność więcej niż dwóch linii komórkowych u jednej osoby, najczęściej 45,X/46,XX i 45,X/46,XY. W zależności od typu zaburzeń będącego u podstaw zespołu Turnera objawy kliniczne są zróżnicowane i nie wszystkie występują.
Niektórzy badacze sugerują, że „czysty” kariotyp 45,X warunkuje letalny zespół i płody o takim kariotypie są ulegają obumarciu[90][91][92]. Hipotezę tę potwierdzają badania kariotypu komórek innych niż limfocyty na obecność mozaicyzmu[93].
Zespół Klinefeltera[edytuj | edytuj kod]
Choroba występująca w populacji mężczyzn, spowodowana występowaniem co najmniej jednego dodatkowego chromosomu X (kariotyp 47,XXY)[94]. Charakteryzuje się brakiem lub ograniczonym rozwojem drugorzędowych cech płciowych, niepłodnością spowodowaną brakiem spermatogenezy oraz nadmierną długością kończyn. Występuje on w przybliżeniu u jednego mężczyzny na 1000[2]. Jest najczęstszą aneuploidią występującą u człowieka[94]. Przyczyną nieprawidłowej liczby chromosomów X w komórce jest nondysjunkcja, zachodząca albo w pierwszym bądź drugim podziale mejotycznym w gametogenezie, albo w podziale mitotycznym rozwijającej się zygoty[95]. Do charakterystycznych objawów należą: wysoki wzrost (ostateczny wzrost chorych to 179,2 ± 6,2 cm[94]), słabiej rozwinięte mięśnie, gynoidalna sylwetka (wynika ona z charakterystycznej budowy klatki piersiowej i miednicy), dłuższe niż przeciętnie kończyny górne i dolne. U pacjentów z kariotypem 47,XXY stwierdza się w zasadzie brak charakterystycznych cech dysmorficznych, które ułatwiałyby rozpoznanie w okresie przedpokwitaniowym. U około 40% mężczyzn XXY stwierdza się taurodontyzm (powiększone zęby trzonowe)[96]; dość często występuje klinodaktylia. Wśród objawów radiologicznych wyróżnia się: zmniejszenie kąta podstawy czaszki, pogłębienie tylnego dołu czaszkowego, nadmiernie upowietrznione zatoki klinowe, małe lub średnich rozmiarów siodło tureckie z nadmiernie rozwiniętymi wyrostkami przednimi i tylnymi, zmniejszenie grubości żuchwy na wysokości jej kąta[97][98], obserwuje się także zmniejszenie rozmiaru jąder o nieprawidłowo twardej konsystencji, zaś ich objętość po ukończeniu pokwitania zwykle nie przekracza 10 ml[99].
Trisomia chromosomu X[edytuj | edytuj kod]
Kolejną nondysjunkcją chromosomów płci jest występowanie u kobiet dodatkowego chromosomu X(XXX). Budowa fizyczna zasadniczo pozostaje bez zmian, jednak jest obniżona płodność. Uczeni nie są zgodni co do wpływu zespołu na funkcje intelektualne. Pojawia się w przybliżeniu u jednej kobiety na 1000[2].
Zespół XYY[edytuj | edytuj kod]
Inne nazwy: zespół Jacobs, niegdyś określany jako zespół nadmężczyzny (supersamca)[100].
Aberracja polega na trisomii heterochromosomów, występowaniu w kariotypie mężczyzn dodatkowego chromosomu Y[101][102]. Zespół cechuje się m.in. wyższym wzrostem, obniżonym ilorazem inteligencji o 10–15 punktów względem rodzeństwa[100][101][103] (różnice tego typu występują jednak naturalnie między rodzeństwem[104]), trudnościami w nauce, opóźnionym zdobywaniem umiejętności mowy i językowych[103][105][106], chorzy są zwykle płodni, potomstwo normalne[107]. Częstość występowania tego zespołu wynosi 0,1% w populacji mężczyzn. Na zapadalność nie wpływa wiek matki czy ojca[100][101][108].
Zespół Swyera[edytuj | edytuj kod]
To choroba genetyczna występująca u kobiet. Kobiety z tą chorobą mają kariotyp typowy dla mężczyzny (XY), jednak część chromosomu Y kluczowa dla rozwoju płci została utracona lub jest nieczynna wskutek mutacji. Do objawów klinicznych zalicza się bezpłodność: gonady obecne w jamie brzusznej nie funkcjonują. Drugorzędowe żeńskie cechy płciowe nie rozwijają się z powodu braku hormonów (estrogenów). Inteligencja niezaburzona[2][109].
Choroby jednogenowe[edytuj | edytuj kod]
Choroby z tej grupy dziedziczą się zwykle zgodnie z prawami Mendla, a mutacje je powodujące dotyczą pojedynczych genów[110]. Ponadto są one głównie związane z wystąpieniem mutacji w genach zlokalizowanych w DNA jądrowym. W zależności od tego, w jakim chromosomie zaszła mutacja (autosomie czy heterosomie) wyróżnia się choroby autosomalne i sprzężone z płcią[111][112]. Ze względu na charakter dziedziczonej cechy, choroby genetyczne jednogenowe dzieli się na dziedziczone dominująco i recesywnie[113]. Wyjątek stanowią choroby mitochondrialne, które dziedziczą się pozajądrowo, gdyż ich etiopatogeneza związana jest z mutacjami w DNA mitochondrialnym, niezależnym od DNA jądrowego. Ponad 4000 chorób człowieka jest spowodowanych przez mutacje pojedynczych genów (prawdopodobnie wiele recesywnych jeszcze nie zostało poznanych)[114][115].
Autosomalne dominujące[edytuj | edytuj kod]

Tylko jedna zmutowana wersja genu jest potrzebna do ujawnienia się cechy (choroby). Zwykle osoba dotknięta chorobą ma jednego chorego rodzica[116]. Dziedziczenie tych chorób charakteryzuje się występowaniem osób o nieprawidłowym fenotypie „pionowo” w rodowodzie, czyli w kilku kolejnych pokoleniach. Niekiedy w poszczególnych rodowodach stwierdza się zjawisko antycypacji polegającym na występowaniu w kolejnych pokoleniach coraz bardziej nasilonych objawów choroby albo też ich wystąpienie we wcześniejszym wieku. Wielu naukowców uważa jednak, że antycypacja jest zjawiskiem jedynie statystycznym. W większości przypadków choroby dominujące są letalne w stanie homozygotycznym, toteż prawdopodobieństwo urodzenia się zdrowego dziecka rodziców heterozygotycznych wynosi 2:1, zaś gdy tylko jeden z rodziców jest chory, szansa ta wynosić będzie 50%[117]. Charakterystyczne cechy, po których należy podejrzewać autosomalny dominujący typ dziedziczenia[118]:
- choroba występuje we wszystkich pokoleniach,
- choroba występuje z równą częstością u obu płci i przez osoby obu płci jest przekazywana,
- dotknięta osoba przekazuje cechę połowie swego potomstwa,
- członkowie rodziny niemający fenotypowych cech choroby mają zdrowe dzieci,
- dwie osoby z podobnymi miernymi nieprawidłowościami fenotypu mają dzieci z dużymi wadami (25%, przy założeniu, że układ homozygotyczny nie jest letalny), podobne do rodziców (50%) i prawidłowe (25%), to można podejrzewać, że rodzice są heterozygotami mającymi cechę dominującą.
Przy dziedziczeniu autosomalnym dominującym zdarza się, że gen ma ograniczoną penetrację. Oznacza to, że choć potrzebna jest tylko jedna zmutowana kopia genu, to nie wszystkie osoby, które ją dziedziczą, będą miały pełny obraz kliniczny bądź w ogóle będą chore[116]. Tego typu choroby są spowodowane najczęściej powtórzeniami trinukleotydów[d][119].
Achondroplazja[edytuj | edytuj kod]
Inna nazwa: chondrodystrofia.
To choroba dziedziczona autosomalnie dominująco, prowadząca do nieprawidłowego kostnienia śródchrzęstnego, co powoduje zaburzenie rozwoju pewnych kości w organizmie i karłowatość[120]. Przyczyną schorzenia jest mutacja genu zlokalizowanego na krótkim ramieniu chromosomu 4 (4p16.3). W postaci homozygotycznej letalna na poziomie zarodkowym – upośledzenie w życiu płodowym. W ponad 99% przypadków tej choroby dochodzi do różnego typu mutacji receptora dla czynnika wzrostu fibroblastów (fibroblast growth factor receptor 3, FGFR3). Jest to zwykle mutacja punktowa, polegająca na substytucji Gly380Arg[121][122]. Częstość występowania w populacji wynosi 1:25 000[120]. Choroba ta w 80% przypadków powstaje de novo. Częstość występowania tej mutacji wzrasta w przypadku ojca w wieku powyżej 35 lat[123]. Do objawów należą karłowatość, skrócenie długości kończyn, szczególnie części proksymalnych, nadmierna lordoza odcinka lędźwiowego kręgosłupa, zwężenie kanału kręgowego w odcinku lędźwiowym, małe sześcienne trzony kręgów, szpotawe kolana, dłoń kształtu trójzębnego, wydatne czoło, zapadnięta nasada nosa, mikromelia (małe dłonie). Długość tułowia w normie[124][125].
Choroba Brugadów[edytuj | edytuj kod]

Dziedziczona autosomalnie dominująco, charakteryzuje się skłonnością do występowania napadowych zaburzeń rytmu o typie częstoskurczu komorowego, który może ustąpić samoistnie lub przekształcić się w migotanie komór i doprowadzić do nagłego zatrzymania krążenia i śmierci. Podłoże molekularne stanowi mutacja w genie SCN5A kodującym kanał sodowy[126][127]. Wskutek tego dochodzi do skrócenia czasu trwania potencjału czynnościowego, zwłaszcza fazy 2, co powoduje zmiany repolaryzacji i wystąpienia pobudzenia nawrotnego[128][129].
Hipercholesterolemia rodzinna[edytuj | edytuj kod]

Podłoże molekularne stanowią mutacje genu LDLR w locus 19p13.2 kodującego białko receptora dla LDL[130]. W związku z autosomalnym dominującym typem dziedziczenia chorują zarówno homozygoty, jak i heterozygoty: przebieg homozygotycznej hipercholesterolemii rodzinnej jest ciężki, choroba powoduje rozwój miażdżycy już w wieku dziecięcym[131]. Heterozygotyczna postać choroby jest jedną z najczęstszych chorób genetycznych (objawia się późno) i drugą najczęstszą, po hipercholesterolemii wielogenowej, postacią hipercholesterolemii pierwotnej. Do częstych objawów należą: żółtaki płaskie powiek, ścięgna Achillesa, guzowate, rąbek starczy rogówki, objawy miażdżycy[132], powiększona wątroba (hepatomegalia), podwyższony poziom triglicerydów[133][134] (350–500 mg% heterozygoty, 700–1200 mg% homozygoty) oraz cholesterolu LDL[134].
Miotonia wrodzona Thomsena[edytuj | edytuj kod]
To choroba mięśni szkieletowych o podłożu mutacyjnym w genie CLCN1 znajdującym się na chromosomie 7q35, charakteryzujące się utrudnieniem wykonywania ruchu po dłuższym odpoczynku. Poprawa następuje po wykonaniu pierwszych kilku ruchów (warm up). Najczęściej zajęte schorzeniem są mięśnie dłoni, kończyn dolnych, żwaczy i powiek. Diagnostyka miotonii Thomsena opiera się na analizie rodowodu chorego i badaniu EMG, w którym obecność ciągów miotonicznych potwierdza chorobę[135].
Pęcherzowe oddzielanie się naskórka[edytuj | edytuj kod]
Grupa genodermatoz, których wspólną cechą jest występowanie pęcherzy wskutek urazów mechanicznych. Wyróżnia się trzy główne grupy, w zależności od miejsca tworzenia się pęcherza: w obrębie naskórka (EB simplex), w obrębie błony podstawnej (EB junctionalis), poniżej błony podstawnej, w skórze właściwej (EB epidermolytica).
Grupa epidermolysis bullosa simplex[edytuj | edytuj kod]

EB Webera-Cockayne’a[edytuj | edytuj kod]
Dziedziczona autosomalnie dominująco[136]. Etiopatogeneza: mutacja genu KRT14 kodującego keratynę 5 i 14 oraz defekt enzymów proteolitycznych[137]. Obraz kliniczny: zmiany występują najczęściej na stopach, rzadziej na dłoniach, pęcherze zwykle pojawiają się u dzieci w wieku około 18 miesięcy, gdy wykazują dużą aktywność ruchową. Zmiany mogą się ujawnić w późniejszym wieku, w późnym dzieciństwie albo u młodych dorosłych. Czynniki nasilające tworzenie pęcherzy to duża wilgotność, wzmożone pocenie się. Błony śluzowe i płytki paznokciowe nie są zajęte[138].
EB Dowlinga-Meary (EB herpetiformis)[edytuj | edytuj kod]
Od innych chorób z grupy epidermolysis bullosa simplex różni się ciężkim przebiegiem i charakterystycznym obrazem w mikroskopie elektronowym (cytoplazmatyczne „kępki” tonofilamentów). Tak jak typ Koebnera i typ Webera-Cockayne’a, typ Dowlinga-Meary EBS wiąże się z mutacjami w genach KRT5 (region 12q13.13) i KRT14 (region 17q21.2)[137]. Objawy[139][140]: uogólnione tworzenie pęcherzy o opryszczkowatym (zgrupowanym) układzie (stąd inna nazwa schorzenia, epidermolysis bullosa simplex herpetiformis), surowicze i krwotoczne pęcherze tworzą się w każdej lokalizacji, przede wszystkim jednak na stopach i podeszwach, dookoła ust, na karku i szyi. Czynnikami zaostrzającymi przebieg choroby są: gorączka, pora roku (miesiące letnie), a także wiek (zmiany nasilają się z wiekiem).
EB wariant Koebnera[edytuj | edytuj kod]
Etiopatogeneza: mutacje w genach keratyny 5 i 14 (KRT4, KRT15)[137]. Ponieważ mutacje w tych samych genach odpowiadają za wystąpienie cech fenotypowych EBS typu Webera-Cockayne’a i typu Dowlinga-Meary, często cechy tych trzech chorób nakładają się na siebie. Zdarza się, że w obrębie jednej rodziny diagnozowano przypadki dwóch różnych typów EBS. Objawy: zmiany są hiperkeratotyczne, pęcherzowe, czasem pęcherze są krwotoczne, niekiedy tworzą się prosaki, mogą wystąpić zaburzenia pigmentacji (hipo- lub hiperpigmentacja) tak jak w odmianie Dowlinga-Meary, czasem zajęte są paznokcie i błony śluzowe[141].
Grupa epidermolysis bullosa junctionalis[edytuj | edytuj kod]
EB Herlitza[edytuj | edytuj kod]
Postać śmiertelna, rzadka, dziedziczona autosomalnie recesywnie, spowodowana mutacją w jednym z genów kodujących trzy polipeptydy lamininy 5: α-3 (gen LAMA3), β-3 (gen LAMB3), albo γ-2 (gen LAMC2)[142]. Obraz kliniczny: występowanie licznych pęcherzy, które łatwo pękają, pozostawiając rozległe nadżerki w obrębie całej skóry i błon śluzowych, również dróg oddechowych (już wewnątrzmacicznie następuje tworzenie pęcherzy i nadżerek, tak że dziecko rodzi się z rozległymi ubytkami naskórka). Ręce i stopy są zwykle stosunkowo najmniej dotknięte przez proces chorobowy. Nigdy nie występuje bliznowacenie, syndaktylia, nie tworzą się prosaki. W wieku około 6 miesięcy wokół ust bądź nosa tworzy się patognomoniczny, niegojący się strup[143][144].
EB z atrezją odźwiernika[edytuj | edytuj kod]
Bardzo rzadka choroba, dziedziczona autosomalnie recesywnie, spowodowana mutacją w genach ITGB4 i ITGA6, która skutkuje obniżoną ekspresją kodowanych przez te geny α6 i (lub) β4 integryny[145][146]. Objawy: zmianom skórnym z reguły towarzyszy wrodzona atrezja odźwiernika (rzadziej atrezja przełyku lub dwunastnicy), dystrofia paznokci i anomalie w zakresie uzębienia, takie jak hipoplazja szkliwa. Tworzenie pęcherzy jest uogólnione, rokowanie bardzo złe, mimo chirurgicznej interwencji; mutacja często jest letalna[147][148].
Grupa epidermolysis bullosa dystrophica[edytuj | edytuj kod]
EB dystroficzna, postać Pasiniego[edytuj | edytuj kod]
Dziedziczona jest w sposób autosomalny dominujący. Obraz kliniczny: pęcherze ustępują z pozostawieniem drobnych, białawych wykwitów grudkowych, umiejscowionych głównie na tułowiu w okolicy krzyżowej, zajęte są śluzówka jamy ustnej i zęby, paznokcie mogą być dystroficzne. W starszym wieku choroba może złagodzić swój przebieg[137][149].
EB dystroficzna, postać Cockayne’a-Toureine’a[edytuj | edytuj kod]
Dziedziczona jest w sposób autosomalny dominujący. Wykwity głównie na kończynach, śluzówka i zęby zajęte w minimalnym stopniu[150].
EB Hallopeau-Siemensa[edytuj | edytuj kod]
Podłoże molekularne: mutacja w genie kodującym kolagen typu VII (COL7A1). Objawy: charakterystyczne jest uogólnione tworzenie pęcherzy w momencie urodzenia lub we wczesnym niemowlęctwie, rozległe bliznowacenie, zmiany w obrębie skóry kończyn, pseudosyndaktylia dłoni i stóp, niekiedy są zajęte paznokcie i zęby, śluzówka przełyku (czego skutkiem jest zwężenie przełyku), stenoza cewki moczowej, odbytu, stulejka, bliznowacenie rogówki lub spojówki. W EB Hallopeau-Siemensa wyraźnie zwiększone jest ryzyko wystąpienia raka kolczystokomórkowego skóry; nowotwór rozwija się na podłożu blizn[151].
Rodzinna polipowatość gruczolakowata[edytuj | edytuj kod]
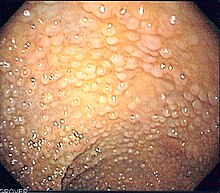
Inne nazwy: ang. familial adenomatous polyposis, FAP.
Choroba ta charakteryzuje się licznymi polipami gruczolakowatymi jelita grubego, powstającymi w 2. dekadzie życia. U nieleczonych chorych niemal we wszystkich przypadkach rozwija się rak jelita grubego. Etiopatogenezę na poziomie molekularnym stanowi mutacja antyonkogenu APC w locus 5q21-22. Mutacje te prowadzą do powstania nieprawidłowych, skróconych, białek[152][153]. W patomorfologii charakterystyczne są różnorodne polipy gruczolakowate[154]. Oprócz tego może współistnieć polipowatość dna żołądka (ang. fundic gland polyps, FGP), polipy dwunastnicy i gruczolaki jelita cienkiego, na ich podłożu mogą rozwijać się nowotwory złośliwe, z których najczęściej występującym w zespole polipowatości gruczolakowatej jest rak jelita grubego, którego ryzyko wynosi niemal 100%[155][154]. Do innych nowotworów często występujących w przebiegu choroby należą: rak tarczycy[156][157], gruczolakorak jelita cienkiego[158][159], hepatoblastoma[160][161][162][163], rak trzustki[156][162][164][165], rak żołądka[156][166][167], rak nadnerczy[162], guzy mózgu – najczęstszym guzem OUN związany z FAP jest rdzeniak[156][162]. W obrazie klinicznym mogą być widoczne zróżnicowane objawy pozajelitowe, takie jak[162]: kostniaki, nieprawidłowości uzębienia (obejmują one m.in. zęby nadliczbowe, wrodzone braki zębów, torbiele zębowe, zębiaki), guzy desmoidalne (miejscowo złośliwy guz najczęściej zlokalizowany w jamie brzusznej), torbiele epidermoidalne[156], wrodzona hipertrofia barwnikowa siatkówki. Odmiany FAP: zespół Gardnera – w przebiegu choroby występują setki, a nawet tysiące polipów jelita grubego, którym towarzyszy powstawanie guzów mezodermalnych o typie kostniaków, guzów desmoidalnych, torbieli naskórkowych oraz przerostu nabłonka barwnikowego siatkówki (CHRPE, ang. Congenital Hypertrophy of the Retinal Pigment Epithelium); zespół Turcota – współwystępują guzy mózgu i polipy okrężnicy; poronna postać FAP – mniej agresywny wariant FAP, w jego przebiegu powstaje mniej polipów (10–100) i rozwijają się one w późniejszym wieku[168][154].
Wielotorbielowatość nerek[edytuj | edytuj kod]

Inne nazwy: zwyrodnienie torbielowate nerek, łac. degeneratio polycystica renum, ang. polycystic kidney disease, PKD.
Dwa główne typy wielotorbielowatości nerek są klasyfikowane według ich wzorów dziedziczenia (bardzo podobne do siebie objawowo): wyróżnia się wielotorbielowatość nerek dziedziczoną autosomalnie dominująco (ang. autosomal dominant polycystic kidney disease, ADPKD) i postać autosomalną recesywną (autosomal recessive polycystic kidney disease, ARPKD). Choroba ta występuje u ludzi i innych zwierząt. Wielotorbielowatość nerek objawia się obecnością licznych torbieli w obu nerkach[169]. Choroba zajmuje również wątrobę, trzustkę, rzadko serce i mózg[170]. Etiopatogenezę stanowią mutacje przynajmniej w 2 genach: PKD1 i PKD2, kodujących, odpowiednio, białka policystynę-1 i policystynę-2. Gen PKD1 znajduje się w locus 16p13.3[171][172], locus genu PKD2 to 4q13-23. ARPKD jest spowodowana mutacją genu PKHD1 kodującego fibrocystynę[173]. Wiek rozpoznania wielotorbielowatości, ciężkość jej przebiegu i obecność powikłań pozanerkowych zależy od rodzaju mutacji[174]. W postaci PKD dziedziczonej autosomalnie dominująco w obrazie klinicznym oprócz zwyrodnień nerek obserwuje się objawy, takie jak[175][176]: torbiele wątroby, najczęściej bezobjawowe, torbiele śledziony, trzustki i płuc (rzadziej), tętniaki tętnic podstawy mózgu, wypadanie płatka zastawki mitralnej lub inne zastawkowe wady serca (niedomykalność zastawki mitralnej, niedomykalność zastawki trójdzielnej), tętniaki aorty, uchyłkowatość jelita grubego, przepukliny brzuszne.
Zespół Costello[edytuj | edytuj kod]

Inne nazwy: łac. syndroma Costello, ang. Costello syndrome, faciocutaneoskeletal syndrome, FCS syndrome.
To choroba genetyczna i zespół wad wrodzonych, dziedzicząca się autosomalnie dominująco, która spowodowana jest uszkodzeniem genu HRAS zlokalizowanego na ramieniu krótkim chromosomu 11, w regionie p15[178]. GTP-aza kodowana przez gen HRAS bierze udział w szlaku Ras-MAPK[179]. Zespół Costello jest zespołem genetycznym dziedziczonym autosomalnie dominująco, z pełną penetracją genu[179][180]. Częstość występowania: 1 na 24 000 000 żywych urodzeń. Charakterystyczne cechy fenotypowe osoby chorej: niedobór wzrostu, opóźniony rozwój psychoruchowy, nadmierna wiotkość małych stawów, hiperpigmentacja skóry, charakterystyczny wygląd twarzy oraz niepełnosprawność intelektualna[179]. Wśród objawów występują liczne zaburzenia kardiologiczne (np. zwężenie drogi odpływu prawej komory), gastroenterologiczne (np. przerostowe zwężenie odźwiernika), ortopedyczne (np. deformacja klatki piersiowej) i neurologiczne (np. napady padaczkowe)[180].
Zespół Crouzona[edytuj | edytuj kod]
Zespół Crouzona, inaczej dysostoza czaszkowo-twarzowa (łac. dysostosis craniofacialis) to choroba genetyczna o najprawdopodobniej autosomalnym dominującym typie dziedziczenia[181]. Spowodowana jest mutacją w genie FGFR2 kodującym receptor czynnika wzrostu fibroblastów (ang. fibroblast growth factor receptor-2) w locus 10q26[182]. Objawia się licznymi deformacjami twarzy, m.in. „gotyckim” podniebieniem, nisko osadzonymi uszami, hiperteloryzmem, wytrzeszczem gałek ocznych (łac. proptosis) prowadzącym do zaniku nerwu wzrokowego, hipoplazją szczęki (pozorny prognatyzm) i nieprawidłowym uzębieniem.
Zespół Lyncha[edytuj | edytuj kod]
To dziedziczny rak jelita grubego niezwiązany z polipowatością[183] (ang. hereditary non-polyposis colorectal cancer, HNPCC), stanowiący około 1–3% wszystkich raków jelita grubego[184][185]. Średni wiek wystąpienia nowotworu złośliwego jelita grubego wynosi około 44 lata[186]. Zespół wiąże się z 80% ryzykiem zachorowania na raka jelita grubego[187]. Najczęściej stwierdza się mutacje genów hMSH2 (human mutS homolog 2 w locus 2p21-22) i hMLH1 (human mutL homolog 1 w locus 3p21.3-23)[188][189]. Dziedziczenie zespołu jest autosomalne dominujące. W przeważającej części (około 70% przypadków) rak występuje w prawej połowie okrężnicy[190][191]. Występują dwie różniące się od siebie postacie choroby: zespół Lyncha I – rak dotyczy tylko jelita grubego; zespół Lyncha II – z rakiem jelita grubego współistnieją nowotwory złośliwe trzonu macicy, jajnika, żołądka, jelita cienkiego, nerek, moczowodu, a rzadziej skóry, dróg żółciowych i guzy centralnego układu nerwowego[192][193][194][195].
Zespół Marfana[edytuj | edytuj kod]
Choroba dziedziczna (dziedziczenie autosomalne dominujące, duża penetracja genu, różnorodna ekspresja[196]) tkanki łącznej z grupy fibrylinopatii o dużej zmienności fenotypowej. Przyczyną zespołu jest mutacja w genie fibryliny-1 (FBN1) w locus 15q 15-21[197] lub 5q 23–31[198]. Mutacja w około 25% występuje de novo (nieodziedziczona po rodzicach)[199]. Zmiany narządowe w przebiegu zespołu Marfana dotyczą całego organizmu, niemniej najbardziej charakterystyczne to te związane z narządem wzroku, układu ruchu, serca i naczyń krwionośnych. Częstość zespołu szacowana jest na 10–20:10 000[200]. W przebiegu choroby występują liczne objawy[201]: wysokie i wąskie podniebienie, stłoczenie zębów, wady narządu wzroku (występują u przynajmniej 60% chorych, należą do nich enoftalmia, zwichnięcie soczewki (typowe dla zespołu i najczęściej diagnozowane), krótkowzroczność, astygmatyzm, zwiększony wymiar gałki ocznej w osi długiej, płaska rogówka, i inne[202]), odma opłucnowa, rozedma płuc, wysoki wzrost, wady sercowo-naczyniowe (np. niedomykalność zastawki aorty[e], niedomykalność zastawki mitralnej, wypadanie płatka zastawki mitralnej, hipotonia, zastoinowa niewydolność serca, wypadanie płatka zastawki trójdzielnej, epizodyczna tachykardia nadkomorowa lub bradykardia, przedwczesne wapnienie pierścienia zastawki mitralnej, tętniak aorty wstępującej, rzadziej w innych odcinkach[f]), wady układy pokarmowego (np. zaburzenia wchłaniania pokarmu z żołądka/jelita cienkiego, nieprawidłowa perystaltyka jelit), wady układu kostnego (np. klatka piersiowa szewska)[204], skolioza[205], przeprost stawu kolanowego (genu recurvatum), rozstępy skórne[206].
Zespół Morgagniego-Stewarta-Morela[edytuj | edytuj kod]
Inne nazwy: ang. Morgagni-Stewart-Morel syndrome, Morgagni’s trias, łac. hyperostosis frontalis interna[207].
Jest to rzadka choroba genetyczna o nie do końca poznanej etiologii i etiopatogenezie, dziedziczona autosomalnie dominująco[208][209], związana z przerostem i nadreaktywnością kory nadnerczy wskutek nadmiernego wydzielania ACTH. Sugerowano również związek objawów z podwyższonymi poziomami prolaktyny, ponieważ w populacji kobiet z mlekotokiem na tym tle hyperostosis frontalis występowała w 43% przypadków[210]. Na obraz kliniczny składają się objawy, takie jak[211]: otyłość, przerost wewnętrznej powierzchni kości czołowej (hyperostosis frontalis interna)[212], wirylizm i hirsutyzm[213], brak miesiączki[214], zaburzenia tolerancji glukozy, cukrzyca, polifagia, polidypsja, poliuria[215][210]. Objawy podmiotowe stanowią: zmęczenie, senność, zaburzenia widzenia, zawroty i bóle głowy, dzwonienie w uszach, zaburzenia węchu. Mogą występować zaburzenia psychiczne, spowodowane przerostem kości czołowych i rozpoznawane jako zespół czołowy[216].
Zespół Nagera[edytuj | edytuj kod]
Dziedziczona autosomalnie dominująco choroba z grupy dyzostoz kończynowo-twarzowych, wynik zaburzeń kształtowania się drugiej i trzeciej kieszonki skrzelowej oraz zawiązków kończyn podczas rozwoju embrionalnego[217]. Spowodowana jest uszkodzeniem genu SF3B4 znajdującego się na długim ramieniu chromosomu 1, w regionie q21. Gen SF3B4 koduje nukleoproteinę U2 splicesomu, który bierze udział w regulacji genów wczesnej embriogenezy poprzez wycinanie sekwencji niekodujących (splicing) z prekursorowego mRNA oraz w specjalizacji tkanek. Obraz kliniczny stanowią objawy, takie jak: zaburzenia rozwoju twarzoczaszki (hipoplazja łuków jarzmowych, mikrognacja, małe i obrócone ku tyłowi małżowiny uszne) oraz brak kciuków, niedorozwój krtani, głuchota, niedorozwój przewodów słuchowych zewnętrznych, bez objawów niepełnosprawności intelektualnej[218].
Zespół Tourette’a[edytuj | edytuj kod]
Jest to choroba dziedziczona w sposób autosomalny dominujący. Skutkiem mutacji są zmiany w niezidentyfikowanych genach. Część przypadków można wyjaśnić zaburzeniami w syntezie histaminy[219][220]. Objawami klinicznymi są tiki (w tym wokalne) i zachowania obsesyjne, pojawia się zjawisko echolalii. Występuje w nim szereg neurologiczno-psychicznych objawów o niewyjaśnionym podłożu[221]. Choroba pojawia się przed 18 rokiem życia i nasila z wiekiem. Nasilenie objawów bywa bardzo różne (wiele nie wymaga leczenia).
Autosomalne recesywne[edytuj | edytuj kod]
Większość z opisanych dotychczas chorób jest dziedziczona autosomalnie recesywnie, choć jeszcze wiele z nich prawdopodobnie nie zostało poznanych[110]. Wiąże się to z tym, że aby cecha warunkowana przez allel recesywny się ujawniła, obie wersje genu muszą być wadliwe (zmutowane). Dotknięci chorobą mają zwykle zdrowych rodziców, którzy mają po jednym zmutowanym allelu (i są określani jako nosiciele)[222]. Jeśli jest dwoje zdrowych rodziców, z których każdy ma jedną kopię zmutowanego genu, to ryzyko posiadania dzieci dotkniętych zaburzeniem wynosi 25% z każdej ciąży[223]
| Nazwa choroby | Lokalizacja genu na chromosomie |
|---|---|
| Jaskra wrodzona (glaucoma) | chromosom 11 |
| Małogłowie prawdziwe | 1q31 – q32.1 |
| Galaktozemia | 9p13 |
| Mukopolisacharydoza I (choroba Hurler) | 22q11 |
| Fukozydoza | 1p34 |
| Mannozydoza | 19p13.2 – q13.2 |
| Choroba Taya i Sachsa | 15q22 – q25.1 |
| Leukodystrofia metachromatyczna | 22q13.31 – qter |
| Fenyloketonuria | 12q24.1 |
| Glikogenoza II (choroba Pompego) | 17q23 |
| Choroba Wilsona | 13q14 |
| Mukowiscydoza | 7q23.3 – q23.1 |
Alfa-mannozydoza[edytuj | edytuj kod]
To lizosomalna choroba spichrzeniowa[225], spowodowana niedoborem enzymu lizosomalnego, α-mannozydazy, dziedziczona autosomalnie recesywnie[226]. Podłoże molekularne stanowi mutacja w genie białka enzymu MAN2B1 w locus 19p13.2-q12. Rozpoznanie stawiane jest na podstawie pomiaru aktywności enzymu w leukocytach albo innych komórkach jądrzastych bądź testy genetyczne[227]. Możliwe jest rozpoznanie prenatalne[228]. Do objawów klinicznych należą: pierwotny niedobór odporności, nieprawidłowości szkieletu (np. stopa końsko-szpotawa) i cechami dysmorficznymi twarzy, upośledzenie słuchu, makroglosja i opóźnienie umysłowe. Chorobę opisał Ockerman w 1967 roku[229][230].
Alkaptonuria[edytuj | edytuj kod]
Rzadka, genetycznie uwarunkowana choroba polegająca na enzymatycznym defekcie metabolicznym w szlaku przemian aminokwasów aromatycznych: tyrozyny i fenyloalaniny[231]. Alkaptonuria jest dziedziczona w sposób autosomalny recesywny i charakteryzuje się wydalaniem z moczem dużych ilości kwasu homogentyzynowego (ciemniejącego na powietrzu[232]), niebieskawo-czarnym zabarwieniem tkanki łącznej (ochronoza)[233] oraz zmianami zwyrodnieniowymi stawów i kręgosłupa. Mutacje dotyczą genu oksydazy kwasu homogentyzynowego (HGD), zlokalizowanego na chromosomie 3 (3q13.33)[234][235].
Analgezja wrodzona[edytuj | edytuj kod]
Rzadka choroba spowodowana mutacją w genie SCN9A w locus 2q24[236], który odpowiada za przekazywanie pomiędzy komórkami nerwowymi impulsów bólowych do mózgu. Dziedziczona jest autosomalnie recesywnie[237]. Chorzy są zdolni do odbioru bodźców pozabólowych: dotyku, ciepła, zimna, łaskotania. Nie odczuwają jednak żadnych czynników bólowych, co może stwarzać zagrożenie życia[238]. Dzieci dotknięte chorobą mogą osiągnąć wiek dojrzały, ale ich przewidywana długość życia jest dużo krótsza od reszty populacji z uwagi na brak reakcji na stany zagrażające zdrowiu i życiu, np.: oparzenie, skaleczenie, złamanie nogi.
Anemia sierpowata[edytuj | edytuj kod]

Anemia sierpowata to rodzaj wrodzonej anemii (niedokrwistości) polegającej na wadzie budowy hemoglobiny[239]. Mutacja punktowa w genie β-globiny powoduje zmianę pojedynczego aminokwasu w sekwencji białka (z kwasu glutaminowego na walinę). Hemoglobinę z taką mutacją określa się jako hemoglobinę S (HbS) w przeciwieństwie do normalnej hemoglobiny A (HbA) u dorosłych. Choroba dziedziczy się w sposób autosomalny (nie jest sprzężona z płcią) i częściowo recesywny – nosiciele tylko jednej kopii wadliwego genu (heterozygoty) zwykle nie mają objawów klinicznych, choć ich erytrocyty zawierają ok. 40% HbS[240][241]. Heterozygoty są również w dużym stopniu odporne na malarię. Zjawisko takie nazywa się przewagą heterozygot lub naddominacją. Naddominacja powoduje, że na terenach występowania malarii mutacja powodująca anemię sierpowatą utrzymuje się w populacji[2][242].
Choroba Andersen[edytuj | edytuj kod]
Rzadka, śmiertelna (zgon następuje przeważnie w wieku 3–5 lat z powodu niewydolności wątroby) choroba genetyczna, dziedziczona autosomalnie recesywnie, spowodowana mutacją w genie GBE1, znajdującym się na chromosomie 3p12, która skutkuje defektem enzymu rozgałęziającego glikogen. Powstaje glikogen o nienormalnie długich łańcuchach podobnych do tych jakie znajdują się w amylopektynie. Efektem tego jest nagromadzenie nieprawidłowego strukturalnie glikogenu w narządach, głównie w wątrobie i mięśniach (mimo na ogół prawidłowej jego zawartości w wątrobie). Do objawów należą: hepatomegalia i splenomegalia, marskość wątroby, niewydolność wątroby, hipotonia mięśniowa, upośledzenie wzrostu, niewydolność serca[243][244].
[edytuj | edytuj kod]
Leukodystrofia gąbczasta (inna nazwa) jest dziedziczoną w sposób autosomalny recesywny, zwyrodnieniową chorobą układu nerwowego z początkiem w okresie prenatalnym. Istotą choroby jest zwyrodnienie istoty białej i szarej mózgu jako skutek niedoboru N-acetyloaspartazy, spowodowanego mutacją (najczęstsza mutacją jest tranzycja A>C, skutkująca zamianą kwasu glutaminowego przez alaninę w pozycji 285 białka enzymu. Ponieważ zmiana dotyczy centrum aktywnego dochodzi do całkowitego zablokowania aktywności enzymu) w kodującym ten enzym genie ASPA w locus 17pter-p13[245]. Zwyrodnienie gąbczaste wyodrębniono jako osobną jednostkę chorobową w 1949 roku, a pierwszy opis choroby pozostawiła Myrtelle Canavan w 1931[246]. W zależności od postaci choroby wyróżnia się następujące objawy: postać wrodzona i dziecięca – wielkogłowie, zespół wiotkiego dziecka, opóźnienie rozwoju motorycznego i umysłowego, napady padaczkowe. W dalszym etapie dochodzi do niedowładu spastycznego i zespołu opuszkowego co prowadzi do śmierci w ciągu kilku lat; postać młodzieńcza i dorosłych – otępienie, objawy móżdżkowe, zwyrodnienie barwnikowe siatkówki, obraz choroby jest mniej charakterystyczny. Mikroskopowo obserwuje się m.in. zmiany w komórkach Purkiniego móżdżku i w jądrze zębatym, demielinizacja w obrębie zmian gąbczastych i poza nimi, aksony zazwyczaj zachowane, brak produktów rozpadu mieliny, w korze mózgu następuje rozplem astrogleju[247]. Dla patomorfologii charakterystyczny jest obraz makroskopowy: odpowiednio do klinicznie widocznego wielkogłowia mózg jest duży i ciężki (czasem nawet o 80% normy), jednak wraz z czasem trwania choroby ulega on zmniejszeniu[248][249][250].
Choroba Coriego[edytuj | edytuj kod]
To choroba metaboliczna, dziedziczona w sposób autosomalny recesywny, spowodowana niedoborem amylo-1,6-glukozydazy (jednej części układu enzymatycznego glikogenu rozkładającej łańcuchy boczne)[251][252]. Przebieg kliniczny tej choroby jest podobny do glikogenozy typu I, ale łagodniejszy. Do objawów należy hepatomegalia, która jest obecna jest u małych dzieci z tą chorobą i czasami zmniejsza się, znika z wiekiem. Niedobór ten prowadzi do nadmiernego odkładania nieprawidłowego glikogenu w mięśniach, wątrobie, a także w sercu. Zostało zidentyfikowanych sześć podgrup, z których podgrupy typu IIIa i IIIb są najczęstsze[253]. Szacuje się, że w Stanach Zjednoczonych choroba występuje z częstością 1/100 000 żywych urodzeń[254].
Choroba Gauchera[edytuj | edytuj kod]
Lizosomalna choroba spichrzeniowa, dziedzicząca się w sposób autosomalny recesywny, spowodowana mutacją w genie GBA kodującym białko enzymu glukocerebrozydazy[255]. Wyróżnia się kilka postaci klinicznych choroby: typ 1 nieneuronopatyczny o przewlekłym przebiegu (szacunkowo 1 przypadek na 50 000 urodzeń)[256], typ 2 ostry neuronopatyczny niemowlęcy (szacunkowo 1 przypadek na 100 000 urodzeń)[257], typ 3 podostry neuronopatyczny (szacunkowo 1 przypadek na 100 000 urodzeń)[258].
Choroba Hersa[edytuj | edytuj kod]
Podobnie jak większość chorób jednogenowych dziedziczona w sposób autosomalny recesywny. Spowodowana jest mutacją w genie PYGL znajdującym się na chromosomie 14. Aberracja skutkuje brakiem fosforylazy glikogenowej (wątrobowej). Niedobór ten prowadzi do nadmiernego odkładania glikogenu w wątrobie (przy prawidłowej strukturze narządu). Objawami, które najczęściej występują są: hepatomegalia, hipoglikemia, hiperlipidemia[259].
Choroba McArdle’a[edytuj | edytuj kod]
Najczęstszą mutacją będącą podłożem molekularnym tej rzadkiej choroby jest występująca w populacji białej (ang. Caucasian population) tranzycja cytozyny w tyminę (p.R50X) powodująca przedwczesną terminację translacji[260]. Drugą, pod względem częstości występowania, jest mutacja p.G205S skutkująca wytworzeniem nieaktywnego enzymu[261][262]. Dziedziczona jest w sposób autosomalny recesywny. Mutacja skutkuje niedoborem enzymu – mięśniowej fosforylazy glikogenowej, który powoduje nadmierne gromadzenie się glikogenu w mięśniach[263][264]. Do objawów należą bóle mięśniowe, mioglobinuria, podwyższenie poziomu enzymów mięśniowych we krwi po wysiłku[265].
Choroba Pompego[edytuj | edytuj kod]
Jedyna z glikogenoz należąca do grupy lizosomalnych chorób spichrzeniowych. Podłoże molekularne stanowi mutacja w genie GAA w części chromosomu 17q25[266]. Skutkuje to brakiem enzymu – α-glukozydazy (kwaśnej maltazy)[267]. Efektem tego jest zaburzenie spichrzania glikogenu w organizmie, przy czym nie występują znaczące zaburzenia metabolizmu węglowodanów i epizody hipoglikemii[268]. Niedobór ten powoduje zwiększone odkładanie glikogenu w wątrobie, mięśniach, sercu, komórkach glejowych, jądrach ruchowych pnia mózgu i rogach przednich rdzenia kręgowego. Występują trzy postacie choroby. Wspólnymi dla nich objawami są hipotonia i słabość mięśniowa, niewydolność serca i oddechowa[269][270][271].
Choroba Stargardta[edytuj | edytuj kod]
Inne, często spotykane nazwy: dno żółto-plamiste, Stargardt’s disease, STGD, fundus flavimaculatus.
Choroba Stargardta jest najczęstszą postacią dziedzicznego zwyrodnienia plamki nieletnich, dziedziczona autosomalnie recesywnie, to ciężka forma MD, która rozpoczyna się w późnym dzieciństwie i prowadzi do całkowitej ślepoty. Schorzenie to objawowo podobne do związanego z wiekiem zwyrodnienia plamki żółtej, i występuje w przybliżeniu u 10 000 dzieci[272][273]. Podłoże molekularne stanowi mutacja w genie ABCA4, rzadziej CNGB3 albo ELOVL4. W wyniku ekspresji ABCA4 wytwarzane jest białko zaangażowane w transport energii do i z komórek fotoreceptorów w siatkówce. Mutacje w genie ABCA4 powodują wytwarzanie dysfunkcyjnego białka, które nie może wykonywać swojej funkcji transportowej, co prowadzi do akumulacji żółtej substancji tłuszczowej – lipofuscyny. Gromadząc się w siatkówce, materiał ten powoduje plamki, a ostatecznie utratę wzroku[272][274]. W wyniku degeneracji komórek fotoreceptorów następuje utrata wzroku. Chorobę jako pierwszy opisał berliński okulista Karl Stargardt w 1909 roku[275][276].
Choroba tangierska[edytuj | edytuj kod]
Inne nazwy: choroba wyspy Tangier, rodzinny niedobór HDL, Analphalipoproteinemia, TGD[277].
Choroba Tanger jest dziedziczona autosomalnie recesywnie, charakteryzuje się znacznie obniżonym poziomem w osoczu lipoprotein wysokiej gęstości (HDL), co powoduje nagromadzenie w tkankach estrów cholesterolu. Przyczynę stanowi mutacja w genie ABCA1 (ATP-binding cassette-1, 600046) na chromosomie 9q31[277][278]. Obraz kliniczny obejmuje bardzo wiele różnych objawów, należą do nich m.in.: żółto-pomarańczowy kolor migdałków, powiększenie wątroby, śledziony i węzłów chłonnych, hipertrójglicerydemia i nienormalne resztki chylomikronu, żółtaki, splenomegalia, zmętnienie rogówki[277]. Ten zespół chorobowy został odkryty na wyspie Tangier w pobliżu wybrzeży Wirginii.
Choroba Taruiego[edytuj | edytuj kod]
Jest to bardzo rzadka choroba spichrzeniowa, której podłożem są mutacje w obrębie chromosomu 12p13, dziedziczona autosomalnie recesywnie. Bezpośrednią przyczyną choroby jest niedobór fosfofruktokinazy (w mięśniach prawie całkowity; w erytrocytach około 50% aktywności). Fosfofruktokinaza jest enzymem, który katalizuje konwersję fruktozo-6-fosforanu do fruktozo-1,6-difosforanu podczas glikolizy, toteż niedobór tego enzymu powoduje nadmierne nagromadzenie glikogenu w tkankach, w których występuje deficyt PFK. Objawy są podobne do tych jakie występują w chorobie McArdle’a (są to głównie bóle i skurcze mięśni, podwyższone stężenie enzymów mięśniowych po wysiłku, mioglobinuria). Występują trzy warianty choroby: z wyjątkiem wariantu niemowlęcego, który szybko prowadzi do zgonu, pozostałe typy schorzenia przebiegają jedynie z niewielkim upośledzeniem komfortu życia[279][280][281].
Choroba Urbacha-Wiethego[edytuj | edytuj kod]
Przyczyną jest mutacja z utratą funkcji w genie ECM1, kodującym białko macierzy pozakomórkowej[282], prowadzi ona do nieprawidłowości w budowie skóry i błon śluzowych, a także zwapnień w płatach skroniowych (w tym w ciałach migdałowatych)[283]. Na obraz kliniczny choroby składają się objawy: bliznowacenie skóry, grudki powiek, chrypka, padaczka, zaburzenia psychiczne. Opisano około 300 przypadków, z czego około 25% wśród potomków Holendrów i Niemców w Afryce Południowej[284][285].
Choroba Wilsona[edytuj | edytuj kod]
Jest to choroba wywołana dziedziczoną autosomalnie recesywnie mutacją genu ATP7B na chromosomie 13 (13q14.3), kodującego białko ATPazę ATP7B[286]. Choroba Wilsona jest chorobą metabolizmu miedzi, która powoduje objawy uszkodzenia narządów wewnętrznych związane ze odkładaniem się tego pierwiastka w wątrobie, mózgu, rogówce oka i nerkach. Największe znaczenie kliniczne ma uszkodzenie wątroby prowadzące do marskości tego narządu i różnego typu zaburzenia neuro-psychiatryczne[287].
Choroba van Buchema[edytuj | edytuj kod]
Inne nazwy to: łac. hyperostosis corticalis generalisata, ang. van Buchem syndrome, VBCH[288].
Tą rzadką chorobę powoduje duża delecja 52 kpz około 35 kpz w dół od locus genu SOST, obejmującą tzw. SOST-specific regulatory element. Podobny fenotyp określany jako typ 2 choroby van Buchema spowodowany jest mutacjami genu LRP5 w locus 11q13.4. Dziedziczenie typu 1 jest autosomalne recesywne[288], w typie 2 autosomalne dominujące[289].
Do charakterystycznych objawów należą zwiększenie grubości kości, często rozszerzona szczęka, ale także powiększenie czaszki, żeber, trzonu kości długich, jak i rurowych kości dłoni i stóp, powodując hiperostozę korową zwiększenie gęstości kości korowej czaszki. Kliniczne konsekwencje zwiększonej grubości czaszki to porażenie nerwu twarzowego, powodujące utratę słuchu, zaburzeń widzenia, ból neurologiczny, a także bardzo rzadko ślepotę wynikającą z atrofią i zanikiem nerwu wzrokowego oraz osteoskleroza, hiperfosfatemia. Anomalie kostne pojawiają się w pierwszej dekadzie życia i postępują z wiekiem[288][290].
Choroba von Gierkego[edytuj | edytuj kod]
Jest to najczęstsza z glikogenoz, stosunkowo rzadka choroba genetyczna, dziedziczona w sposób autosomalny recesywny. Polega na braku glukozo-6-fosfatazy, enzymu niezbędnego w procesie glukoneogenezy (w GSD Ia, czyli jej właściwej postaci). Wśród objawów klinicznych dominuje hepatomegalia, hipoglikemia, ketonuria, okresowa neutropenia oraz kwasica mleczanowa[291]. Odmiana GSD Ib jest spowodowana brakiem translokazy glukozo-6-fosforanu. W wyniku tego niedoboru glukozo-6-fosforan nie może przedostać się do mikrosomów (w błonie mikrosomalnej znajduje się glukozo-6-fosfataza)[292][293][294].
Cystynoza[edytuj | edytuj kod]

Inne nazwy: ang. cystinosis, late-onset juvenile or adolescent nephropathic[295].
Cystynoza to choroba metaboliczna zaliczana do lizosomalnych chorób spichrzeniowych, w której przebiegu w lizosomach gromadzi się aminokwas cystyna. Dziedziczona jest w sposób autosomalny recesywny. Nefropatyczna cystynoza jest spowodowana mutacją w obrębie genu kodującego cystynę (606272), który znajduje się na chromosomie 17p13[296]. Wyróżnia się trzy typy choroby: niemowlęcy nefropatyczny[297], dziecięcy lub młodzieńczy nefropatyczny[295] i nienefropatyczny dorosłych[298]. Objawy obejmują: niedobór wzrostu w pierwszym roku życia, niechęć do ssania w wieku niemowlęcym, wydatne czoło, nieprawidłowości oczne: światłowstręt, retinopatia, obniżona ostrość wzroku, kryształki w rogówce, różaniec krzywiczy, hepatomegalia, splenomegalia, niewydolność trzustki, zespół Fanconiego, niewydolność nerek, kamica nerkowa (moczanowa i szczawianowa), opóźniony wiek kostny, kolana koślawe, jasne włosy i skóra, męczliwość mięśni, miopatia, trudności w połykaniu, prawidłowa inteligencja, atrofia mózgu, nawracające epizody kwasicy i odwodnień, poliuria i polidypsja[296][299][300]. Do nieprawidłowości biochemicznych należą: białkomocz, glukozuria przy normoglikemii, hiponatremia, hipokaliemia, niedobór karnityny, hipofosfatemia, krwinkomocz, aminoacyduria[295][296][301].
Dysplazja Lewandowsky’ego-Lutza[edytuj | edytuj kod]
Autosomalnie recesywnie dziedziczona rzadka choroba skóry, której molekularną przyczyną są mutacje w obrębie jednego z dwóch sąsiadujących genów na chromosomie 17: EVER1 albo EVER2, które powstają w wyniku zainfekowania wirusem HPV (typy 5, 8 i 14) u osób o określonej predyspozycji genetycznej[302]. Na obraz kliniczny składają się objawy: wykwity w EV o charakterze płaskich grudek, plam rumieniowych lub przebarwień, występujące zwykle w dzieciństwie, utrzymujące i nasilające się całe życie; dotyczą najczęściej czoła, grzbietów rąk, przedramion i podudzi, stopniowo się uogólniają; włosy, błony śluzowe i paznokcie pozostają nie zajęte[303]. Zmiany skórne w EV stanowią punkt wyjścia raków skóry[304].
Dziedziczny rak piersi i jajnika[edytuj | edytuj kod]
Do najczęstszych przyczyn dziedzicznych raków tych narządów należą mutacje w genach BRCA1 i BRCA2. Dziedziczny rak piersi i jajnika jest heterogenną etiologicznie i klinicznie grupą zespołów predyspozycji do nowotworów sutka i (lub) jajnika[305][306]. Diagnostyce poddaje się komórki jajowe lub komórki zarodka przed podaniem do jamy macicy (implantacją). Jest to badanie genetyczne związane z technikami wspomaganego rozrodu. Z diagnostyki preimplantacyjnej korzystają przede wszystkim pary poddające się zapłodnieniu in vitro. Badanie to pozwala na wyeliminowanie zarodków obciążonych wadami genetycznymi przed implantacją do jamy macicy[307].
Fenyloketonuria[edytuj | edytuj kod]
Enzymopatia spowodowana mutacją położonego na chromosomie 12 (12q22-q24.1) genu kodującego hydroksylazę fenyloalaninową (PAH, EC 1.14.16.1), enzymu niezbędnego w metabolizmie fenyloalaniny[308]. Defekt ten prowadzi do gromadzenia się nadmiaru aminokwasu fenyloalaniny oraz jej metabolitów, szczególnie w tkance nerwowej. Wiążą się z tym objawy neurologiczne[309]: napady padaczkowe, znacznego stopnia upośledzenie rozwoju umysłowego[310] i motorycznego[311], agresja, depresja, natręctwa, cechy autystyczne. Charakterystyczną cechą fenotypową osób dotkniętych chorobą jest specyficzny „mysi zapach” potu (odpowiedzialny za jego powstawanie jest fenyloketon oraz kwas fenylooctowy[312]) oraz częste występowanie wysypek[313].
Galaktozemia[edytuj | edytuj kod]
Jest to autosomalne recesywne zaburzenie metabolizmu galaktozy. W większości przypadków podłoże molekularne stanowi mutacja w genie GALT w locus 9p13, co skutkuje jest brakiem enzymu galaktozo-1-fosforanourydylo-transferazy (G-1-PUT). Inną przyczyna choroby może być nieprawidłowość genu GALK1 odpowiedzialnego za powstawanie galaktokinazy w locus 17q24. Galaktokinaza przekształca galaktozę do galaktozo-1-fosforanu, który pod wpływem G-1-PUT przechodzi w urydynodifosforan galaktozy, prowadzi to do akumulacji galaktozy i galaktitolu (produktu redukcji galaktozy), jest to łagodna forma galaktozemii. Zahamowanie metabolizmu galaktozy na etapie galaktozo-1-fosforanu prowadzi do jego gromadzenia, a w efekcie do kompetycyjnego hamowania przemian galaktozy wraz ze wszystkimi tego następstwami (m.in. niedobór ATP)[314]. Z tego powodu u chorych dzieci karmionych mlekiem występują zmiany w układzie nerwowym, uszkodzenia nerek i wątroby. Częstym objawem są również zaburzenia funkcji jajników[313]. Z tego powodu większość objawów występuje najczęściej u pacjentów w okresie noworodkowym, dzieci karmionych mlekiem i objawia się[315][316]: wymiotami i biegunką po spożyciu mleka i jego przetworów[313], zmianami w układzie nerwowym[316], uszkodzeniami nerek[313] i wątroby, żółtaczką, hipoglikemią, hipotonią mięśni, posocznicą, zaćmą, wysokim, łukowatym podniebieniem, nieprawidłowościami klatki piersiowej, osteoporozą, zapaleniem trzustki, przepukliną pachwinową[315]. Często występuje także hipogonadyzm hipergonadotropowy[313][316].
Hemochromatoza pierwotna[edytuj | edytuj kod]

Inne nazwy to: hemochromatoza wrodzona, cukrzyca brunatna i cukrzyca brązowa (diabetes bronze)[317].
Hemochromatoza pierwotna jest dziedziczną chorobą metaboliczną spowodowaną mutacją genu HFE, który znajduje się w chromosomie 6. i odpowiada za kontrolę wchłaniania żelaza w komórkach nabłonka jelit. Efektem mutacji jest recesywny allel genu HFE, kodujący łańcuch polipeptydowy enzymu, w którym tyrozyna została zastąpiona przez cysteinę[318][319]. Skutkuje to zwiększonym pobieraniem żelaza z pokarmu i jego stopniowym gromadzeniem się w niektórych narządach (szczególnie w wątrobie), co może po dłuższym czasie wywołać uszkodzenia tych narządów. Choroba ujawnia się przeważnie dopiero pomiędzy 40. i 60. rokiem życia (częściej i we wcześniejszym okresie życia jest diagnozowana u mężczyzn)[320]. Do objawów należą[321]: ciągłe uczucie zmęczenia, bóle stawów, dolegliwości żołądkowo-jelitowe, powiększenie wątroby (która ulega marskości drobnoguzkowej) oraz zaburzenia rytmu serca, obniżone libido[322], szarobrązowe zabarwienie skóry spowodowane uszkodzeniem kory nadnerczy złogami hemosyderyny, co wywołuje zmniejszenie wydzielania hormonów nadnerczowych, co z kolei powoduje nadmierne wydzielanie proopiomelanokortyny z przysadki, z której na drodze enzymatycznej powstają: ACTH, beta-endorfina, LPH i MSH (hormon melanotropowy)[323][324]. MSH stymuluje melanocyty do wytwarzania melaniny, co przyczynia się do zmiany zabarwienia skóry[325].
Homocystynuria[edytuj | edytuj kod]

To heterogenna etiologicznie choroba metaboliczna należąca do zaburzeń przemian aminokwasów zawierających siarkę, polegająca na niewłaściwym metabolizmie metioniny. Prowadzą do niej najczęściej trzy defekty metaboliczne[326]:
- syntazy β-cystationinowej (typ I, najczęstsza postać schorzenia)[327][328][329].
- metylotransferazy N5-metylohydrofoliowej (typ II)[326][330][331].
- reduktazy N-metylo-tetrahydrofoliowej (typ III)[326].
Ich skutkiem jest niedobór oraz niska aktywność enzymów. Typ I może być powodowany przez mutacje różnego rodzaju w genie CBS w locus 21q22.3[332], kodującym białko enzymu syntazy β-cystationinowej. Są to mutacje missens, w większości zachodzące de novo oraz nonsens, a większość pozostałych to delecje, insercje i mutacje miejsca splicingowego. Około połowa wszystkich mutacji punktowych o charakterze substytucji powstaje wskutek deaminacji metylocytozyny w parach nukleotydów wysp CpG[328]. Syntaza β-cystationinowa katalizuje reakcję przekształcenia homocysteiny do cysteiny poprzez cystationinę, co wymaga udziału pirydoksyny (witaminy B6)[333], dlatego w części przypadków homocystynurii obserwuje się poprawę po uzupełnieniu niedoboru pirydoksyny. Blok metaboliczny powoduje gromadzenie się w osoczu L-homocysteiny i niedobór endogennej L-cysteiny (jest inhibitorem tyrozynazy[334], odpowiadającej za produkcję barwnika włosów i skóry), a także obniżenie jej aktywności[335], co dotyczy wszystkich tkanek: wątroby[336], fibroblastów skóry[337][338], limfocytów. Gromadząca się homocysteina powoduje uszkodzenie włókien kolagenowych i elastynowych, przypuszczalnie homocysteina przyłącza się do reszt lizynylowych białek, powodując tworzenie mostków tiazynowych[339]. Do charakterystycznych objawów należą, między innymi[340]: podwichnięcie soczewki, sferofakia, zanik nerwu wzrokowego (mniej często[341]), arachnodaktylia, stopa wydrążona[342], dolichostenomelia, predyspozycja do zakrzepicy[343][344][345][346], siność siatkowata[347], obniżony poziom czynników krzepnięcia[338], opóźnienie umysłowe[348] oraz problemy psychologiczne[349].
Ksantynuria[edytuj | edytuj kod]
Inne nazwy: niedobór oksydazy ksantynowej.
Ksantynuria jest rzadką wrodzoną chorobą metaboliczną, spowodowaną izolowanym niedoborem oksydoreduktazy ksantynowej (XDH) lub połączonym niedoborem oksydazy ksantynowej i oksydazy aldehydowej (AO), enzymów niezbędnych do przekształcania ksantyny do kwasu moczowego. Podłoże molekularne stanowi mutacja genu oksyreduktazy ksantynowej zlokalizowany jest na chromosomie 2p22-p23 [7-9][350]. W konsekwencji występują objawy: niezwykle wysokie stężenie ksantyny i hipoksantyny we krwi i moczu, co może prowadzić do powikłań, takich jak niewydolność nerek i powstanie ksantynowych kamieni nerkowych (złogi niecieniujące), jednego z najrzadszych rodzajów kamieni nerkowych; w surowicy i moczu kwas moczowy występuje w niskim stężeniu; na pieluszkach chorego dziecka może wystąpić ceglasty osad[351][352][353][354].
Lizosomalne choroby spichrzeniowe[edytuj | edytuj kod]
Choroby lizosomalne stanowią grupę chorób genetycznych jednogenowych, które spowodowane są blokami metabolicznymi szlaków przemian enzymów. Mutacje prowadzą do zahamowania syntezy enzymu lub wpływają na jego obniżoną aktywność, w wyniku czego dochodzi do spichrzania (magazynowania, gromadzenia) różnych substancji w lizosomach[355]. Od stopnia upośledzenia funkcji enzymu zależy stopień nasilenia objawów. Brak aktywności enzymu skutkuje brakiem możliwości zdegradowania gromadzonych w lizosomach substancji i w efekcie określonymi zmianami strukturalnymi i czynnościowymi. Głównymi grupami zaburzeń należących do chorób lizosomalnych są[356][357]: mukopolisacharydozy, glikoproteinozy, glikogenozy spichrzeniowe i sfingolipidozy. Wszystkie, z wyjątkiem choroby Fabry’ego, mukopolisacharydozy II, choroby Danona, dziedziczą się autosomalnie recesywnie[355].
-
Obraz dna oka w chorobie Taya-Sachsa („objaw wisienki”)
-
Komórki Niemmana-Picka w śledzionie
-
Angiokreatoma – wysypka kąpielówkowa
| Defektywny enzym | Nazwa choroby | Spichrzana substancja, objawy kliniczne |
|---|---|---|
| β-galaktozydaza | gangliozydoza uogólniona | gangliozyd GM1, w postaci klinicznej; ujawnia się już w wieku niemowlęcym; postępująca regresja neurologiczna, hepatosplenomegalia, zmiany kostne |
| heksozoaminidaza A | choroba Taya-Sachsa | gangliozyd GM (w układzie nerwowym); początek w 4–6 miesiącu życia; postępująca regresja neurologiczna, ślepota, padaczka[359]; najczęściej śmierć następuje ok. 2–5 roku życia na skutek wzrostu masy mózgu o ok. 50%[360][361]. |
| heksozoaminidaza A i B | choroba Sandhoffa | gangliozyd GM2 w układzie nerwowym, globozyd w narządach wewnętrznych; obraz kliniczny jak w chorobie Taya i Sachsa[362] |
| β-galaktozydaza laktozyloceramidu | lipidoza laktozyloceramidowa | laktozyloceramid w mózgu i narządach wewnętrznych |
| glukocerebrozydaza | choroba Gauchera | glukocerebrozyd w narządach wewnętrznych, w niektórych formach także w układzie nerwowym; początek zależny od postaci; hepatosplenomegalia, w postaci dziecięcej również objawy mózgowe[363][364][365] |
| arylosulfataza A | leukodystrofia metachromatyczna[366] | sulfatyd w układzie nerwowym, postępujące zwyrodnienie układu nerwowego[367] |
| β-galaktozydaza galaktocerebrozydowa | choroba Krabbego[368] | galaktocerebrozyd w układzie nerwowym;; zaczyna postępować od wieku niemowlęcego – szybka regresja neurologiczna[369][370] |
| ɑ-galaktozydaza (ceramidotriheksozydaza)[371] | choroba Fabry’ego (łac. angioceratoma corporis diffusum)[372][373] | ceramidotriheksozyd w układzie nerwowym i narządach wewnętrznych; zespół dziedziczony recesywnie w sprzężeniu z chromosomem X[374]; postępujące zaburzenia skórne typu angiokeratoma[375][376], nerkowe (np. zespół nerczycowy)[377], bóle kostno-mięśniowe, naczyniowe (np. przerost lewej komory serca) i neurologiczne (w postaci hipertermii)[371] |
| sfingomielinidaza | choroba Niemmana-Picka[378][379][380][381] | sfingomielina w narządach wewnętrznych, a także w układzie nerwowym (w niektórych postaciach, łączy je występowanie komórek Niemanna-Picka (komórek piankowatych), spotykanych w miejscach gdzie typowo spotyka się makrofagi, czyli we wszystkich narządach układu siateczkowo-śródbłonkowego[382]); hepatosplenomegalia, w niektórych formach objawy neurologiczne[383] |
| ceramidaza kwaśna | lipogranulomatoza – choroba Farbera (łac. lipogranulomatosis disseminata) | ceramid, postępujące zmiany skórne (zmiany zapalne i złuszczanie łusek barwy brązowej), stawowe (nacieki komórek piankowatych zmieniają strukturę kości i stawów), objawy neurologiczne, zmiana głosu[384] |
Mukowiscydoza[edytuj | edytuj kod]

Inne nazwy: zwłóknienie torbielowate, łac. mucoviscidosis, ang. cystic fibrosis, CF, mucoviscidosis.
Jedną z częściej występujących chorób genetycznych jest mukowiscydoza, której podłoże molekularne stanowi mutacja (najczęściej ΔF508 lub F508del[385]) genu odpowiedzialnego za syntezę błonowego kanału chlorkowego (jest niezbędne do zajścia procesu regulacji transportu jonów chlorkowych przez błony cytoplazmatyczne) CFTR (cystic fibrosis transmembrane conductance regulator), umiejscowionego jest na długim ramieniu chromosomu 7[386][387]. Brak syntezy tego białka powoduje niewydolność układu oddechowego, polegająca na wytwarzaniu dużych ilości śluzu o dużej lepkości, co sprzyja powstawaniu infekcji (Pseudomonas aeruginosa i (lub) Staphylococcus aureus), niedrożność smółkowa (meconium ileus) jelit w okresie noworodkowym, spowodowana czopem gęstej smółki zatykającym jelito grube i jej ekwiwalenty: zespół korka smółkowego, nawracające epizody bólu brzucha z objawami niedrożności przepuszczającej określane jako dystalna niedrożność jelit (DIOS, distal intestinal obstruction syndrome). Towarzyszy mu również niewydolność wątroby (u ok. 85% pacjentów) i wszystkich narządów mających gruczoły śluzowe. Do innych objawów należeć mogą: palce pałeczkowate, acrodermatitis enteropathica, hiperprotrombinemia, nawracający obrzęk ślinianek przyusznych[388][389][390]. Częstotliwość występowania mukowiscydozy wynosi 1 do 2 tys., a częstość heterozygot (nosicieli) w populacji ocenia się na ok. 1 do 22 nosicieli[2]. Dziedziczona autosomalnie recesywnie[391][392].
Niedokrwistość Fanconiego[edytuj | edytuj kod]
Jest to heterogenna genetycznie uwarunkowana grupa chorób, będących rzadko występującą postacią wrodzonej niedokrwistości aplastycznej, przebiegająca z malformacjami kośćca, wadami nerek i serca oraz predyspozycją do nowotworów, pierwszy raz opisana przez Guida Fanconiego w 1927 roku[393]. Do tej pory zidentyfikowano przynajmniej 13 genów, których mutacje mogą ją wywoływać. Typy choroby oznaczane są A, B, C, D1, D2, E, F, G, I, J, L, M i N. Typ B wywołany mutacjami w genie FANCB jest jedyną postacią niedziedziczoną w sposób autosomalny recesywny, lecz sprzężoną z chromosomem X[394]. Na obraz kliniczny składają się objawy takie jak: niski wzrost, nieprawidłowy kciuk (brak lub hipoplazja), mikrocefalia, przebarwienia skóry, charakterystyczny wygląd twarzy (szeroka nasada nosa, mikrognacja). Mogą również występować: nieprawidłowości kości ramiennej i kości nadgarstka, dysplazja stawów biodrowych, wady serca, niedorozwój gruczołów płciowych, wady układu moczowego, zaburzenia układu nerwowego, upośledzenie umysłowe, zaburzenia słuchu i wzroku[395].
Padaczka miokloniczna Unverrichta-Lundborga[edytuj | edytuj kod]
Rzadkie schorzenie, którego przyczyną są mutacje w genie CSTB kodującym białko cystatyny B[396]; opisana po raz pierwszy przez Heinricha Unverrichta w 1891[397] i Lundborga w 1903 roku[398]. Praca Lundborga ma znaczenia dla historii genetyki klinicznej, ponieważ została użyta do analizy statystycznej mającej określić prawdziwość hipotezy o dziedziczeniu autosomalnym recesywnym, co zrobił Wilhelm Weinberg w 1912 roku[399].
Płód arlekin[edytuj | edytuj kod]

Rzadka genodermatoza o dziedziczeniu autosomalnym recesywnym. Objawy charakteryzują się pokrywającymi całą powierzchnię skóry łuskami hiperkeratotycznego naskórka o kształcie rombów i wielokątów, o ułożeniu przywodzącym na myśl kostium arlekina – stąd nazwa jednostki chorobowej. Ponadto stwierdza się niską masę urodzeniową, erytrodermię, wywinięcie warg (eclabium) i powiek (ektropion). Z powodu utraty wody i sepsy oraz nieprawidłowej termoregulacji noworodek umiera zwykle w ciągu tygodnia. Przynajmniej część przypadków wiąże się z mutacjami genu ABCA12 na chromosomie 2[401][402].
Rdzeniowy zanik mięśni[edytuj | edytuj kod]
Jest to rzadka nieuleczalna choroba nerwowo-mięśniowa, związana jest z mutacją genu SMN1 (locus 5q13.2), przejawiające się degeneracją jąder przednich rdzenia kręgowego, skutkującą postępującym upośledzeniem mięśni szkieletowych, w ciężkich przypadkach prowadzącym do śmierci. Obraz kliniczny obejmuje: ogólne osłabienie mięśni szkieletowych – w zależności od typu niemożność samodzielnego siadania, stania, chodzenia, ograniczoną ruchomość niewydolność oddechową, skutkującą podatnością na infekcje układu oddechowego, problemy z przełykaniem i trawieniem, przykurcze mięśniowe, skutkujące między innymi skoliozą, drgania (fascykulacje) języka. Rozwój intelektualny i emocjonalny jest normalny[403].
Skóra pergaminowa[edytuj | edytuj kod]

Te bardzo rzadkie schorzenie dziedziczone autosomalnie recesywnie spowodowane jest genetycznym defektem polimerazy DNA β, skutkiem czego dochodzi do nieodwracalnych uszkodzeń DNA w komórkach skóry narażonych na działanie promieni UV; system naprawy uszkodzeń DNA funkcjonuje nieprawidłowo, mutacje kumulują się. Dochodzi do mutacji w genach supresorowych albo protoonkogenach, dlatego też u pacjentów z XP występuje znacznie zwiększone ryzyko nowotworów skóry. Do widocznych objawów należą m.in. drobne plamy przypominające piegi, większe plamy barwnikowe[404], oparzenia słoneczne, zaniki skóry, ścieńczenie skóry, odbarwienia skóry, znaczna suchość skóry, teleangiektazje, oftalmoplegia, mikrocefalia. Najcięższą odmianą XP jest tzw. zespół de Sanctis-Cacchione, gdzie zmiany skórne typowe dla XP współistnieją z oligofrenią, niedorozwojem fizycznym, głuchotą i ataksją[304][405].
Wrodzona ślepota Lebera[edytuj | edytuj kod]
Spowodowana jest przez wadę genu RPE65[406]. W chorobie tej dochodzi do stopniowej utraty wzroku, na skutek tego, iż fotoreceptory oka przestają reagować na światło[407]. Przyczyną jest wadliwe działanie genu kodującego białko niezbędne do prawidłowego przeprowadzania procesu widzenia. Charakterystyczny jest oczopląs i światłowstręt, które pojawiają się wkrótce po urodzeniu[408].
Zespół Alströma[edytuj | edytuj kod]
Zespół Alströma[409] spowodowany jest mutacją w genie ALMS1 w locus 2p13[410]. Zespół opisał szwedzki psychiatra Carl Henry Alström ze współpracownikami w 1959 roku[411][412]. Sposób dziedziczenia tej choroby jest autosomalny recesywny. Charakterystycznymi objawami są np.: cukrzyca typu 1, retinopatia barwnikową, głuchota, otyłość i hipogonadyzm. Pierwsze objawy zespołu pojawiają się bezpośrednio po urodzeniu; później ujawniają się zaburzenia widzenia i głuchota[413][414].
Zespół Blooma[edytuj | edytuj kod]
Charakteryzująca się zwiększoną predyspozycją do uszkodzeń chromosomów[415]. Przyczyną zespołu jest mutacja w genie BLM mającym locus na długim ramieniu 15 chromosomu (15q26.1). Mutacja dziedziczona jest w sposób autosomalny recesywny[416]. Białko BLM kodowane przez ten gen należy do rodziny helikaz DNA i tak jak inne helikazy, bierze udział w procesie transkrypcji, katalizując reakcję rozplecenia podwójnej helisy DNA. Prawdopodobnie bierze też udział w procesie naprawy DNA. U pacjentów z zespołem Blooma stwierdza się także nadprodukcję anionu ponadtlenkowego. Występuje z wysoką częstością nosicieli wśród Żydów aszkenazyjskich[416][417]. Do objawów należą m.in. karłowatość, mikrognacja, długa, wąska czaszka (dolichocefalia), zwiększona predyspozycja do nowotworów[418].
Zespół Chediaka-Higashiego[edytuj | edytuj kod]
To zespół chorobowy przebiegający z upośledzeniem odporności, cechuje się nawracającymi zakażeniami bakteryjnymi oraz częściowym albinizmem. Powoduje go mutacja genu LYST znajdującego się na chromosomie 1q42. dziedziczy się autosomalnie recesywnie. Histopatologicznie i cytologicznie choroba charakteryzuje się obecnością dużych wodniczek w leukocytach, co utrudnia zabijanie wchłoniętych bakterii; proces fagocytozy i inne zdolności komórek żernych są upośledzone[419][420][421]. Pierwszym który opisał ten zespół objawów w 1933 roku był kubański lekarz, Antonio Béguez César[422], w tym samym czasie niezależnie od niego przypadek zespołu opisał japoński pediatra Otokata Higashi[423].
Zespół Fanconiego-Bickela[edytuj | edytuj kod]
Rzadka, o dziedziczeniu autosomalnym recesywnym, której podłożem molekularnym jest mutacją w obrębie genu GLUT2 zlokalizowanego na chromosomie 3 w locus q26.1-3, kodującego białko błonowe transportujące glukozę. Jej skutkami są nadmierne spichrzanie glikogenu w wątrobie, zaburzenia w obrębie cewek proksymalnych nefronu, a także nieprawidłowym metabolizmem glukozy i galaktozy. Do objawów należą: ciężka tubulopatia, krzywica hipofosfatemiczna, kwasica mleczanowa, hepatomegalia, zahamowanie wzrostu[424][425][426].
Zespół nadnerczowo-płciowy[edytuj | edytuj kod]
CAH to grupa chorób charakteryzujących się nadmiernym wydzielaniem androgenów nadnerczowych z niedoborem kortyzolu wskutek genetycznie uwarunkowanego braku (lub niedoboru) enzymów szlaku biosyntezy hormonów nadnerczy, przede wszystkim 21-hydroksylazy i 11β-hydroksylazy[427]. Przyczyną (w podłożu molekularnym) jest mutacja genu CYP21, powodująca niedobór lub brak enzymu 21-hydroksylazy. Skutkujący tym niedobór kortyzolu pobudza przedni płat przysadki do wydzielania ACTH, który z kolei pobudza czynność nadnerczy. Rezultatem tego jest nagromadzenie się 17-OH-progesteronu i steroidów nadnerczowych, których biosynteza nie jest zaburzona przez defekt enzymatyczny i którą nasila nadmiar ACTH: dehydroepiandrostendionu, androstendionu i testosteronu. Wyróżnia się kilka postaci choroby. Do najbardziej charakterystycznych, klasycznych objawów należą: odwodnienie (w niedoborze 21-hydroksylazy) lub przewodnienie (w niedoborze 11-hydroksylazy), hiponatremia, hiperkaliemia (w niedoborze 21-hydroksylazy) lub hipokaliemia (w niedoborze 11-hydroksylazy), kwasica metaboliczna[428]. W postaci nieklasycznej na obraz kliniczny składają się m.in.: hirsutyzm[429], łojotok, łysienie skroniowe, zespół metaboliczny[430][431].
Zespół Natowicza[edytuj | edytuj kod]
Inne nazwy: łac. syndroma Natowicz, ang. Natowicz syndrome, hyaluronidase deficiency, hyaluronoglucosidase deficiency, MPS IX, mukopolisacharydoza typu IX.
Zespół Natowicza jest chorobą metaboliczna, której molekularne podłoże stanowi mutacja genu HYAL1 znajdującego się na krótkim ramieniu chromosomu 21, w regionie p21. Takie uszkodzenie powoduje zamianę kwasu glutaminowego w pozycji 268 na lizynę i poprzez to wytworzenie kodonu nonsensownego[432]. Gen HYAL1 jest jednym z trzech genów kodujących hialuronidazę[432][433]. Częstość występowania szacowana jest na poniżej 1 na 1 000 000 żywych urodzeń[434].
Na obraz kliniczny składają się: niski wzrost, słabo wyrażone zmiany twarzoczaszki (spłaszczone nasada nosa, rozdwojony języczek, podśluzówkowy rozszczep podniebienia) oraz miękkie guzy wokół dużych oraz małych stawów. Po zachorowaniu przebiegającym z gorączką lub po wysiłku fizycznym guzy wokółstawowe ulegają bolesnemu obrzękowi, czemu towarzyszy uogólniony obrzęk skóry, które ustępują w ciągu 72 godzin[432].
Zespół Rileya-Daya[edytuj | edytuj kod]

To choroba należąca do grupy dziedzicznych neuropatii czuciowych i autonomicznych (HSAN) o dziedziczeniu autosomalnym recesywnym, zakwalifikowana jako typ III HSAN. Choroba wiąże się z mutacjami w genie IKBKAP w locus 9q31[436][437]. Allel recesywny warunkujący w układzie homozygotycznym chorobę występuje niemal wyłącznie w populacji Żydów Aszkenazyjskich[438]. Jednostkę chorobową opisali jako pierwsi Riley i Day w 1949 roku[439][440].
Zespół Rubinsteina-Taybiego[edytuj | edytuj kod]
Przyczyną zespołu Rubinsteina-Taybiego jest najczęściej autosomalnie recesywna mutacja w genie CREBBP, zlokalizowanym na krótkim ramieniu chromosomu 16[441][442]. Jest to zespół wad wrodzonych, na którego obraz kliniczny składają się małogłowie, skośno-dolne ustawienie szpar powiekowych, klinodaktylia, szerokie kciuki i paluchy, wrodzone wady serca i układu moczowego, wąskie usta, zwężenie szczęki, hipoplazja żuchwy, wysoko wysklepione podniebienie, tyłozgryz, gruszkowate guzki na zębach, wnętrostwo. Pacjenci z zespołem Rubinsteina i Taybiego wykazują opóźnienie umysłowe[443].
Zespół Schwartza-Jampela[edytuj | edytuj kod]

Przyczyna, jak również sposób dziedziczenia są podobne do zespołu Stüve-Wiedemanna, który jest jej noworodkową postacią. Do najważniejszych objawów należą: miotonia, dysplazja kostną, sztywność mięśni, łagodna słabość mięśni (zazwyczaj niepostępująca). Przebieg schorzenia może być postępujący. Fenotyp choroby nie jest jednorodny[444][445][446].
Zespół Stüve-Wiedemanna[edytuj | edytuj kod]
Dziedziczony jest w sposób autosomalny recesywny, spowodowany mutacjami w genie LIFR (leukemia inhibitory factor receptor gene) w locus 5p13[447]. Na fenotyp składają się cechy, takie jak: niskorosłość, łukowate kości długie, kamptodaktylia. Na obraz kliniczny składają się także poważne powikłania: niewydolność oddechowa i niewytłumaczalna hipertermia, będące głównymi przyczynami zgonu dzieci z tym zespołem w okresie noworodkowym[448][449][450][451], dysautonomia (zaburzenia smaku, dysfagia)[452]. Zespół Stüve-Wiedemanna znany jest także jako noworodkowa postać zespołu Schwartza-Jampela typu 2 (SJS2)[453] i zaliczany także do zespołów wad wrodzonych[454].
Zespół Wolframa[edytuj | edytuj kod]

Inne nazwy: zespół DIDMOAD[456], ang. Wolfram syndrome, DIDMOAD syndrome
Zespół Wolframa jest rzadką (częstość występowania szacuje się na 1:770 000, a nosicielstwo mutacji na 1:354[457]) chorobą neurodegeneracyjną. Poznano dotąd trzy typy choroby: FWS1[458], FWS2[459] oraz postać mitochondrialnąWOLFRAM SYNDROME, MITOCHONDRIAL FORM w bazie Online Mendelian Inheritance in Man (ang.) (mutacje w mtDNA[460]). Dwa pierwsze typy dziedziczą się autosomalnie recesywnie, zaś typ trzeci – po linii matczynej. Molekularną etiopatogenezę u większości chorych z zespołem Wolframa są różnego rodzaju mutacje genu WFS1 zlokalizowanego na chromosomie 4 w locus 4p16.1[461]. Rzadsza postać zespołu (WSF2) związana jest z mutacjami genu CISD2 w locus 4q22-q24[462]. Stwierdza się współwystępowanie objawów[463]: moczówki prostej pochodzenia ośrodkowego (diabetes insipidus), cukrzycy (diabetes mellitus)[464], zaniku nerwu wzrokowego[465], jedno- lub obustronnie (optic atrophy), głuchoty (deafness) o charakterze czuciowo-nerwowym. Do objawów neurologicznych należą: oczopląs, opóźnienie umysłowe, zaburzenia hematologiczne[466], drgawki, ataksja, atonia dróg moczowych[467][468], neuropatia obwodowa, demencja, depresja[469], psychoza[470][471][472], zespół Parinaud[473], zmiany atroficzne w mózgu.
Choroby mitochondrialne[edytuj | edytuj kod]
Dziedziczą się na ogół niezgodnie z prawami Mendla, ponieważ mutacje stanowiące podłoże molekularne występują przede wszystkim w mtDNA (mitochondrialnym), który replikuje się niezależnie od DNA jądrowego. Choroby te są przekazywane potomstwu głównie przez matkę, czyli w tzw. linii matczynej[474]. Jest to spowodowane faktem, iż plemnik – w porównaniu z gametą żeńską – ma niewiele mitochondriów i nie są one przekazywane potomstwu. Komórki ciała matki, zarówno somatyczne, jak i generatywne, mogą zawierać zarówno prawidłowy genom, jak i zmutowany[475]. Podczas oogenezy do komórek jajowych trafia losowo część mitochondriów pochodzących z komórki macierzystej gamety. W związku z różnicami w ilości mitochondriów ze zmutowanym DNA między poszczególnymi komórkami jajowymi, stopień nasilenia objawów u potomstwa będzie różny. W rodzinie, w której chory jest ojciec, żadne z dzieci nie odziedziczy choroby.
Choroby mitochondrialne są zwykle chorobami wieloukładowymi, ich objawy związane są najczęściej z tkankami o wysokim zapotrzebowaniu energetycznym np. mięśniami szkieletowymi lub układem nerwowym, i zazwyczaj obejmują miopatie, encefalopatie oraz neuropatie. Szacuje się, że na choroby mitochondrialne zapada 1 na 15 000 osób[476][477].
Niedokrwistość aplastyczna spowodowana chloramfenikolem[edytuj | edytuj kod]
Choroba mitochondrialna, w której u około 1:19 000 przypadków chloramfenikol wywołuje reakcję idiosynkrazji, czyli powoduje działania niepożądane po podaniu dawki leczniczej. Występuje wówczas zagrażająca życiu niedokrwistość aplastyczna. Udowodniono, że jest to spowodowane punktowymi mutacjami w mitochondrialnym DNA. Zmiany dotyczą genu MTRNR2 kodującego podjednostkę 16S rRNA. Zidentyfikowane mutacje wywołujące wrażliwość na chloramfenikol to T2991C[478][479] i C2939A[478].
Zespół Kearnsa-Sayre’a[edytuj | edytuj kod]
Niedziedziczna mitochondrialna choroba genetyczna spowodowana delecjami w mitochondrialnym DNA[480], która objawia się m.in.: postępującą oftalmoplegią zewnętrzną (niedowład mięśni gałkoruchowych), zwyrodnieniami barwnikowymi siatkówki (początek objawów przed 20. rokiem życia), ataksją móżdżkową, podwyższonym poziomem białka w płynie mózgowo-rdzeniowym, zaburzeniami przewodzenia w mięśniu sercowym (blok pęczka Hisa, blok AV II°, blok całkowity), miokloniami, napadami drgawek, otępieniem, zmianami w istocie białej[480][481].
Zespół Lebera[edytuj | edytuj kod]
Choroba mitochondrialna, na której obraz kliniczny składa się zanik nerwów wzrokowych w wyniku zwyrodnienia komórek zwojowych siatkówki i ich aksonów. Choroba jest spowodowana różnymi mutacjami w mitochondrialnym DNA (mtDNA). Mutacje punktowe genów: MT-ND1, MT-ND4, MT-ND4L, i MT-ND6 skutkują zaburzeniem transportu elektronów w łańcuchu oddechowym. W przebiegu choroby dochodzi do uszkodzenia nerwu wzrokowego i związanej z tym ślepoty. Chorują przede wszystkim młodzi mężczyźni; choroba ujawnia się przeważnie w 10.-20. roku życia[482][483].
Zespół Leigha[edytuj | edytuj kod]

Inne nazwy: podostra martwicza encefalo(mielo)patia, ang. Leigh syndrome, subacute necrotizing encephalomyelopathy, SNEM.
Jest to rzadka, heterogenna etiologicznie choroba, w większości przypadków powodowana przez mutacje w mtDNA, lecz podłoże molekularne może niekiedy dotyczyć DNA jądrowego, a dziedziczenie może być sprzężone z chromosomem X lub autosomalne recesywne[484]. Istnieje wiele postaci choroby, spowodowanych mutacjami w różnych genach kodujących białka kompleksów mitochondrialnego łańcucha oddechowego[485]: I (MTND2[486][487], MTND3[488], MTND5[489][490], MTND6[491][492], NDUFV1[493][494], NDUFS1[495], NDUFS3[496][497], NDUFS4[498], NDUFS7[499] i NDUFS8[500][501]), II (SDHA[502][503]), III (BCS1L[504])[505], IV (MTCO3[506][507], COX10[508], COX15[509], SCO2[510], SURF1[511]) i w V (MTATP6[512]), mutacjami w genach kodujących transportujące RNA (tRNA: dla waliny – MTTV[513], dla lizyny – MTTK[514], dla tryptofanu – MTTW[515] i dla leucyny – MTTL1), w białkach kompleksu dehydrogenazy pirogronianowej (DLD[516][517] i PDHA1[518]) albo w genie LRPPRC[519]. Niedobór koenzymu Q10[520] również może mieć obraz kliniczny zespołu Leigha[521]. Choroba jest wieloukładowa, na obraz kliniczny składa się wiele objawów, dotyczących układu nerwowego, mięśni szkieletowych, serca, wątroby i nerek. Przykładowe objawy i ich zespoły: encefalomielopatia może sugerować rozpoznanie zespołu Wernickego[522][523], kardiomiopatia przerostowa[524], podwyższenie w osoczu poziomu mleczanów i pirogronianów, co prowadzi do kwasicy metabolicznej; w MRI widoczne są obszary demielinizacji[525].
Zespół MELAS[edytuj | edytuj kod]
Jest to mitochondrialna choroba wieloukładowa, której przyczyną jest mutacja punktowa A3243G polegająca na zamianie adeniny na guaninę w pozycji 3243 w obrębie genu MTTL1 (OMIM*590050) kodującego tRNA dla leucyny. Skutkuje ona nadmiernym gromadzeniem się we krwi kwasu mlekowego[474], czego efektem jest nieprawidłowe działanie głównie tkanki nerwowej i tkanki mięśniowej[526]. Objawami są: napady drgawek, paraliż, demencja i osłabienie mięśniowe, zwyrodnienie barwnikowe siatkówki, głuchota korowa, neuropatia czuciowa typu aksonalnego, ciężkie zaparcia, cukrzyca typu II, niedoczynność przytarczyc, niskorosłość, kardiomiopatia (rzadko), nefropatia (rzadko)[480][527].
Zespół MNGIE[edytuj | edytuj kod]
Zespół mitochondrialnej encefalomiopatii dotyczącej układu nerwowego, żołądka i jelit jest rzadką choroba mitochondrialna[528], spowodowaną mutacją w genie ECGF1[529] w locus 22q13.32-qter kodującym fosforylazę tymidyny, której towarzyszą delecje w mtDNA. Postać MNGIE bez leukoencefalopatii może być związana z mutacjami w genie POLG[530] kodującym białko polimerazy DNA γ. Do najbardziej charakterystycznych objawów należą: opadanie powiek, postępująca zewnętrzna oftalmoplegia (niedowład mięśni gałkoruchowych), zaburzenia motoryki przewodu pokarmowego: biegunki, zaparcia, nudności i wymioty, miopatia mięśni szkieletowych (w badaniu w badaniu histologicznym bioptatu mięśnia widoczne postrzępione, „szmatowate” czerwone włókna, z ang. red ragged fibers)[531].
Zespół NARP[edytuj | edytuj kod]
– Neurogenna miopatia z ataksją i zwyrodnieniem barwnikowym siatkówki to bardzo rzadka choroba mitochondrialna będąca skutkiem mutacji punktowej w mitochondrialnym DNA T8993G w genie MTATP6 (OMIM*516060) kodującym podjednostkę 6 mitochondrialnej syntazy ATP. Zespół NARP dziedziczy się w linii matczynej, jak inne choroby mitochondrialne.Choroba ujawnia się najczęściej w wieku dorosłym, rzadko u dzieci. Na obraz kliniczny NARP składają się objawy takie jak, np.: zwyrodnienie barwnikowe siatkówki, napady drgawek, ataksja móżdżkowa, osłabienie mięśni proksymalnych (odsiebnych), neuropatia czuciowa, opóźnienie rozwoju, dysfunkcja pnia mózgu[480][532].
Zespół szpikowo-trzustkowy Pearsona[edytuj | edytuj kod]
Jego przyczyną jest delecja w mtDNA[533], do objawów zalicza się ciężka niedokrwistość makrocytowa w pierwszych tygodniach życia, zmienna neutropenia i małopłytkowość, podwyższony poziom hemoglobiny, zaburzenia pracy trzustki, cukrzyca, zanik kosmków jelitowych, zaburzenia funkcji wątroby, zaburzenia krzepnięcia krwi. W wieku dojrzewania mogą wystąpić objawy zespołu Kearnsa-Sayre’a (objawy neurologiczne, utrata słuchu, ataksja, neuropatia obwodowa, upośledzenie umysłowe), a także niedokrwistość syderoblastyczna w pierwszych tygodniach życia, zmienna neutropenia i trombocytopenia, zaburzenia pracy trzustki, cukrzyca, atrofia kosmków jelitowych[534].
Sprzężone z płcią recesywne[edytuj | edytuj kod]
Sprzężenie z płcią najczęściej oznacza wystąpienie mutacji w genie zlokalizowanym w chromosomie X[118], ponieważ homologiczny chromosom Y zawiera mniej genów, jest znacznie krótszy. Większość z tych genów warunkuje rozwój męskich zarodków zgodnie z ich genetyczną płcią, a mutacje w obrębie tych genów zazwyczaj skutkują bezpłodnością, dlatego nie są przekazywane potomstwu. Wyjątek stanowi oligospermia (duży spadek zawartości plemników w spermie), która choć obniża znacznie płodność, to nie wyklucza posiadania potomstwa. Jej przyczyną jest jedna z kilku występujących mutacji znajdujących się w obrębie chromosomu Y, które mogą być dziedziczone jedynie w linii męskiej. Najczęstszą przyczyną tych zaburzeń są delecje w obrębie długiego ramienia chromosomu, zwanego regionem AZFc (ang. azoospermia factor c).
Dziedziczenie cech sprzężonych z chromosomem X jest charakterystyczne i można je rozpoznać już na podstawie zwykłego rodowodu[535]:
- choroba nie musi ujawnić się w każdym pokoleniu,
- chorują wyłącznie mężczyźni i homozygotyczne kobiety (dlatego mężczyźni znacznie częściej),
- chory mężczyzna przekazuje zmutowany allel córkom, ale nigdy synom,
- mężczyźni, którzy mieli chorą matkę, ze stuprocentową pewnością również będą chorzy (mają tylko jeden chromosom X[h]),
- zwykle choroba jest ciężka i mężczyźni nie dożywają wieku reprodukcyjnego, wtedy w kolejnych pokoleniach występują serie kobiet nosicielek,
- kobieta, która jest nosicielem wadliwej wersji genu dziedziczonej recesywnie sprzężonej z chromosomem X (XRXr) ma 50% szans na posiadanie synów, którzy są chorzy i 50% szans posiadania córek, które mają jedną kopię zmutowanego genu, są więc nosicielkami.
Choroba Menkesa[edytuj | edytuj kod]

Inne nazwy to: choroba kręconych włosów, zespół Menkesa, ang. Menkes disease, Menkes syndrome, kinky hair disease i steely hair syndrome.
Jest chorobą neurodegeneracyjną, związaną z zaburzeniem metabolizmu miedzi, sprzężoną z płcią[537], dlatego częściej spotykamy chorych chłopców. W badaniach na populacji europejskiej stwierdzono, że występuje z częstością około 1:254 tys. urodzeń[538]. Przyczyną choroby Menkesa jest mutacja w genie ATP7A[539] w locus Xq12-q13.
Zmiany strukturalne występują w mózgu, wątrobie, naczyniach krwionośnych i w tkance kostnej – co powoduje zaburzenia neurologiczne, kostne i osteoporozę. Chorzy wykazują również nietypową budowę włosa – włosy są sztywne i bardzo łamliwe, lub przeciwnie, bardzo wiotkie. Odmianą alleliczną choroby Menkesa jest tzw. zespół rogu potylicznego ang. occipital horn syndrome[540], który charakteryzuje się zmianami kostnymi, a objawy neurologiczne mają stosunkowo niewielkie nasilenie[541].
Daltonizm[edytuj | edytuj kod]
Podobnie jak hemofilia jest to choroba recesywna sprzężona z płcią, co oznacza, że allel warunkujący zapadanie na tę chorobę nie ujawnia się, jeśli obok niego występuje allel dominujący odpowiadający za prawidłowe widzenie barw (inna nazwa tej choroby to ślepota barw i zdradza częściowo jej objawy). W związku z tym, że wadliwy gen znajduje się jedynie na chromosomie X, u mężczyzn wystarczy odziedziczenie go po matce, by ujawnił się pełen zespół objawów, nawet jeśli ojciec jest zdrowy. To powoduje, że mężczyźni zapadają na tę chorobę znacznie częściej niż kobiety, które w tym wypadku muszą być homozygotą recesywną żeby być daltonistkami (znacznie mniejsze prawdopodobieństwo)[542]. Do głównych skutków mutacji jednogenowej należy brak lub zmniejszona ilość barwników wzrokowych (np. jodopsyny) odpowiedzialnych za rozróżnianie barw. Objawy kliniczne to najczęściej niezdolność do odróżniania barwy zielonej lub czerwonej lub obu. Występuje w różnym nasileniu[2]. Inna nazwa tej choroby, to: deuteranopia[543].
Dystrofia mięśniowa[edytuj | edytuj kod]
Mutacje w pojedynczym genie zlokalizowanym na chromosomie X (prążek Xp21) są przyczyną dystrofii mięśniowych typu Duchenne’a (DMD) i Beckera (BMD)[544]. Szacuje się, że DMD występuje u 1 na 3500 chłopców, ujawniając się w 2–3 roku życia postępującym zanikiem mięśni. BMD ma przebieg łagodniejszy[51]. To najczęstsza prowadząca do śmierci dziedziczona recesywnie choroba sprzężona z płcią[545]. Choroba ma charakter postępujący, początkowo zajmuje mięśnie szkieletowe, potem także mięsień sercowy – prowadząc do kardiomiopatii. Pierwsze objawy występują w wieku 3–8 lat. Obejmują opóźniony rozwój ruchowy, kaczkowaty chód i kłopoty z bieganiem oraz chodzeniem po schodach. Chorzy przy wstawaniu pomagają sobie rękami (objaw Gowersa)[546].
Hemofilia[edytuj | edytuj kod]
Jest to choroba recesywna jednogenowa sprzężona z płcią powodująca poważne zaburzenia krzepliwości krwi[547], zwana też krwawiączką albo chorobą królów. Wadliwy gen znajduje się na chromosomie X, dlatego też u mężczyzn nie ma możliwości zdominowania go przez gen z homologicznego chromosomu (mają genotyp XY). Z tego powodu wystarczy, by jedno z rodziców przekazało ten gen dziecku, aby zachorował mężczyzna, lecz w przypadku kobiet oboje rodziców musi mieć wadliwy gen[2]. Wyróżnia się cztery typy hemofilii. Klasyczną postacią jest hemofilia A spowodowana mutacją w locus Xq28 powodującą niedobór VIII czynnika krzepnięcia krwi (czynnika antyhemolitycznego), zaś jedną z najrzadszych jest nabyta hemofilia, której bezpośrednią przyczyną są autoprzeciwciała skierowane przeciwko czynnikowi VIII[548]. Pozostałe typy to: hemofilia B (mutacja w locus Xq27.1-q27.2, niedobór IX czynnika krzepnięcia krwi – czynnika Christmasa), hemofilia C (mutacja w locus 4q35, niedobór XI czynnika krzepnięcia krwi (czynnika Rosenthala), najczęściej w populacji Żydów Aszkenazyjskich, dziedziczenie autosomalne recesywne). Do objawów należą: krwawienia wewnętrzne (krwawienia podskórne – tzw. siniaki, krwawienia do stawów szczególnie kolanowych, skokowych i łokciowych, krwawienia do mięśni np. mięśnia biodrowo-lędźwiowego, łydki, krwiomocz); krwawienia zewnętrzne (krwawienia z błony śluzowej jamy ustnej i nosa) oraz krwawienia które mogą zagrażać życiu (krwawienie pozaotrzewnowe, krwawienie do ośrodkowego układu nerwowego, krwawienie w okolicach szyi)[549].
Zespół Bartha[edytuj | edytuj kod]
Inaczej kwasica 3-metyloglutakonowa typu II, acyduria 3-metyloglutakonowa typu II, zwłóknienie sprężyste wsierdzia typu 2 to choroba dziedziczona recesywnie, sprzężona z płcią, spowodowana uszkodzeniem genu TAZ (G4.5) znajdującego się na długim ramieniu chromosomu X w regionie q28, kodującego tafazynę[550]. Opisano ponad 120 różnych mutacji tego genu[551]. Gen TAZ koduje acylotransferazę, która odpowiada za modyfikację struktury kardiolipiny, jedynego fosfolipidu syntetyzowanego w błonie[551] mitochondrium[550]. Kardiolipina oddziałuje z licznymi białkami związanymi z syntezą adenozyno-5′-trifosforanu (ATP)[550] oraz bierze udział w procesie apoptozy mitochondriów[551]. W wyniku mutacji dochodzi do upośledzenia włączania kwasu linolowego do kardiolipiny oraz zaburzeń czynności wewnętrznej i zewnętrznej błony mitochondriów[550]. Objawy kliniczne: neutropenia, która występuje u 90% pacjentów, kardiomiopatie[550], zmiany w układzie sercowo-naczyniowym w okresie niemowlęcym, czasem bezpośrednio po porodzie, nagłe zatrzymanie krążenia oraz nagła śmierć sercowa, których ryzyko wzrasta z wiekiem pacjenta[550], twarz o wysokim płaskim czole, okrągłej twarzy z pełnymi policzkami, odstającymi małżowiny uszne i głęboko osadzonymi oczami, jednakże z okresem pokwitania cechy te w znacznym stopniu zanikają[551]. Miopatia jest częstym objawem i większość pacjentów ma opóźniony rozwój psychomotoryczny[551]. Osłabienie dotyczy przede wszystkim proksymalnych mięśni i nie pogarsza się wiekiem[551]. Może być obecny objaw Gowersa[551]. Rozwój umysłowy nie jest opóźniony, jednakże występują zaburzenia orientacji przestrzennej i umiejętności matematycznych[550]. Większość chorych umiera we wczesnym dzieciństwie, w przebiegu niewydolności serca lub zakażenia. W przypadku postawienia rozpoznania śmiertelność wynosi 10%[551]. Długość życia u nosicielek jest taka sama jak w populacji ogólnej[552].
Zespół Mohra-Tranebjærga[edytuj | edytuj kod]
Neurodegeneracyjna choroba charakteryzująca się czuciowym ubytkiem słuchu, postępującą dystonią i osłabieniem wzroku[553], choroba ta stanowi główną przyczynę głuchoty zespołowej. Wśród objawów obserwuje się ponadto zaburzenia psychiatryczne, upośledzenie zdolności poznawczych i zaburzenia behawioralne. Głuchota o wczesnym początku jest jedynym objawem swoistym i stale występującym; wszystkie pozostałe objawy występują niestale i w różnym nasileniu[554]. Neurodegeneracja jest wieloogniskowa i postępująca[555]. Przyczyną choroby jest mutacja w genie TIMM8A/DDP1 w locus Xq22[556][557][558].
Zespół Wiskotta-Aldricha[edytuj | edytuj kod]
To rzadki dziedziczny zespół chorobowy, sprzężony z chromosomem X, o typie dziedziczenia recesywnym, na który choruje jedynie płeć męska. Choroba przebiega z zaburzeniami układu odpornościowego. Wystąpienie objawów choroby jest uwarunkowane mutacją genu WAS w locus Xp11.23-p11.22, kodującego białko WASP (Wiskott-Aldrich Syndrome Protein)[559]. Białko to jest niezbędne do prawidłowego różnicowania się i funkcjonowania komórek progenitorowych krwi, limfocytów T i B, makrofagów oraz trombocytów[560]. Do objawów należą: wypryski, trombocytopenia, krwawa biegunka, wybroczyny skórne, nawracające zakażenia (zapalenie płuc, zapalenie oskrzeli, zapalenie ucha środkowego), zakażenia skóry (zakażenia wirusem, opryszczki)[561][562].
Sprzężone z płcią dominujące[edytuj | edytuj kod]
Niewiele chorób genetycznych jest dziedziczonych w ten sposób. Praktycznym faktem jest to, że w ten sposób dziedziczy się cecha grupowa krwi Xg. Objawy choroby są lżejsze u heterozygot płci żeńskiej niż u hemizygot (płci męskiej). Powyższy typ dziedziczenia należy podejrzewać, jeżeli:
- chory mężczyzna ma wyłącznie chore córki i wyłącznie zdrowych synów,
- chore kobiety heterozygoty przekazują cechę całemu potomstwu,
- choroba występuje dwukrotnie częściej u kobiet niż u mężczyzn,
- choroba ujawnia się w każdym pokoleniu[563].
Krzywica witamino-D-oporna (hipofosfatemia)[edytuj | edytuj kod]
Rzadka choroba spowodowana uszkodzeniem genu PHEX kodującego białko enzymatyczne – endopeptydazę, występujące głównie w komórkach kości i zębów, odpowiedzialnego za inaktywację innego białka – czynnika fosfaturycznego, który – dla odróżnienia od parathormonu – nazwano fosfatoniną, pełniącego funkcję regulacyjną przy wchłanianiu zwrotnym fosforanów w nerkach. Cechuje się brakiem reakcji na witaminę D w dawkach stosowanych w leczeniu krzywicy niedoborowej. Choroby te spowodowane są zaburzeniami metabolizmu i działania witaminy D i/lub zaburzeniami gospodarki fosforowej. Najczęstszą postacią krzywicy opornej na witaminę D jest krzywica hipofosfatemiczna rodzinna – sprzężona z chromosomem X. Do innych postaci należą: osteomalacja onkogeniczna, autosomalna dominująca krzywica hipofosfatemiczna, krzywica hipofosfatemiczna rodzinna z hiperkalciurią i krzywice pseudoniedoborowe. Nadmierna aktywność białka regulującego wpływa na wzmożone wydalanie fosforanów w moczu i niską ich zawartość we krwi. Skutkiem choroby jest deformacja szkieletu oraz brak szkliwa na zębach. Choroba ta częściej dotyka kobiet niż mężczyzn, ale efekt fenotypowy jest u obu płci taki sam[564][529][530][565][566].
Zespół Retta[edytuj | edytuj kod]
Jest to ciężkie, kompleksowe schorzenie neurologiczne, spowodowane mutacją genu MECP2 na chromosomie X w lokalizacji q28, dziedziczona jako cecha dominująca[567]. Dawniej uważano, że zespół Retta u mężczyzn jest letalny, lecz badania zaprzeczyły temu[567]. Mutacja najczęściej (w około 99%) zachodzi de novo. Choroba objawia się zaburzeniami rozwoju psychoruchowego (często mylona z autyzmem), wadami somatycznymi (m.in. skoliozą)[568], stereotypiami i zaburzeniami oddychania[567]. Zespół Retta pojawia się u dziewczynek z częstotliwością od 1:10 000 do 1:23 000 żywych urodzeń[569].
Choroby spowodowane powtórzeniami trinukleotydów[edytuj | edytuj kod]
W podłożu molekularnym tych chorób (ang. Triplet Repeat Expansion Diseases w skrócie TREDs) leżą mutacje kodonowe (dynamiczne) polegające na powieleniu się (ekspansji) fragmentu genu, zwykle o długości 3-4 nukleotydów – u większości chorób z tej grupy przyczyną jest ekspansja kodonu CAG (oznaczającego aminokwas glutaminę) w sekwencji kodującej genu. Na poziomie białka tworzy się tzw. trakt poliglutaminowy, który zaburza prawidłowe jego funkcjonowanie. Tego typu mutacje określa się jako mutacje kodonowe, a schorzenia nią spowodowane jako choroby poliQ[570].
Jedną z prawdopodobnych przyczyn tej mutacji jest zjawisko poślizgu polimerazy DNA podczas replikacji DNA. Choroby mają charakter neurodegeneracyjny i neuromięśniowy, towarzyszy im często zjawisko antycypacji – prawdopodobieństwo dalszego wydłużania się obszaru podlegającego ekspansji w kolejnych rundach replikacji ma tendencję wzrostową, przez co choroba z pokolenia na pokolenie ujawnia się wcześniej, a jej objawy są coraz cięższe[571]. Etiopatogenezę u części tych chorób mogą też stanowić trójnukleotydowe trakty (złożone z CTG, CGG, CCG, AAG) znajdują się w niekodujących fragmentach genu – 5′UTR, 3′UTR oraz intronach[119].
Choroba Friedreicha[edytuj | edytuj kod]
Inne nazwy: FRDA1, ataksja Friedreicha, bezład Friedreicha, dziedziczna ataksja rdzeniowa, ang. Friedreich’s ataxia[572].
To choroba człowieka dziedziczona autosomalnie recesywnie, spowodowana mutacją w pierwszym intronie genu FXN (poprzednio znany jako gen X25) znajdującym się na chromosomie 9[573]. W 2% przypadków jest to mutacja punktowa, natomiast w pozostałych 98% mutacja dynamiczna polegająca na ekspansji krótkiego fragmentu sekwencji genu (w tym przypadku trójki nukleotydów GAA w pierwszym intronie genu)[574], który koduje mitochondrialne białko frataksynę, które prawdopodobnie bierze udział w metabolizmie żelaza[575][576][577]. Wystąpienie nadmiernej ilości powtórzeń trójki nukleotydowej GAA powoduje represję transkrypcji tego genu, jednak mechanizm tej represji nie jest dokładnie poznany. Brak frataksyny powoduje gromadzenie się żelaza w mitochondriach, zaburzenia w aktywności białek żelazo-siarkowych (Fe-S) i nasilony stres oksydacyjny[572][578][579]. Do najczęstszych objawów należą m.in.: kardiomiopatia przerostowa, ataksja chodu, gorsza sprawność ruchowa, częściowa astereognozja, zanik nerwu wzrokowego, upośledzenie umysłowe, występowanie tzw. stopy fredreichowskiej, co oznacza stopę o nadmiernym wyżłobieniu. Zgon następuje 10 – 20 lat od początku objawów, z powodu powikłań. W przebiegu choroby dochodzi do zwyrodnienia w obrębie dróg rdzeniowo-móżdżkowych, sznurów tylnych rdzenia kręgowego oraz w drogach piramidowych i móżdżku[572][580].
Choroba Kennedy’ego[edytuj | edytuj kod]
Inne nazwy: opuszkowo-rdzeniowy zanik mięśni, ang. Kennedy’s disease, X-linked spinal and bulbar muscular atrophy, SBMA, SMAX1.
Choroba Kennedy’ego jest niealleliczną chorobą sprzężoną z chromosomem X, będącą recesywną postacią rdzeniowego zaniku mięśni, występującą tylko u mężczyzn. Najczęściej ujawnia się w trzeciej, piątej dekadzie życia. Zaburzenie to charakteryzuje się wolno postępującym osłabieniem i zanikiem mięśni oraz ginekomastią[581][582]. Podłoże molekularne, etiopatogenezę choroby stanowią ekspansywne powtórzenia kodonów CAG (o charakterze polimorficznym i średniej liczbie powtórzeń 22 +/− 3) w intronie 1 genu AR, zlokalizowanego na chromosomie Xq12, kodującego receptor androgenowy[583]. Mutacje w tym genie (ale nie o charakterze wzrostu ilości trójek nukleotydów) mogą powodować zespół niewrażliwości na androgeny. Do objawów należą: przewlekłe osłabienie, zanik mięśni, fascykulacje, ścieńczenie skóry i hiporefleksja[584], zaburzenia połykania, hiperlipoproteinemia, asymetria twarzy[582][585][586].
Choroba Machado-Josepha[edytuj | edytuj kod]
Inne nazwy: ang. spinocerebellar ataxia 3, SCA3 spinocerebellar atropfy III, azorean neurologic disease, spinopontine atrophy, nigrospinodentatal degeneration[587].
To choroba należąca do TREDs, bowiem jest spowodowana ekspansją trójek nukleotydowych CAG – determinujących glutaminę (chorobotwórcze allele zawierają 52 do 86 powtórzeń[587]) genu ATXN3 (locus 14q24.3-q31[588]), kodującego ataksynę-3[587][589]. Jest to ciężkie zaburzenie neurologiczne dziedziczone autosomalnie dominująco[590], charakteryzujące się postępującą ataksją, spastycznością, zaburzeniami ruchowymi i oczu[587][591]. Na obraz kliniczny składają się także objawy takie jak np.[587][592]: parkinsonizm, spowolnienie ruchowe, niestabilność postawy, dyzartria, sztywność, utrata neuronów i glejoza w zwojach podstawy mózgu, nerwów czaszkowych, jąder i rdzenia kręgowego, zanik móżdżku, łagodne powiększenie komory czwartej, utrata neuronów w móżdżku, neuropatia obwodowa, zmniejszone poczucie wibracji, zaburzenia zmysłu termicznego, zmniejszenie lub brak odruchów skokowych; ponadto[587]: zaburzenia połykania, zaburzenia zwieraczy, oftalmoplegia zewnętrzna[593], oczopląs, wytrzeszcz oczu, nienormalna elektrookulografia (EOG)[594].
Choroba (pląsawica) Huntingtona[edytuj | edytuj kod]
Choroba ta należy do cech autosomalnych dominujących[595], choć i tak jest ona rzadka (występuje w Polsce z częstotliwością 1 na 15 000 osób). W wyniku mutacji powstaje za duża ilość powtórzeń sekwencji CAG (odpowiadającej za wbudowanie aminokwasu glutaminy) w końcu genu położonym na krótkim ramieniu chromosomu 4, kodującego białko huntingtynę[596]. Choroba ujawnia się w późnym wieku (ok. 30 – 50 lat). Młodzieńcza odmiana choroby (postać Westphala) dotyczy ludzi przed 20 rokiem życia. Pląsawica Huntingtona objawia się złożonymi zaburzeniami neurologicznymi (polineuropatie) m.in. niekontrolowanymi, przypadkowymi ruchami. Dodatkowo występuje postępujące otępienie (łac. dementia), często także różne zaburzenia psychiczne, depresja. Zachłystowe zapalenie płuc spowodowane zaburzeniami połykania jest pierwszą przyczyną śmierci pacjentów z HD, odpowiadając za 85% zgonów[597].
Dystrofia miotoniczna[edytuj | edytuj kod]

Dystrofia miotoniczna typu 1[edytuj | edytuj kod]
Inne nazwy: DM1, miotonia zanikowa, choroba Curschmanna-Steinerta, ang. myotonic dystrophy, dystrofia miotoniczna typu 1.
Jest to choroba o charakterze postępującym[598], będąca postacią dystrofii (zaniku) mięśni, dziedziczona w sposób autosomalny dominujący. Podłoże molekularne stanowi mutacja genu DMPK, położonego na chromosomie 19q13.32., polegająca na ekspansji sekwencji trinukleotydowej (trzech nukleotydów CTG) położonej w 3'UTR genu DMPK kinazy białkowej, regionie nie podlegającym translacji genu. Stopień zaawansowania choroby zależy od liczby powtórzeń: normalne osoby mają od 5 do 37 powtórzeń, osoby dotknięte chorobą o łagodnym przebiegu mają od 50 do 150 powtórzeń, pacjenci z cukrzycą mają klasycznie od 100 do 1000 powtórzeń, a ci z wrodzonym początkiem mogą mieć więcej niż 2000 powtórzeń. Zaburzenie pokazuje antycypację genetyczną[571], z rozbudową liczby powtórzeń w zależności od płci przekazującego rodzica – ekspansja powtórzeń jest znacząco większa przy przekazywaniu zmutowanego genu przez matkę[598][599]. Występują liczne objawy[598]: mięśniowe: miotonia (po naprężeniu mięśni rozluźnienie następuje z opóźnieniem), zanik wielu mięśni (w tym twarzy), spadek siły, osłabienie pracy mięśni, opadanie rąk i stóp, osłabienie mięśni twarzy, żwaczowych, skroniowych, mostkowo-obojczykowo-sutkowych, szyi, przedramiona|przedramion i podudzi, słaby uścisk ręki[600], nierówne bicie serca, arytmie, kardiomiopatie, zaburzenia przewodzenia, blok serca, nieprawidłowości w EKG[601], zaparcia, trudności z połykaniem, utrudnione odkrztuszanie i infekcje oddechowe, zastój żółci w pęcherzyku żółciowym, nieregularne miesiączki, poronienia, trudne porody, zanik jąder, łysienie czołowe, cukrzyca i oporność na insulinę, ptoza, zaćma, upośledzenie ruchów gałek ocznych. Do zaburzeń neurologicznych należą[598][602]: trudności z mówieniem, demencja, senność, zmęczenie, zaburzenia poznawcze, przetwarzania komunikatów, percepcji, wyrażania emocji, zaburzenia osobowości, zaburzenia trawienia i bezdech.
Dystrofia miotoniczna typu 2[edytuj | edytuj kod]
Inne nazwy: choroba Rickera, ang. Dystrophia Myotonica 2, proximal myotonic myopathy; PROMM, proximal Ricker syndrome.
Jest to zaburzenie wielonarządową i najbardziej rozpowszechnioną formą dystrofii mięśniowej u osób dorosłych., dziedziczona autosomalnie dominująco. Etiopatogenezę na poziomie molekularnym stanowi mutacja, będąca ekspansją powtórzeń sekwencji CCTG w intronie genu ZNF9[603] – 1 palca cynkowego, znajdującym się na chromosomie 3q21.3 (gen 9.). W obu typach dystrofii miotonicznej mRNA niosące mutacje gromadzi się w jądrze i zaburza splicing innych mRNA, np. kodującego kanał chlorkowy CLC1, co powoduje objawy miotonii, czy INSR (receptora insuliny), co powoduje oporność na insulinę[604]. Możliwe objawy[605]: zaćma, kardiomiopatie, kamica żółciowa, zaburzenia hormonalne, zajęte mięśnie ksobne, mięśnie twarzy niezajęte, ból mięśni, łysienie. Niektóre nieprawidłowości laboratoryjne: podwyższenie aktywności kinazy kreatynowej w surowicy, podwyższone stężenie gammaglutamylotransferazy (GGT), zwiększony poziom cholesterolu, zwiększona ilość dehydrogenazy mleczanowej w surowicy[605].
Zespół łamliwego chromosomu X[edytuj | edytuj kod]

Inne nazwy: zespół kruchego chromosomu X, zespół Martina-Bell[i], ang. fragile X syndrome, FraX, FRA-X, Martin-Bell syndrome.
Jedna z najczęstszych przyczyn uwarunkowanego genetycznie obniżenia poziomu rozwoju intelektualnego. Przyczyną jest powielenie kodonu CGG w genie FMR1 (65-200 powtórzeń to tzw. premutacja) na długim ramieniu chromosomu X, upośledzające tworzenie synaps w mózgu[606][607][608]. W związku z tym faktem zespół łamliwego chromosomu X należy do grupy chorób spowodowanych powtórzeniami trinukleotydów. Zespół dziedziczony jest podobnie jak schorzenia sprzężone z chromosomem X, związane z genem dominującym o ograniczonej penetracji[609]. Objawy przypominają chorobę Parkinsona, u chorych po 50. roku życia występują często: ataksja, drżenie, zaburzenia równowagi, ubytki pamięci[609]. Charakterystyczne cechy wyglądu zewnętrznego: pociągła twarz, wypukłe czoło, duży obwód czaszki (powyżej 50. centyla), odstające uszy, zez, wystająca żuchwa (prognatyzm), nadmierna ruchomość w stawach, płaskostopie, skolioza, klatka piersiowa lejkowata, makroorchidyzm – duże jądra (powyżej 25 ml u dorosłych)[609].
Choroby wieloczynnikowe[edytuj | edytuj kod]
Zaburzenia genetyczne mogą być również złożone, wieloczynnikowe lub wielogenowe, co oznacza, że są prawdopodobnie związane ze skutkami wielu genów w połączeniu ze stylem życia i czynnikami środowiskowymi. Do zaburzeń wieloczynnikowych należą choroby serca i cukrzyca[610]. Analiza wielu częstych chorób wskazuje na to, że istotną rolę odgrywają w nich czynniki genetyczne; jednak nie dziedziczą się zgodnie z prawami Mendla. To sprawia, że trudno jest określić ryzyko odziedziczenia lub przekazywanie tych zaburzeń u różnych osób. Te skomplikowane zaburzenia są również trudne do badania i leczenia, ze względu na specyficzne czynniki powodujące większość z tych zaburzeń, które nie zostały jeszcze zidentyfikowane. Do badań, których celem jest określenie przyczyn zaburzeń złożonych, można zastosować kilka podejść metodologicznych, aby określić skojarzony genotyp – fenotyp. W jednej metodzie podejście do określenia pierwszego genotypu, rozpoczyna się od identyfikacji wariantów genetycznych występujących u chorych i określenia związanych z nimi objawów klinicznych. Jest to w przeciwieństwie do bardziej tradycyjnego podejścia fenotypu pierwszego i może zidentyfikować czynniki przyczynowe, które wcześniej były zasłonięte przez kliniczną heterogeniczność, penetrację i ekspresyjność. Ryzyko wystąpienia choroby jest tym większe, im więcej genów patologicznych ma dany osobnik oraz im więcej działa na niego zewnątrzpochodnych czynników szkodliwych[611]. Do chorób wieloczynnikowych należą[610]:
- choroba nadciśnieniowa,
- niektóre postacie miażdżycy,
- choroba wrzodowa,
- niektóre postacie odczynów alergicznych, m.in. dychawica oskrzelowa,
- niektóre postacie jaskry, łuszczycy,
- niektóre choroby psychiczne, jak np. psychoza maniakalno-depresyjna;
również różne wady rozwojowe:
- wrodzone wady serca,
- rozszczep podniebienia,
- rozszczep wargi i podniebienia,
- wady ośrodkowego układu nerwowego.
Choroba Leśniowskiego-Crohna[edytuj | edytuj kod]

Jest to nieuleczalna zapalna choroba jelita o niewyjaśnionej etiologii, zaliczana do grupy nieswoistych zapaleń jelit (IBD), przewlekły, nieswoisty proces zapalny ściany przewodu pokarmowego; może dotyczyć każdego jego odcinka, lecz najczęściej lokalizuje się w końcowej części jelita cienkiego oraz początkowej jelita grubego (z tego względu dawniejsza nazwa to ileitis terminalis)[612][613]. Opisana została po raz pierwszy przez polskiego lekarza Antoniego Leśniowskiego w 1904[614], a dokładniejszego opisu dostarczył Burrill Bernard Crohn ze współpracownikami w 1932[615]. Etiopatogeneza choroby może być związana z mutacją genu NOD2 oraz defektem immunologicznym monocytów, jednak dokładne jej podłoże nie jest znane[616][617]. Jej występowanie jest uwarunkowane geograficznie (największa zachorowalność w krajach Europy Zachodniej i Ameryki Północnej)[618]. Charakterystyczne dla przebiegu choroby jest zajęcie całej grubości ściany narządu oraz możliwość występowania w całym przewodzie pokarmowym, podczas gdy we wrzodziejącym zapaleniu jelita grubego zajęte są tylko błona śluzowa i podśluzowa jelita grubego. Zmiany mają charakter ogniskowy. Główne objawy dotyczące przewodu pokarmowego to: przewlekła biegunka (zwykle bez krwi), czasem nocna. W poważnych przypadkach może istnieć potrzeba oddania ponad 20 stolców na dzień[619][620], bóle brzucha (często prawe podbrzusze), niedrożność jelit, guzowaty opór w jamie brzusznej, zmiany okołoodbytniczne (szczelina, przetoka, ropień). Do rzadziej występujących objawów pozajelitowych należą[619]: skórne – rumień guzowaty (łac. erythema nodosum), piodermia zgorzelinowa; stawowe; oczne – episcleritis lub keratoconjunctivitis, uveitis[621][622].
Uwagi[edytuj | edytuj kod]
- ↑ Po wliczeniu 0,19% aberracji strukturalnych nie znajdujących odbicia w fenotypie (aberracje euploidalne, jak translokacje zrównoważone i aberracje typu fuzji centrycznych, gdy przy aneuploidalnej liczbie modalnej wszystkie chromosomy są w zasadzie obecne), to częstość aberracji chromosomowych jest bliższa 0,60%.
- ↑ Dane odnoszą się przede wszystkim do populacji europejskiej i północnoamerykańskiej pochodzenia europejskiego. Populacje o określonym pochodzeniu etnicznym lub zamieszkujące niektóre rejony mogą wykazywać odmienne częstości występowania chorób genetycznych.
- ↑ Przeciętny czas hospitalizacji pacjentów dotkniętych chorobami genetycznymi jest średnio 1,5 raza dłuższy niż pacjentów niegenetycznych, zaś liczba ponownych hospitalizacji z powodu tej samej choroby wynosi przeciętnie 5,3 w porównaniu z 1,3 dla chorych niegenetycznych. Odsetek ten rośnie wraz ze wzrostem poziomu życia i opieki zdrowotnej w danym państwie.
- ↑ W tym artykule choroby te zostały omówione osobno, gdyż stanowią szczególną grupę, w której znajdują się również niektóre choroby sprzężone z płcią.
- ↑ Leczona m.in. metodą Bentalla.
- ↑ Osoby z zespołem Marfana są w grupie ryzyka wystąpienia także tętniaka aorty brzusznej, choć jest on rzadko notowany[203].
- ↑ Wszystkie wymienione zespoły, z wyjątkiem choroby Fabry’ego, dziedziczą się autosomalnie recesywnie.
- ↑ Jeśli rzecz jasna pod względem liczby chromosomów płci, konkretnie X, będą zdrowi.
- ↑ Pierwsze przypadki opisali James Purdon Martin i Julia Bell w J Neurol Psychiatry 1943;6:154-157.
Przypisy[edytuj | edytuj kod]
- ↑ Boczkowski 1990 ↓, s. 15.
- ↑ a b c d e f g h i j k Mizerski 2013 ↓, s. 314.
- ↑ Philip L. Cohen, Robert A. Eisenberg, Lpr and gl: Single Gene Models of Systemic Autoimmunity and Lymphoproliferative Disease, „Annual Review of Immunology”, 9 (1), 1991, s. 243–269, DOI: 10.1146/annurev.iy.09.040191.001331, PMID: 1910678.
- ↑ a b c d e Boczkowski 1990 ↓, s. 49.
- ↑ a b c Boczkowski 1990 ↓, s. 16.
- ↑ F.O. Walker. Huntington’s disease. „Lancet”. 369 (9557), s. 218–228, 2007. DOI: 10.1016/S0140-6736(07)60111-1. PMID: 17240289.
- ↑ a b c Boczkowski 1990 ↓, s. 17.
- ↑ Finding of Rare Disease Genes in Canada (FORGE Canada) [online], Genome British Columbia [dostęp 2017-01-28] [zarchiwizowane z adresu 2017-02-02] (ang.).
- ↑ Program Overview | Department of Medical Genetics [online], medgen.med.ubc.ca [dostęp 2017-02-24] (ang.).
- ↑ Boczkowski 1990 ↓, s. 18.
- ↑ Boczkowski 1990 ↓, s. 19.
- ↑ Boczkowski 1990 ↓, s. 184.
- ↑ A.G. DiLella i inni, Molecular structure and polymorphic map of the human phenylalanine hydroxylase gene, „Biochemistry”, 4 (25), 1986, s. 743–749, PMID: 3008810.
- ↑ Boczkowski 1990 ↓, s. 20.
- ↑ a b Boczkowski 1990 ↓, s. 21.
- ↑ Samantha L. Ginn i inni, Gene therapy clinical trials worldwide to 2012 – an update, „The Journal of Gene Medicine”, 15 (2), 2013, s. 65–77, DOI: 10.1002/jgm.2698.
- ↑ Meagan E. Giles i inni, Prenatal cfDNA screening results indicative of maternal neoplasm: survey of current practice and management needs, „Prenatal Diagnosis”, 37 (2), 2017, s. 126–132, DOI: 10.1002/pd.4973.
- ↑ George J. Netto, Rana D. Saad, Peter A. Dysert, Diagnostic molecular pathology: current techniques and clinical applications, part I, „Baylor University Medical Center Proceedings”, 16 (4), 2003, s. 379–383, PMID: 16278751, PMCID: PMC1214554 [dostęp 2017-02-21] [zarchiwizowane z adresu 2017-02-22].
- ↑ G. Poste, Molecular diagnostics: A powerful new component of the healthcare value chain, „Expert Review of Molecular Diagnostics”, 1 (1), 2001, s. 1–5.
- ↑ Don J. Brenner, Deoxyribonucleic acid reassociation in the taxonomy of enteric bacteria, „International Journal of Systematic Bacteriology”, 23, 1973, s. 298–307, DOI: 10.1099/00207713-23-4-298.
- ↑ L.G. Wayne i inni, Report of the ad hoc committee on reconciliation of approaches to bacterial systematics, „International Journal of Systematic Bacteriology”, 37, 1987, s. 463–464, DOI: 10.1099/00207713-37-4-463.
- ↑ B.J. Tindall i inni, Notes on the characterization of prokaryote strains for taxonomic purposes, „International Journal of Systematic and Evolutionary Microbiology”, 60, s. 249–266, DOI: 10.1099/ijs.0.016949-0.
- ↑ O. Olsvik i inni, Use of automated sequencing of polymerase chain reaction-generated amplicons to identify three types of cholera toxin subunit B in Vibrio cholerae O1 strains, „Journal of Clinical Microbiology”, 1, 31, 1993, s. 22–25, PMID: 7678018, PMCID: PMC262614.
- ↑ Erik Pettersson, Joakim Lundeberg, Afshin Ahmadian, Generations of sequencing technologies, „Genomics”, 2, 93, 2009, s. 105–111, DOI: 10.1016/j.ygeno.2008.10.003, PMID: 18992322.
- ↑ Łukasz Sędek i inni, Techniczne aspekty cytometrii przepływowej, „Diagnostyka Laboratoryjna”, 46 (4), 2010, s. 415–420, ISSN 0867-4043 [dostęp 2017-02-12] [zarchiwizowane z adresu 2017-02-13].
- ↑ Boczkowski 1990 ↓, s. 146–147.
- ↑ Susan M. Wolf i inni, Managing incidental findings and research results in genomic research involving biobanks and archived data sets, „Genetics in Medicine”, 14 (4), 2012, s. 361–384, DOI: 10.1038/gim.2012.23, PMID: 22436882, PMCID: PMC3597341.
- ↑ Boczkowski 1990 ↓, s. 146.
- ↑ N.J. Roizen, D. Patterson, Down’s syndrome, „Lancet”, 361 (9365), 2003, s. 1281–1289, DOI: 10.1016/S0140-6736(03)12987-X, PMID: 12699967.
- ↑ Jacek J. Pietrzyk, Zespół Downa, „Medycyna Praktyczna – Pediatria”, 6, 1999.
- ↑ Down Syndrome Biomarkers and Interventions Study – Arkansas Children’s Hospital | Down Syndrome Research Foundation [online], www.dsrf-uk.org [dostęp 2017-02-12] [zarchiwizowane z adresu 2017-02-13] (ang.).
- ↑ R.J. Snijders, N.J. Sebire, K.H. Nicolaides, Maternal age and gestational age-specific risk for chromosomal defects, „Fetal Diagnosis and Therapy”, 10 (6), 1995, s. 356–367, PMID: 8579773.
- ↑ Bartholin-Patau syndrome w bazie Who Named It (ang.)
- ↑ K. Patau i inni, Multiple congenital anomaly caused by an extra autosome, „The Lancet”, 790, 1960, DOI: 10.1016/S0140-6736(60)90676-0, PMID: 14430807.
- ↑ Ada Chan i inni, Histogenesis of retinal dysplasia in trisomy 13, „Diagnostic Pathology”, 2 (48), 2007, DOI: 10.1186/1746-1596-2-48.
- ↑ Robert G. Best, Patau syndrome [online], eMedicine Pediatrics, 2006 [dostęp 2007-09-16] (ang.).
- ↑ Robert G. Best: Patau syndrome. Medscape, akt. 2006-12-24. [dostęp 2007-09-16]. (ang.).
- ↑ D. Iliopoulos i inni, Patau syndrome with a long survival (146 months): a clinical report and review of literature, „American Journal of Medical Genetics Part A”, 140 (1), 2006, s. 92–93, DOI: 10.1002/ajmg.a.31056, PMID: 16333832.
- ↑ B. Zoll i inni, Trisomy 13 (Patau syndrome) with an 11-year survival, „Clinical Genetics”, 43 (1), 1993, s. 46–50, DOI: 10.1111/j.1399-0004.1993.tb04426.x, PMID: 8462196.
- ↑ A.C. Duarte i inni, Patau syndrome with a long survival. A case report, „Genetics and Molecular Research”, 3 (2), 2004, s. 288–292, PMID: 15266400.
- ↑ A. Nanjiani, A. Hossain, N. Mahgoub, Patau syndrome, „Journal of Neuropsychiatry and Clinical Neurosciences”, 19 (2), 2007, s. 201–202, DOI: 10.1176/jnp.2007.19.2.201, PMID: 17431076.
- ↑ Jan M. Friedman i inni, Genetyka, Wrocław: Urban & Partner, 2000, ISBN 83-85842-91-8.
- ↑ Jerzy Szczapa, Neonatologia, Warszawa: Wydawnictwo Lekarskie PZWL, 2000, ISBN 83-200-2475-7.
- ↑ a b c d e A. Dobrzańska, J. Ryżko: Pediatria. Podręcznik do Państwowego Egzaminu Lekarskiego i egzaminu specjalizacyjnego. Urban&Partner, 2005. ISBN 83-89581-25-6.
- ↑ Boczkowski 1990 ↓, s. 106.
- ↑ Boczkowski 1990 ↓, s. 107.
- ↑ Boczkowski 1990 ↓, s. 51.
- ↑ Boczkowski 1990 ↓, s. 49–60.
- ↑ R.J. Gorlin, V.E. Anderson, C.R. Scott, Hypertrophied frenuli, oligophrenia, famflial trembling and anomalies of the hand. Report of four casesin one family and a forme fruste in another, „The New England Journal of Medicine”, 264, 1961, s. 486–489, DOI: 10.1056/NEJM196103092641004, PMID: 13707262.
- ↑ J. Towfighi i inni, Neuropathology of oral-facial-digital syndromes, „Archives of Pathology & Laboratory Medicine”, 109 (7), 1985, s. 642–646, PMID: 3839363.
- ↑ a b c d Struktura i funkcje genów. W: Claude A. Villee: Biologia. Wyd. 9. Warszawa: PWRiL, 1990, s. 751. ISBN 83-09-00748-5.
- ↑ Maria I. Ferrante i inni, Identification of the gene for oral-facial-digital type I syndrome, „American Journal of Human Genetics”, 68 (3), 2001, s. 569–576, DOI: 10.1086/318802, PMID: 11179005, PMCID: PMC1274470.
- ↑ Shilpa Chetty-John i inni, Fibrocystic disease of liver and pancreas; under-recognized features of the X-linked ciliopathy oral-facial-digital syndrome type 1 (OFD I), „American Journal of Medical Genetics Part A”, 10, 2010, s. 2640–2645, DOI: 10.1002/ajmg.a.33666, PMID: 20818665, PMCID: PMC2963649.
- ↑ Fiorella Gurrieri i inni, Oral–facial–digital syndromes: Review and diagnostic guidelines, „American Journal of Medical Genetics Part A”, 24, 143, 2007, s. 3314–3323, DOI: 10.1002/ajmg.a.32032.
- ↑ D. Donnai, L. Kerzin-Storrar, R. Harris, Familial orofaciodigital syndrome type I presenting as adult polycystic kidney disease, „Journal of Medical Genetics”, 2, 24, 1987, s. 84–87, DOI: 10.1136/jmg.24.2.84, PMID: 3560172, PMCID: PMC1049894.
- ↑ M.J. Harrod i inni, Polycystic kidney disease in a patient with the oral-facial-digital syndrome – type I, „Clinical Genetics”, 9 (2), 1976, s. 183–186, DOI: 10.1111/j.1399-0004.1976.tb01565.x, PMID: 1248177.
- ↑ Orofaciodigital Syndrome I; OFD1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ E. Niebuhr, The cri du chat syndrome. Epidemiology, cytogenetics and clinical features, „Human Genetics”, 44 (3), 1978, s. 227–275, PMID: 365706.
- ↑ I. Kjaer, E. Niebuhr, Studies of cranial base in 23 patients with cri-du-chat syndrome suggest a cranial developmental field involved in the condition, „American Journal of Medical Genetics”, 82 (1), 1999, s. 6–14, PMID: 9916835.
- ↑ R. Posmyk, A.T. Midro, Poradnictwo genetyczne w zespole monosomii 5p („krzyku kociego”). Część I. Diagnoza fenotypu. Fenotyp morfologiczny i fenotyp zachowania (behawioralny), „Przegląd Pediatryczny”, 33 (4), 2003, s. 265–272 [dostęp 2016-12-17] [zarchiwizowane z adresu 2017-02-27].
- ↑ P.C. Mainardi, Cri du Chat syndrome, „Orphanet Journal of Rare Diseases”, 1 (33), 2006, DOI: 10.1186/1750-1172-1-33.
- ↑ N.L. Shannon i inni, An epidemiological study of Wolf-Hirschhorn syndrome: life expectancy and cause of mortality, „Journal of Medical Genetics”, 38 (10), 2001, s. 674–679, DOI: 10.1136/jmg.38.10.674, PMID: 11584045, PMCID: PMC1734744.
- ↑ Halil Aslan i inni, Prenatal diagnosis of Wolf-Hirschhorn syndrome (4p-) in association with congenital hypospadias and foot deformity, „BMC Pregnancy and Childbirth”, 3 (1), 2003, DOI: 10.1186/1471-2393-3-1, PMID: 12546710, PMCID: PMC149368.
- ↑ Douglas C. Bittel, Merlin G. Butler, Prader-Willi syndrome: clinical genetics, cytogenetics and molecular biology, „Expert Reviews in Molecular Medicine”, 7 (14), 2005, DOI: 10.1017/S1462399405009531.
- ↑ Robert D. Nicholls i inni, Genetic imprinting suggested by maternal heterodisomy in nondeletion Prader-Willi syndrome, „Nature”, 342, 1989, s. 281–285, DOI: 10.1038/342281a0, PMID: 2812027.
- ↑ Karolina Maślanka, Zespół Angelmana [online], Stowarzyszenie na Rzecz Dzieci z Rzadkimi Chorobami Genetycznymi i Ich Rodzin „Wspólnie”.
- ↑ A.C. Lindgren i inni, Eating behavior in Prader-Willi syndrome, normal weight, and obese control groups, „Journal of Pediatry”, 137 (1), 2000, s. 50–55, DOI: 10.1067/mpd.2000.106563, PMID: 10891821.
- ↑ M.G. Butler, Prader-Willi syndrome: current understanding of cause and diagnosis, „American Journal of Medical Genetics”, 35 (3), 1990, s. 319–332, DOI: 10.1002/ajmg.1320350306, PMID: 2309779.
- ↑ R.H. Wharton i inni, Acute idiopathic gastric dilation with gastric necrosis in individuals with Prader-Willi syndrome, „American Journal of Medical Genetics”, 73 (4), 1997, s. 437–441, PMID: 9415471.
- ↑ D.A. Stevenson i inni, Gastric rupture and necrosis in Prader-Willi syndrome, „Journal of Pediatric Gastroenterology & Nutrition”, 45 (2), 2007, s. 272–274, DOI: 10.1097/MPG.0b013e31805b82b5, PMID: 17667731, PMCID: PMC3241991.
- ↑ C.R. Hamilton, R.E. Scully, B. Kliman, Hypogonadotropism in Prader-Willi syndrome: induction of puberty and spermatogenesis by clomiphene citrate, „American Journal of Medicine”, 52 (3), 1972, s. 322–329, PMID: 5011391.
- ↑ A. Crinò i inni, Hypogonadism and pubertal development in Prader-Willi syndrome, „European Journal of Pediatrics”, 162 (5), 2003, s. 327–333, DOI: 10.1007/s00431-002-1132-4, PMID: 12692714.
- ↑ R.W. Hered i inni, Ophthalmologic features of Prader-Willi syndrome, „Journal of Pediatric Ophthalmology and Strabismus”, 25 (3), 1988, s. 145–150, PMID: 3397859.
- ↑ M.S. Wise i inni, Hyperthermia in infants with Prader-Willi syndrome (abstrakt), „American Journal of Medical Genetics”, 41, 1991, s. 528.
- ↑ G.A. Scardina, G. Fucà, P. Messina, Oral diseases in a patient affected with Prader-Willi syndrome, „European Journal of Paediatric Dentistry”, 8 (2), 2007, s. 96–99, PMID: 17571934.
- ↑ A.M. DiGeorge, Congenital absence of the thymus and its immunologic consequences: concurrence with congenital hypoparathyroidism, t. IV(1), White Plains: March of Dimes-Birth Defects Foundation, 1968, s. 116–121.
- ↑ M. Debbané i inni, Psychotic symptoms in children and adolescents with 22q11.2 deletion syndrome: Neuropsychological and behavioral implications, „Schizophrenia Research”, 84 (2–3), 2006, s. 187–193, DOI: 10.1016/j.schres.2006.01.019, PMID: 16545541.
- ↑ Williams syndrome [online], Genetics Home Reference, U.S. National Library of Medicine, 2010.
- ↑ Barbara R. Pober, Williams-Beuren Syndrome, „The New England Journal of Medicine”, 362 (3), 2010, s. 239–252, DOI: 10.1056/NEJMra0903074, PMID: 20089974.
- ↑ X. Carrasco i inni, Williams syndrome: Pediatric, neurologic, and cognitive development, „Pediatric Neurology”, 3, 32, 2005, DOI: 10.1016/j.pediatrneurol.2004.09.013.
- ↑ Williams-Beuren Syndrome; WBS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ P. Nowell, D. Hungerford, A minute chromosome in chronic granulocytic leukemia, „Science”, 132 (1497), 1960.
- ↑ J.D. Rowley, A new consistent chromosomal abnormality in chronic myelogenous leukaemia identified by quinacrine fluorescence and Giemsa staining, „Nature”, 243 (5405), 1973, s. 290–293, PMID: 4126434.
- ↑ a b Jerzy Stachura, Wenancjusz Domagała, Patologia znaczy słowo o chorobie, Kraków: Wydawnictwo Polskiej Akademii Umiejętności, 2003, ISBN 83-88857-65-7.
- ↑ a b Klaus Czerwenka, Einführung in die Molekularbiologie, Wien: Maudrich, 2003, s. 169–170, ISBN 3-85175-796-3.
- ↑ Barbara J. Bain: Leukaemia diagnosis. Oxford: Blackwell Science, 1999, s. 83. ISBN 0-632-05165-5.
- ↑ C.A. Stratakis, O.M. Rennert, Turner syndrome: molecular and cytogenetics, dysmorphology, endocrine, and other clinical manifestations and their management, „Endocrinologist”, 4, 1994, s. 442–453.
- ↑ K. Łącka, Zespół Turnera – korelacja pomiędzy kariotypem a fenotypem, „Endokrynologia Polska”, 56 (6), 2005, s. 986–983, PMID: 16821224 [zarchiwizowane z adresu 2007-09-28].
- ↑ P. Saenger i inni, Recommendations for the diagnosis and management of Turner syndrome, „Journal of Clinical Endocrinology & Metabolism”, 86 (7), 2001, s. 3061–3069, DOI: 10.1210/jcem.86.7.7683, PMID: 11443168.
- ↑ T.E. Kelly, J.E. Ferguson, W. Golden, Survival of fetuses with 45,X: an instructive case and an hypothesis, „American Journal of Medical Genetics Part A”, 42 (6), 1992, s. 825–826, DOI: 10.1002/ajmg.1320420616, PMID: 1554022.
- ↑ K.R. Held i inni, Mosaicism in 45,X Turner syndrome: does survival in early pregnancy depend on the presence of two sex chromosomes?, „Human Genetics”, 88, 1992, s. 288–294, PMID: 1733830.
- ↑ R. Fernandez, J. Mendez, E. Pasaro. Turner syndrome: a study of chromosomal mosaicism. „Human Genetics”. 98, s. 29–35, 1996. PMID: 8682502.
- ↑ C.H. Gravholt, Epidemiological, endocrine and metabolic features in Turner syndrome, „European Journal of Endocrinology”, 151, 2004, s. 657–687, DOI: 10.1590/S0004-27302005000100019, PMID: 16544046 [zarchiwizowane z adresu 2007-09-28].
- ↑ a b c J. Visootsak, J.M. Graham, Klinefelter syndrome and other sex chromosomal aneuploidies, „Orphanet Journal of Rare Diseases”, 1 (42), 2006, DOI: 10.1186/1750-1172-1-42, PMID: 17062147, PMCID: PMC1634840.
- ↑ J.K. Morris i inni, Is the prevalence of Klinefelter syndrome increasing?, „European Journal of Human Genetics”, 16, 2008, s. 163–170, DOI: 10.1038/sj.ejhg.5201956.
- ↑ R. Steffen. Zahnanomalien als Hinweis zur Diagnose einer genetischen Erkrankung – ein Fallbericht. „Medizinische Genetik”. 19 (4). s. 432–434. DOI: 10.1007/s11825-007-0047-x.
- ↑ J. Kosowicz, Zmiany radiologiczne czaszki w niedoczynności gonady męskiej, „Endokrynologia Polska”, 19, 1968, s. 276.
- ↑ J. Kosowicz, K. Rzymski, Radiological features of the skull in Klinefelter’s syndrome and male hypogonadism, „Clinical Radiology”, 26 (3), 1975, s. 371–378, PMID: 1201634.
- ↑ C.M. Smyth, W.J. Bremner, Klinefelter syndrome, „Archives of Internal Medicine”, 158 (12), 1998, s. 1309–1314, DOI: 10.1001/archinte.158.12.1309, PMID: 9645824.
- ↑ a b c Helen Firth, Jane A. Hurst, Judith A. Hall, Oxford Desk Reference: Clinical Genetics, Oxford: Oxford University Press, 2005, ISBN 0-19-262896-8.
- ↑ a b c Aubrey Milunsky, Genetic Disorders and the Fetus. Diagnosis, Prevention, and Treatment, Baltimore: Johns Hopkins University Press, 2004, s. 297–340, ISBN 0-8018-7928-0.
- ↑ 47,XYY Syndrome [online], Genetics Home Reference, U.S. National Library of Medicine [dostęp 2006-08-28] (ang.).
- ↑ a b Thompson & Thompson Genetics in Medicine, wyd. 6, Philadelphia: W.B. Saunders, 2004, s. 172–174, ISBN 0-7216-0244-4.
- ↑ Sandra Scarr, Kirby Deater-Deckard, Family Effects on Individual Differences in Development, [w:] Suniya S. Luthar, Developmental Psychopathology. Perspectives on Adjustment, Risk, and Disorder, Cambridge: Cambridge University Press, 1997, s. 119, ISBN 0-521-47715-8.
- ↑ Brigham Narins, Gale Encyclopedia of Genetic Disorders, t. 2, Thomson Gale, s. 498–499, ISBN 1-4144-0365-8.
- ↑ R.H. Gardner, Grant R. Sutherland, Chromosome abnormalities and genetic counseling, New York: Oxford University Press, 2004, s. 29–30, 42, 199, 207, 257, 263, 393, 424–430, ISBN 0-19-514960-2.
- ↑ XYY Syndrome [online], Genetics Home Reference, U.S. National Library of Medicine [dostęp 2010-10-06] (ang.).
- ↑ David L. Rimoin i inni, Emery and Rimoin’s Principles and Practice of Medical Genetics, Philadelphia: Churchill Livingstone Elsevier, 2007, s. 1038–1057, ISBN 0-443-06870-4.
- ↑ Położnictwo i ginekologia, Grzegorz H. Bręborowicz (red.), t. 2, Wydawnictwo Lekarskie PZWL, s. 692, 83-200-3082-X.
- ↑ a b Boczkowski 1990 ↓, s. 114.
- ↑ A. Kuliev, Y. Verlinsky, Preimplantation diagnosis: A realistic option for assisted reproduction and genetic practice, „Current Opinion in Obstetrics and Gynecology”, 17 (2), 2005, s. 179–183, DOI: 10.1097/01.gco.0000162189.76349.c5, PMID: 15758612.
- ↑ Victor A. McKusick, Mendelian Inheritance in Man: Catalogs of Autosomal Dominant, Autosomal Recessive, and X-Linked Phenotypes, Elsevier, 12 maja 2014, ISBN 978-1-4831-9427-1 [dostęp 2017-02-24] (ang.).
- ↑ T.N. Williams, S.K. Obaro, Sickle cell disease and malaria morbidity: a tale with two tails, „Trends in Parasitology”, 27 (7), 2011, s. 315–320, DOI: 10.1016/j.pt.2011.02.004, PMID: 21429801.
- ↑ Types of Human Genetic Disorders [online], Bright Hub [dostęp 2017-02-17] (ang.).
- ↑ Genes and human disease [online], World Health Organization [dostęp 2017-02-17] (ang.).
- ↑ a b Single-Gene Inheritance, [w:] Anthony J.F. Griffiths i inni, Introduction to Genetic Analysis, wyd. 10, New York: W.H. Freeman and Company, 2012, s. 57–58, ISBN 978-1-4292-2943-2.
- ↑ Boczkowski 1990 ↓, s. 173.
- ↑ a b Boczkowski 1990 ↓, s. 174.
- ↑ a b
 Sobczak, K.; de Mezer, M.; Michlewski, G.; Krol, J.; Krzyzosiak, W.J. RNA structure of trinucleotide repeats associated with human neurological diseases. „Nucleic Acids Research”. 31 (19), s. 5469–5482, 2003. PMID: 14500809. PMCID: PMC206466.
Sobczak, K.; de Mezer, M.; Michlewski, G.; Krol, J.; Krzyzosiak, W.J. RNA structure of trinucleotide repeats associated with human neurological diseases. „Nucleic Acids Research”. 31 (19), s. 5469–5482, 2003. PMID: 14500809. PMCID: PMC206466.
- ↑ a b Wynn, J.; King, T.M.; Gambello, M.J.; Waller, D.K.; Hecht, J.T. Mortality in achondroplasia study: a 42-year follow-up. „Am J Med Genet A”. 143A (21), s. 2502–2511, 2007. DOI: 10.1002/ajmg.a.31919. PMID: 17879967.
- ↑ Achondroplasia; ACH w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ G.A. Bellus i inni, Achondroplasia is defined by recurrent G380R mutations of FGFR3, „American Journal of Human Genetics”, 56 (2), 1995, s. 368–373, PMID: 7847369, PMCID: PMC1801129.
- ↑
 Dakouane Giudicelli, M.; Serazin, V.; Le Sciellour, C.R.; Albert, M.; Selva, J. Increased achondroplasia mutation frequency with advanced age and evidence for G1138A mosaicism in human testis biopsies. „Fertil Steril”. 89 (6), s. 1651–1656, 2008. DOI: 10.1016/j.fertnstert.2007.04.037. PMID: 17706214.
Dakouane Giudicelli, M.; Serazin, V.; Le Sciellour, C.R.; Albert, M.; Selva, J. Increased achondroplasia mutation frequency with advanced age and evidence for G1138A mosaicism in human testis biopsies. „Fertil Steril”. 89 (6), s. 1651–1656, 2008. DOI: 10.1016/j.fertnstert.2007.04.037. PMID: 17706214.
- ↑ R.M. Pauli i inni, Apnea and sudden unexpected death in infants with achondroplasia, „The Journal of Pediatrics”, 104 (3), 1984, s. 342–348, PMID: 6707788.
- ↑ J.T. Hecht i inni, Cognitive and motor skills in achondroplastic infants: neurologic and respiratory correlates, „American Journal of Medical Genetics”, 41 (2), 1991, s. 208–211, DOI: 10.1002/ajmg.1320410215, PMID: 1785636.
- ↑ M. Plewka, J. Kasprzak, Zespół Brugadów, „Polski Przegląd Kardiologiczny”, 3 (1), 2001, s. 65–67, ISSN 1507-5540.
- ↑ Barbara Dąbrowska, Zespół Brugadów [online], Medycyna Praktyczna, 6 czerwca 2001.
- ↑ C. Napolitano, S.G. Priori, Brugada syndrome, „Orphanet Journal of Rare Diseases”, 1 (35), 2006, s. 35, DOI: 10.1186/1750-1172-1-35, PMID: 16972995, PMCID: PMC1592481.
- ↑ Brugada Syndrome 1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Hypercholesterolemia, autosomal dominant w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Peter O. Kwiterovich, Donald S. Fredrickson, Robert I. Levy, Familial Hypercholesterolemia (One Form of Familial Type II Hyperlipoproteinemia). A Study of Its Biochemical, Genetic, and Clinical Presentation in Childhood, „The Journal of Clinical Investigation”, 53 (5), 1974, DOI: 10.1172/JCI107670, PMID: 4363406, PMCID: PMC302610.
- ↑ Ronald M. Summers i inni, Evaluation of the Aortic Root by MRI, „Circulation”, 98 (6), 1998, s. 509–518, DOI: 10.1161/01.CIR.98.6.509, PMID: 9714107.
- ↑ Felipe J. Chaves i inni, Genetic Diagnosis of Familial Hypercholesterolemia in a South European Outbreed Population: Influence of Low-Density Lipoprotein (LDL) Receptor Gene Mutations on Treatment Response to Simvastatin in Total, LDL, and High-Density Lipoprotein Cholesterol, „The Journal of Clinical Endocrinology & Metabolism”, 86 (10), 2001, s. 4926–4932, DOI: 10.1210/jcem.86.10.7899.
- ↑ a b Wojciech Kostowski, Zbigniew S. Herman: Farmakologia. Podstawy farmakoterapii. Podręcznik dla studentów medycyny i lekarzy. Wyd. 3. Warszawa: Wydawnictwo Lekarskie PZWL, 2006, s. 1569. ISBN 83-200-3352-7.
- ↑ Ryszard Józef Podemski, Kompendium neurologii, Gdańsk: Via Medica, 2008, s. 504, ISBN 978-83-7555-054-2.
- ↑ Kana Yasukawa i inni, Dominant and Recessive Compound Heterozygous Mutations in Epidermolysis Bullosa Simplex Demonstrate the Role of the Stutter Region in Keratin Intermediate Filament Assembly, „Journal of Biological Chemistry”, 277, 2002, s. 23670–23674, DOI: 10.1074/jbc.M200974200, PMID: 11973334.
- ↑ a b c d J.-D. Fine i inni, The classification of inherited epidermolysis bullosa (EB): report of the Third International Consensus Meeting on diagnosis and classification of EB, „Journal of the American Academy of Dermatology”, 58 (6), 2008, s. 931–950, DOI: 10.1016/j.jaad.2008.02.004, PMID: 18374450.
- ↑ Ellen G. Pfendner, Sara G. Sadowski, Jouni Uitto, Epidermolysis bullosa simplex: recurrent and de novo mutations in the KRT5 and KRT14 genes, phenotype/genotype correlations, and implications for genetic counseling and prenatal diagnosis, „Journal of Investigative Dermatology”, 125 (2), 2005, s. 239–243, DOI: 10.1111/j.0022-202X.2005.23818.x, PMID: 16098032.
- ↑ Epidermolysis Bullosa Simplex, Generalized w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Shoshana Hacham-Zadeh i inni, Epidermolysis bullosa herpetiformis Dowling-Meara in a large family, „J. Am. Acad. Derm.”, 18 (4), 1988, s. 702–706, DOI: 10.1016/S0190-9622(88)70093-6, PMID: 3372762.
- ↑ Epidermolysis Bullosa Simplex with Mottled Pigmentation; EBSMP w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ F.J.D. Smith i inni, Plectin deficiency results in muscular dystrophy with epidermolysis bullosa, „Nature Genetics”, 13, 1996, s. 450–457, DOI: 10.1038/ng0896-450.
- ↑ M. Skoczylas i inni, Problemy kliniczne u chorych na odmianę Herlitza pęcherzowego oddzielania się naskórka, „Postępy Neonatologii”, 2 (17), 2011, s. 54–56.
- ↑ Epidermolysis Bullosa Simplex with Muscular Dystrophy; EBSMD w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ S. Chavanas i inni, Splicing Modulation of Integrin β4 Pre-mRNA Carrying a Branch Point Mutation Underlies Epidermolysis Bullosa with Pyloric Atresia Undergoing Spontaneous Amelioration With Ageing, „Human Molecular Genetics”, 8 (11), 1999, s. 2097–2105, DOI: 10.1093/hmg/8.11.2097, PMID: 10484780.
- ↑ Frédérique Vidal i inni, Integrin β4 mutations associated with junctional epidermolysis bullosa with pyloric atresia, „Nature Genetics”, 10, 1995, s. 229–234, DOI: 10.1038/ng0695-229.
- ↑ L. Ruzzi i inni, A homozygous mutation in the integrin alpha6 gene in junctional epidermolysis bullosa with pyloric atresia, „The Journal of Clinical Investigation”, 99 (12), 1997, DOI: 10.1172/JCI119474, PMID: 9185503, PMCID: PMC508131.
- ↑ Epidermolysis Bullosa Junctionalis with Pyloric Atresia w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Epidermolysis Bullosa Dystrophica, Autosomal Dominant; DDEB w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ C.A. Oakley i inni, The Cockayne-Touraine type of dominant dystrophic epidermolysis bullosa--ultrastructural similarities to the Pasini variant, „Acta Dermato-Venereologica”, 64 (3), 1984, s. 253–256, PMID: 6204490.
- ↑ J. Diedrichson, D. Talanow, A. Safi, Epidermolysis bullosa dystrophica (Hallopeau-Siemens) an der Hand – Operative Strategie und Ergebnisse, „Handchirurgie, Mikrochirurgie, Plastische Chirurgie”, 37 (5), 2005, s. 316–322, DOI: 10.1055/s-2005-872849, PMID: 16287016.
- ↑ Marie Luise Bisgaard i inni, Familial adenomatous polyposis (FAP): frequency, penetrance, and mutation rate, „Human Mutation”, 3 (2), 1994, s. 121–125, DOI: 10.1002/humu.1380030206, PMID: 8199592.
- ↑ P. Rozen i inni, Familial adenomatous polyposis at the Tel Aviv Medical Center: demographic and clinical features, „Familial Cancer”, 1 (2), 2001, s. 75–82, PMID: 14574001.
- ↑ a b c
 Leoz, M.L.; Carballal, S.; Moreira, L.; Ocaña, T.; Balaguer, F. The genetic basis of familial adenomatous polyposis and its implications for clinical practice and risk management. „Appl Clin Genet”. 8, s. 95–107, 2015. DOI: 10.2147/TACG.S51484. PMID: 25931827. PMCID: PMC4404874.
Leoz, M.L.; Carballal, S.; Moreira, L.; Ocaña, T.; Balaguer, F. The genetic basis of familial adenomatous polyposis and its implications for clinical practice and risk management. „Appl Clin Genet”. 8, s. 95–107, 2015. DOI: 10.2147/TACG.S51484. PMID: 25931827. PMCID: PMC4404874.
- ↑
 Campos, F.G.; Sulbaran, M.; Safatle-Ribeiro, A.V.; Martinez, C.A. Duodenal adenoma surveillance in patients with familial adenomatous polyposis. „World J Gastrointest Endosc”. 7 (10), s. 950–959, 2015. DOI: 10.4253/WJGE.v7.i10.950. PMID: 26265988. PMCID: PMC4530328.
Campos, F.G.; Sulbaran, M.; Safatle-Ribeiro, A.V.; Martinez, C.A. Duodenal adenoma surveillance in patients with familial adenomatous polyposis. „World J Gastrointest Endosc”. 7 (10), s. 950–959, 2015. DOI: 10.4253/WJGE.v7.i10.950. PMID: 26265988. PMCID: PMC4530328.
- ↑ a b c d e Kory W. Jasperson, Swati G. Patel, Dennis J. Ahnen, APC-Associated Polyposis Conditions, [w:] GeneReviews, Roberta A. Pagon i inni, Seattle: University of Washington, 1993–2017, ISSN 2372-0697.
- ↑ Steinhagen, E.; Guillem, J.G.; Chang, G.; Salo-Mullen, E.E.; Shia, J. The prevalence of thyroid cancer and benign thyroid disease in patients with familial adenomatous polyposis may be higher than previously recognized. „Clin Colorectal Cancer”. 11 (4), s. 304–308, 2012. DOI: 10.1016/j.clcc.2012.01.006. PMID: 22425061.
- ↑ Kadmon, M.; Tandara, A.; Herfarth, C. Duodenal adenomatosis in familial adenomatous polyposis coli. A review of the literature and results from the Heidelberg Polyposis Register. „Int J Colorectal Dis”. 16 (2), s. 63–75, 2001. PMID: 11355321.
- ↑
 Dasari, B.V.; Gardiner, K.R. Management of adenocarcinoma of the small intestine. „Gastrointest Cancer Res”. 3 (3), s. 121–122, 2009. PMID: 19626156. PMCID: PMC2713137.
Dasari, B.V.; Gardiner, K.R. Management of adenocarcinoma of the small intestine. „Gastrointest Cancer Res”. 3 (3), s. 121–122, 2009. PMID: 19626156. PMCID: PMC2713137.
- ↑ Aretz, S.; Koch, A.; Uhlhaas, S.; Friedl, W.; Propping, P. Should children at risk for familial adenomatous polyposis be screened for hepatoblastoma and children with apparently sporadic hepatoblastoma be screened for APC germline mutations?. „Pediatr Blood Cancer”. 47 (6), s. 811–818, 2006. DOI: 10.1002/pbc.20698. PMID: 16317745.
- ↑ Hughes, L.J.; Michels, V.V. Risk of hepatoblastoma in familial adenomatous polyposis. „Am J Med Genet”. 43 (6), s. 1023–1025, 1992. DOI: 10.1002/ajmg.1320430621. PMID: 1329510.
- ↑ a b c d e
 Groen, E.J.; Roos, A.; Muntinghe, F.L.; Enting, R.H.; de Vries, J. Extra-intestinal manifestations of familial adenomatous polyposis. „Ann Surg Oncol”. 15 (9), s. 2439–2450, 2008. DOI: 10.1245/s10434-008-9981-3. PMID: 18612695. PMCID: PMC2518080.
Groen, E.J.; Roos, A.; Muntinghe, F.L.; Enting, R.H.; de Vries, J. Extra-intestinal manifestations of familial adenomatous polyposis. „Ann Surg Oncol”. 15 (9), s. 2439–2450, 2008. DOI: 10.1245/s10434-008-9981-3. PMID: 18612695. PMCID: PMC2518080.
- ↑ Sanders, R.P.; Furman, W.L. Familial adenomatous polyposis in two brothers with hepatoblastoma: implications for diagnosis and screening. „Pediatr Blood Cancer”. 47 (6), s. 851–854, 2006. DOI: 10.1002/pbc.20556. PMID: 16106429.
- ↑
 Giardiello, F.M.; Offerhaus, G.J.; Lee, D.H.; Krush, A.J.; Tersmette, A.C. Increased risk of thyroid and pancreatic carcinoma in familial adenomatous polyposis. „Gut”. 34 (10), s. 1394–1396, 1993. DOI: 10.1136/gut.34.10.1394. PMID: 8244108. PMCID: PMC1374548.
Giardiello, F.M.; Offerhaus, G.J.; Lee, D.H.; Krush, A.J.; Tersmette, A.C. Increased risk of thyroid and pancreatic carcinoma in familial adenomatous polyposis. „Gut”. 34 (10), s. 1394–1396, 1993. DOI: 10.1136/gut.34.10.1394. PMID: 8244108. PMCID: PMC1374548.
- ↑
 Maire, F.; Hammel, P.; Terris, B.; Olschwang, S.; O’Toole, D. Intraductal papillary and mucinous pancreatic tumour: a new extracolonic tumour in familial adenomatous polyposis. „Gut”. 51 (3), s. 446–449, 2002. DOI: 10.1136/gut.51.3.446. PMID: 12171972. PMCID: PMC1773367.
Maire, F.; Hammel, P.; Terris, B.; Olschwang, S.; O’Toole, D. Intraductal papillary and mucinous pancreatic tumour: a new extracolonic tumour in familial adenomatous polyposis. „Gut”. 51 (3), s. 446–449, 2002. DOI: 10.1136/gut.51.3.446. PMID: 12171972. PMCID: PMC1773367.
- ↑ Offerhaus, G.J.; Entius, M.M.; Giardiello, F.M. Upper gastrointestinal polyps in familial adenomatous polyposis. „Hepatogastroenterology”. 46 (26). s. 667–669. PMID: 10370594.
- ↑ Garrean, S.; Hering, J.; Saied, A.; Jani, J.; Espat, N.J. Gastric adenocarcinoma arising from fundic gland polyps in a patient with familial adenomatous polyposis syndrome. „Am Surg”. 74 (1), s. 79–83, 2008. PMID: 18274437.
- ↑
 Half, E.; Bercovich, D.; Rozen, P. Familial adenomatous polyposis. „Orphanet J Rare Dis”. 4 (1), s. 22, 2009. DOI: 10.1186/1750-1172-4-22. PMID: 19822006. PMCID: PMC2772987.
Half, E.; Bercovich, D.; Rozen, P. Familial adenomatous polyposis. „Orphanet J Rare Dis”. 4 (1), s. 22, 2009. DOI: 10.1186/1750-1172-4-22. PMID: 19822006. PMCID: PMC2772987.
- ↑ Daniel S. Ellis, Walter G.J. Putschar, Case 16-1968, „The New England Journal of Medicine”, 278 (16), 1968, s. 899–904, DOI: 10.1056/NEJM196804182781607, PMID: 5641158.
- ↑ E. Coto i inni, Genetic and clinical studies in autosomal dominant polycystic kidney disease type 1 (ADPKD1), „Journal of Medical Genetics”, 29 (4), 1992, s. 243–246, DOI: 10.1136/jmg.29.4.243, PMID: 1583643, PMCID: PMC1015922.
- ↑ M.L. Watson i inni, Studies of genetic linkage between adult polycystic kidney disease and three markers on chromosome 16, „Journal of Medical Genetics”, 24 (8), 1987, s. 457–461, DOI: 10.1136/jmg.24.8.457, PMID: 2821260, PMCID: PMC1050201.
- ↑ S.E. Pound i inni, Evidence for linkage disequilibrium between D16S94 and the adult onset polycystic kidney disease (PKD1) gene, „Journal of Medical Genetics”, 29 (4), 1992, s. 247–248, DOI: 10.1136/jmg.29.4.247, PMID: 1583644, PMCID: PMC1015923.
- ↑ Polycystic Kidney Disease, Autosomal Recessive; ARPKD w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Monika Buraczyńska: Budowa i czynność nerek. W: Nefrologia. Michał Myśliwiec (red.). Warszawa: Medical Tribune, 2010, s. 272, seria: Wielka Interna. ISBN 978-83-601-3562-4.
- ↑ G. Wu, S. Somlo, Molecular genetics and mechanism of autosomal dominant polycystic kidney disease, „Molecular Genetics and Metabolism”, 69 (1), 2000, s. 1–15, DOI: 10.1006/mgme.1999.2943, PMID: 10655152.
- ↑ Polycystic Kidneys w bazie Online Mendelian Inheritance in Man (ang.)
- ↑
 Sriboonnark, L.; Arora, H.; Falto-Aizpurua, L.; Choudhary, S.; Connelly, E.A. Costello syndrome with severe nodulocystic acne: unexpected significant improvement of acanthosis nigricans after oral isotretinoin treatment. „Case Rep Pediatr”. 2015, s. 934865, 2015. DOI: 10.1155/2015/934865. PMID: 25815234.
Sriboonnark, L.; Arora, H.; Falto-Aizpurua, L.; Choudhary, S.; Connelly, E.A. Costello syndrome with severe nodulocystic acne: unexpected significant improvement of acanthosis nigricans after oral isotretinoin treatment. „Case Rep Pediatr”. 2015, s. 934865, 2015. DOI: 10.1155/2015/934865. PMID: 25815234.
- ↑ Costello syndrome; CSTLO w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ a b c Magdalena Pelc, Elżbieta Ciara, Małgorzata Krajewska-Walasek. Zespół Costello jako przykład rzadkich zaburzeń funkcji szlaku sygnalnego Ras-MAPK: obraz kliniczny i diagnostyka molekularna choroby. „Pediatria Polska”. 87 (1), s. 19–32, 2012. DOI: 10.1016/S0031-3939(12)70590-5.
- ↑ a b Costello syndrome (ORPHA:3071). Orphanet. [dostęp 2016-06-20]. (ang.).
- ↑ Boczkowski 1990 ↓, s. 284.
- ↑ Fibroblast Growth Factor Receptor 2; FGFR2 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Marek P. Nowacki, Dorota Nowakowska, Andrzej Rutkowski, Rak jelita grubego [online], Polska Unia Onkologii [dostęp 2016-12-23] [zarchiwizowane z adresu 2013-09-23].
- ↑
 K.E. Resnick, H. Hampel, R. Fishel, D.E. Cohn. Current and emerging trends in Lynch syndrome identification in women with endometrial cancer. „Gynecol Oncol”. 114 (1), s. 128–134, 2009. DOI: 10.1016/j.ygyno.2009.03.003. PMID: 19375789. PMCID: PMC2841434.
K.E. Resnick, H. Hampel, R. Fishel, D.E. Cohn. Current and emerging trends in Lynch syndrome identification in women with endometrial cancer. „Gynecol Oncol”. 114 (1), s. 128–134, 2009. DOI: 10.1016/j.ygyno.2009.03.003. PMID: 19375789. PMCID: PMC2841434.
- ↑ A. de la Chapelle. The incidence of Lynch syndrome. „Fam Cancer”. 4 (3), s. 233–237, 2005. DOI: 10.1007/s10689-004-5811-3. PMID: 16136383.
- ↑
 Baiocchi, G.L.; Portolani, N.; Vermi, W.; Baronchelli, C.; Gheza, F. Lynch syndrome from a surgeon perspective: retrospective study of clinical impact of mismatch repair protein expression analysis in colorectal cancer patients less than 50 years old. „BMC Surg”. 14, s. 9, 2014. DOI: 10.1186/1471-2482-14-9. PMID: 24533633. PMCID: PMC3996083.
Baiocchi, G.L.; Portolani, N.; Vermi, W.; Baronchelli, C.; Gheza, F. Lynch syndrome from a surgeon perspective: retrospective study of clinical impact of mismatch repair protein expression analysis in colorectal cancer patients less than 50 years old. „BMC Surg”. 14, s. 9, 2014. DOI: 10.1186/1471-2482-14-9. PMID: 24533633. PMCID: PMC3996083.
- ↑ Chung, D.C.; Rustgi, A.K. The hereditary nonpolyposis colorectal cancer syndrome: genetics and clinical implications. „Ann Intern Med”. 138 (7), s. 560–570, 2003. DOI: 10.7326/0003-4819-138-7-200304010-00012. PMID: 12667026.
- ↑ Lynch Syndrome I w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ H.T. Lynch i inni, Hereditary nonpolyposis colorectal cancer (Lynch syndromes I & II). Genetics, pathology, natural history, and cancer control, Part I, „Cancer Genetics and Cytogenetics”, 53 (2), 1991, s. 143–160, PMID: 1648437.
- ↑ Henry T. Lynch, Albert de la Chapelle, Hereditary colorectal cancer, „The New England Journal of Medicine”, 348 (10), 2003, s. 919–932, DOI: 10.1056/NEJMra012242, PMID: 12621137.
- ↑ Henry T. Lynch, Jane F. Lynch, Thomas A. Attard, Diagnosis and management of hereditary colorectal cancer syndromes: Lynch syndrome as a model, „Canadian Medical Association Journal”, 181 (5), 2009, s. 273–280, DOI: 10.1503/cmaj.071574, PMID: 19654196, PMCID: PMC2734205.
- ↑ Henry T. Lynch i inni, Adenocarcinoma of the small bowel in lynch syndrome II, „Cancer”, 64 (10), 1989, s. 2178–2183, DOI: 10.1002/1097-0142(19891115)64:10<2178::AID-CNCR2820641033>3.0.CO;2-0, PMID: 2804907.
- ↑ H.F. Vasen i inni, Cancer risk in families with hereditary nonpolyposis colorectal cancer diagnosed by mutation analysis, „Gastroenterology”, 110 (4), 1996, s. 1020–1027, DOI: 10.1053/gast.1996.v110.pm8612988, PMID: 8612988.
- ↑ Markku Aarnio i inni, Cancer risk in mutation carriers of DNA-mismatch-repair genes, „International Journal of Cancer”, 81 (2), 1999, s. 214–218, DOI: 10.1002/(SICI)1097-0215(19990412)81:2<214::AID-IJC8>3.0.CO;2-L, PMID: 10188721.
- ↑ Y. Parc i inni, Cancer risk in 348 French MSH2 or MLH1 gene carriers, „Journal of Medical Genetics”, 40 (3), 2003, s. 208–213, DOI: 10.1136/jmg.40.3.208, PMID: 12624141, PMCID: PMC1735402.
- ↑ H.J.M Weve, Ueber Arachnodaktylie (Dystrophia mesodermalis congenita, Typus Marfan), „Archiv für Augenheilkunde”, 104, 1931, s. 1–46.
- ↑ The FBN1 mutations database. The Universal Mutation Database. [dostęp 2016-10-17]. (ang.)..
- ↑ Brendan Lee i inni, Linkage of Marfan syndrome and a phenotypically related disorder to two different fibrillin genes, „Nature”, 352, 1991, s. 330–334, DOI: 10.1038/352330a0, PMID: 1852206.
- ↑ Nicholas S. Hendren, Shreya Rao, Purav Mody, Acute onset heart failure due to Marfan syndrome, „Case Reports in Internal Medicine”, 3 (4), 2016, s. 78–83, DOI: 10.5430/crim.v3n4p78.
- ↑ Hsin-Hui Chiu i inni, Epidemiological profile of Marfan syndrome in a general population: a national database study, „Mayo Clinic Proceedings”, 89 (1), 2014, s. 34–42, DOI: 10.1016/j.mayocp.2013.08.022, PMID: 24388020.
- ↑ Harold Chen, Atlas of Genetic Diagnosis and Counselling, Totowa: Humana Press, 2006, s. 619–629, ISBN 1-59259-956-7.
- ↑ Elias I. Traboulsi, Marfan Syndrome, [w:] A Compendium of Inherited Disorders and the Eye [online], American Academy of Ophthalmology, 8 listopada 2015 [dostęp 2016-08-18] (ang.).
- ↑ Tracy Hagerty, Patrick Geraghty, Alan C. Braverman, Abdominal Aortic Aneurysm in Marfan Syndrome, „Annals of Vascular Surgery”, 2016, DOI: 10.1016/j.avsg.2016.07.067.
- ↑ Koichi Akutsu i inni, Characteristics in Phenotypic Manifestations of Genetically Proved Marfan Syndrome in a Japanese Population, „The American Journal of Cardiology”, 103 (8), 2009, s. 1146–1148, DOI: 10.1016/j.amjcard.2008.12.037, PMID: 19361604.
- ↑ Fernando De Maio i inni, Orthopaedic Aspects of Marfan Syndrome: The Experience of a Referral Center for Diagnosis of Rare Diseases, „Advances in Orthopedics”, ID 8275391, 2016, DOI: 10.1155/2016/8275391.
- ↑ Marfan Syndrome; MFS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Morgagni-Stewart-Morel syndrome (ORPHA:77296) [online], Orphanet [dostęp 2017-02-25] (ang.).
- ↑ M.F. Koller i inni, Evidence of a genetic basis of Morgagni-Stewart-Morel syndrome. A case report of identical twins, „Neuro-degenerative diseases”, 2 (2), 2005, s. 56–60, DOI: 10.1159/000089284, PMID: 16909048.
- ↑ Phillip T. Knies, H.E. Le Fever, Metabolic Craniopathy: Hyperostosis Frontalis Interna, „Annals of Internal Medicine”, 14 (10), 1941, s. 1858–1892, DOI: 10.7326/0003-4819-14-10-1858.
- ↑ a b M. Pawlikowski, J. Komorowski, Hyperostosis frontalis, galactorrhoea/hyperprolactinaemia, and Morgagni-Stewart-Morel syndrome, „The Lancet”, 321 (8322), 1983, s. 474, DOI: 10.1016/S0140-6736(83)91470-8, PMID: 6131191.
- ↑ Morgagni-Stewart-Morel syndrome [online], Genetic and Rare Diseases Information Center (GARD) [dostęp 2017-02-25] (ang.).
- ↑ R.M. Stewart, Localized cranial hyperostosis in insane, „Journal of Neurology and Psychopathology”, 8 (32), 1928, s. 321–331, PMID: 21611258, PMCID: PMC1068563.
- ↑ P. Rosatti, [Family affected by hyperostosis frontalis interna (Morgagni-Morel syndrome) through 4 successive generations], „Journal De Genetique Humaine”, 20 (3), 1972, s. 207–252, PMID: 4659165 (fr.).
- ↑ C.G. Gegick i inni, Hyperostosis frontalis interna and hyperphosphatasemia, „Annals of Internal Medicine”, 79 (1), 1973, s. 71–75, DOI: 10.7326/0003-4819-79-1-71, PMID: 4721177.
- ↑ Hyperostosis Frontalis Interna w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Psychiatria. Podręcznik dla studentów medycyny, A. Bilikiewicz (red.), wyd. 3, Warszawa: Wydawnictwo Lekarskie PZWL, 2006, s. 150, ISBN 83-200-3388-8.
- ↑
 S. Abdollahi Fakhim, N. Shahidi, M. Mousaviagdas. A case report: nager acrofacial dysostosis. „Iran J Otorhinolaryngol”. 24 (66), s. 45–50, 2012. PMID: 24303385. PMCID: PMC3846201.
S. Abdollahi Fakhim, N. Shahidi, M. Mousaviagdas. A case report: nager acrofacial dysostosis. „Iran J Otorhinolaryngol”. 24 (66), s. 45–50, 2012. PMID: 24303385. PMCID: PMC3846201.
- ↑ Robert Śmigiel, Aleksandra Jakubiak, Michał Błoch, Renata Posmyk, Bożena Marszałek-Kruk. Heterogenność kliniczna i genetyczna dyzostoz twarzowych. „Pediatria Polska”. 90 (1), s. 1–12, 2015. DOI: 10.1016/j.pepo.2014.10.004.
- ↑ Sonya Collins, Treating Tourette’s: Histamine Gene May Be Behind Some Tic Disorders [online], Scientific American, 17 maja 2011 [dostęp 2015-10-08] (ang.).
- ↑ Sonya Collins, Terapia zespołu Tourette’a, „Świat Nauki”, 7 (239), lipiec 2011, s. 8, ISSN 0867-6380.
- ↑ Adam Bilikiewicz i inni, Psychiatria, t. 2, Wrocław: Urban & Parner, 2003, ISBN 83-87944-72-6.
- ↑ Pooya Khan Mohammad Beigi, Emanual Maverakis, Acrodermatitis Enteropathica. A Clinician’s Guide, Springer International Publishing, 2015, DOI: 10.1007/978-3-319-17819-6, ISBN 978-3-319-17819-6.
- ↑ Victor A. McKusick, Mendelian Inheritance in Man and Its Online Version, OMIM, „American Journal of Human Genetics”, 80 (4), 2017, s. 588–604, DOI: 10.1086/514346, PMID: 17357067, PMCID: PMC1852721.
- ↑ Boczkowski 1990 ↓, s. 119.
- ↑ Diego Prieto Roces i inni, Efficacy of enzyme replacement therapy in alpha-mannosidosis mice: a preclinical animal study, „Human Molecular Genetics”, 13 (18), 2004, s. 1979–1988, DOI: 10.1093/hmg/ddh220, PMID: 15269179.
- ↑ Yasuo Gotoda i inni, Missense and nonsense mutations in the lysosomal alpha-mannosidase gene (MANB) in severe and mild forms of alpha-mannosidosis, „American Journal of Human Genetics”, 63 (4), 1998, s. 1015–1024, DOI: 10.1086/302048, PMID: 9758606.
- ↑ Mannosidosis, alpha B, Lysosomal w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Livia Poenaru i inni, Antenatal diagnosis in three pregnancies at risk for mannosidosis, „Clinical Genetics”, 16 (6), 1980, s. 428–432, DOI: 10.1111/j.1399-0004.1979.tb01351.x, PMID: 393435.
- ↑ P.A. Öckerman, A generalized storage disorder resembling Hurler’s syndrome, „The Lancet”, 290 (7509), 1967, s. 239–241, DOI: 10.1016/S0140-6736(67)92303-3.
- ↑ Dag Malm, Øivind Nilssen, Alpha-mannosidosis, „Orphanet Journal of Rare Diseases”, 3 (1), 2008, s. 21, DOI: 10.1186/1750-1172-3-21, PMID: 18651971.
- ↑ Alkaptonuria; AKU w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Brown pigmentation of Xanthomonas campestris pv. phaseoli associated with homogentisic acid, „Canadian journal of microbiology”, 40 (1), ISSN 0008-4166 [dostęp 2017-04-05] [zarchiwizowane z adresu 2011-07-21].
- ↑ Jozef Rovenský, Tibor Urbánek, Mária Stančikova, Obraz kliniczny alkaptonurii i ochronozy, „Reumatologia”, 50 (4), 2012, s. 324–335, ISSN 0034-6233.
- ↑ Homogentisate 1,2-Dioxygenase; HGD w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Eugeniusz Kucharz, Alkaptonuria (ochronoza), [w:] Reumatologia, Wielka Interna, t. 9, Warszawa: Medical Tribune Polska, 2011, s. 375–377, ISBN 978-83-62597-06-2.
- ↑ Joost P.H. Drenth, Stephen G. Waxman, Mutations in sodium-channel gene SCN9A cause a spectrum of human genetic pain disorders, „The Journal of Clinical Investigation”, 117 (12), 2007, s. 3603–3609, PMID: 18060017, PMCID: PMC2096434.
- ↑ Y.P. Goldberg i inni, Human Mendelian pain disorders: a key to discovery and validation of novel analgesics, „Clinical Genetics”, 82 (4), 2012, s. 367–373, DOI: 10.1111/j.1399-0004.2012.01942.x.
- ↑ Indifference to Pain, Congenital, Autosomal Recessive w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Catherine Booth, Baba Inusa, Stephen K. Obaro, Infection in sickle cell disease: a review, „International Journal of Infectious Diseases”, 14 (1), 2010, s. e2–e12, DOI: 10.1016/j.ijid.2009.03.010, PMID: 19497774.
- ↑ David C. Rees, Thomas N. Williams, Mark T. Gladwin, Sickle-cell disease, „The Lancet”, 376 (9757), 2010, s. 2018–2031, DOI: 10.1016/S0140-6736(10)61029-X, PMID: 21131035.
- ↑ J.B. Scriver, T.R. Waugh, Studies on a case of sickle-cell anaemia, „Canadian Medical Association Journal”, 23 (3), 1930, s. 375–380, PMID: 20317973, PMCID: PMC382053.
- ↑ Choroby wewnętrzne. Przyczyny, rozpoznanie i leczenie, Andrzej Szczeklik (red.), t. II, Wydawnictwo Medycyna Praktyczna, 2005, s. 1456–1457, ISBN 83-7430-031-0.
- ↑ N.P. Davies i inni, Andersen-Tawil syndrome: new potassium channel mutations and possible phenotypic variation, „Neurology”, 65 (7), 2005, s. 1083–1089, DOI: 10.1212/01.wnl.0000178888.03767.74, PMID: 16217063.
- ↑ Glycogen Storage Disease IV; GSD4 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ R. Kaul i inni, Canavan disease; mutations among Jewish and non-Jewish patients, „American Journal of Human Genetics”, 55 (1), 1994, s. 34–41, PMID: 8023850, PMCID: PMC1918221.
- ↑ Myrtelle M. Canavan. Schilder’s encephalitis periaxialis diffusa. Report of a case in a child aged sixteen and one-half months. „Archives of Neurology and Psychiatry”. 25 (2), s. 299–308, 1931. DOI: 10.1001/archneurpsyc.1931.02230020085005.
- ↑ Kozubski Wojciech, Zaburzenia metaboliczne i genetyczne układu nerwowego, [w:] Choroby układu nerwowego, Warszawa: Wydawnictwo Lekarskie PZWL, 2004, s. 287, ISBN 83-200-2636-9.
- ↑ Choroby metaboliczne układu nerwowego, [w:] Mirosław Mossakowski, Podstawy neuropatologii, Warszawa: Państwowy Zakład Wydawnictw Lekarskich, 1981.
- ↑ Canavan’s disease w bazie Who Named It (ang.)
- ↑ Canavan disease w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Glycogen Storage Disease III; GSD3 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Glycogenosis type 3 [online], Diseases Database [dostęp 2016-12-24] (ang.).
- ↑ Glycogen Storage Disease Type III [online], MeSH Descriptor Data 2017, U.S. National Library of Medicine [dostęp 2016-12-24] (ang.).
- ↑ R. Parvari i inni, A single-base deletion in the 3′-coding region of glycogen-debranching enzyme is prevalent in glycogen storage disease type IIIA in a population of North African Jewish patients, „European Journal of Human Genetics”, 5 (5), 1997, s. 266–270, PMID: 9412782.
- ↑ Philippe Charles Ernest Gaucher, De l’epithelioma primitif de la rate, hypertrophie idiopathique de la rate sans leucemie, rozprawa doktorska, Paris: Faculté de médecine de Paris, 1882.
- ↑ Gaucher Disease, Type I w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Gaucher Disease, Type II w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Gaucher Disease, Type III w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Glycogen Storage Disease VI w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Gisela Nogales-Gadea i inni, Knock-in mice for the R50X mutation in the PYGM gene present with McArdle disease, „Brain: A Journal of Neurology”, Pt 7, 2012, s. 2048–2057, DOI: 10.1093/brain/aws141, PMID: 22730558.
- ↑ A.L. Andreu i inni, McArdle disease: molecular genetic update, „Acta Myologica”, 26 (1), 2007, s. 53–57, PMID: 17915571, PMCID: PMC2949323.
- ↑ Andrea Martinuzzi i inni, McArdle’s disease. The unsolved mystery of the reappearing enzyme, „The American Journal of Pathology”, 154 (6), 1999, s. 1893–1897, DOI: 10.1016/S0002-9440(10)65447-8, PMID: 10362816, PMCID: PMC1866615.
- ↑ Renata Siciliani Scalco i inni, From exercise intolerance to functional improvement: the second wind phenomenon in the identification of McArdle disease, „Arquivos De Neuro-Psiquiatria”, 72 (7), 2014, s. 538–541, DOI: 10.1590/0004-282X20140062, PMID: 25054987.
- ↑ R. Quinlivan i inni, McArdle disease: a clinical review, „Journal of Neurology, Neurosurgery, and Psychiatry”, 81 (11), 2010, s. 1182–1188, DOI: 10.1136/jnnp.2009.195040, PMID: 20861058.
- ↑ M. Migocka-Patrzałek i inni, Choroba McArdle’a: patogeneza i perspektywy terapii, „Postępy Biologii Komorki”, 42 (3), 2015, s. 431–433.
- ↑ Glycogen Storage Disease II w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Suhrad G. Banugaria i inni, The impact of antibodies on clinical outcomes in diseases treated with therapeutic protein: lessons learned from infantile Pompe disease, „Genetics in Medicine”, 13 (8), 2011, s. 729–736, DOI: 10.1097/GIM.0b013e3182174703, PMID: 21637107, PMCID: PMC3954622.
- ↑ Daniel Forsha i inni, Cardiovascular abnormalities in late-onset Pompe disease and response to enzyme replacement therapy, „Genetics in Medicine”, 13 (7), 2011, s. 625–631, DOI: 10.1097/GIM.0b013e3182142966, PMID: 21543987, PMCID: PMC3138812.
- ↑ T. Matsuishi i inni, Childhood acid maltase deficiency. A clinical, biochemical, and morphologic study of three patients, „Archives of Neurology”, 41 (1), 1984, s. 47–52, PMID: 6360103.
- ↑ A.E. Slonim i inni, Identification of two subtypes of infantile acid maltase deficiency, „The Journal of Pediatrics”, 137 (2), 2000, s. 283–285, DOI: 10.1067/mpd.2000.107112, PMID: 10931430.
- ↑ Suhrad G. Banugaria i inni, The impact of antibodies on clinical outcomes in diseases treated with therapeutic protein: lessons learned from infantile Pompe disease, „Genetics in Medicine”, 13 (8), 2011, s. 729–736, DOI: 10.1097/GIM.0b013e3182174703, PMID: 21637107, PMCID: PMC3954622.
- ↑ a b Dan Roberts: Stargardt Disease. Prevent Blindness America, 2011-05-21. (ang.).
- ↑ Stargardt Disease 1; STGD1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Okulistyka. Podstawy kliniczne, Maria Hanna Niżankowska (red.), Warszawa: Wydawnictwo Lekarskie PZWL, 2007, s. 399–401, ISBN 978-83-200-3224-6.
- ↑ Stargardt’s disease w bazie Who Named It (ang.)
- ↑ K.B. Stargardt, Über familiäre, progressive Degeneration in der Makulagegend des Auges, „Albrecht von Graefes Archiv für Ophthalmologie”, 71, 1909, s. 534–550.
- ↑ a b c Tangier disease; TGD w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Tangier disease [online], Genetics Home Reference, U.S. National Library of Medicine (ang.).
- ↑ Interna, Włodzimierz Januszewicz (red.), Franciszek Kokot (red.), t. III, Warszawa: Wydawnictwo Lekarskie PZWL, s. 1141–1142, ISBN 83-200-2873-6.
- ↑ Tarui’s disease w bazie Who Named It (ang.)
- ↑ Lynne Ierardi-Curto, Genetics of Glycogen-Storage Disease Type VII [online], Medscape, 3 października 2013 (ang.).
- ↑ Takahiro Hamada. W.H. Irwin McLean i inni, Lipoid proteinosis maps to 1q21 and is caused by mutations in the extracellular matrix protein 1 gene (ECM1), „Human Molecular Genetics”, 11 (7), 2002, s. 833–840, DOI: 10.1093/hmg/11.7.833, PMID: 11929856.
- ↑ Michaela Siebert, Hans J. Markowitsch, Peter Bartel, Amygdala, affect and cognition: evidence from 10 patients with Urbach-Wiethe disease, „Brain”, 126 (12), 2003, s. 2627–2637, DOI: 10.1093/brain/awg271, PMID: 12937075.
- ↑ S. Di Giandomenico i inni, Lipoid proteinosis: case report and review of the literature, „Acta Otorhinolaryngologica Italica”, 26 (3), 2006, s. 162–167, PMID: 17063986, PMCID: PMC2639960.
- ↑ Lipoid proteinosis of Urbach and Wiethe w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Peter C. Bull i inni, The Wilson disease gene is a putative copper transporting P-type ATPase similar to the Menkes gene, „Nature Genetics”, 5 (4), 1993, s. 327–337, DOI: 10.1038/ng1293-327, PMID: 8298639.
- ↑ Richard J. Epstein, Biologia molekularna człowieka. Molekularne podłoże zjawisk w stanie zdrowia i w przebiegu chorób, Lublin: Czelej, 2005, s. 589–590, ISBN 83-89309-64-5.
- ↑ a b c Hyperostosis corticalis generalisata w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Van Buchem disease, type 2 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Hyperostosis Corticalis Generalisata w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Robert K. Murray i inni, Biochemia Harpera, Warszawa: Wydawnictwo Lekarskie PZWL, 1995, s. 225, ISBN 83-200-1798-X.
- ↑ Interna, W. Januszewicz (red.), F. Kokot (red.), t. III, Warszawa: Wydawnictwo Lekarskie PZWL, s. 1141–1142, ISBN 83-200-2873-6.
- ↑ Karl S. Roth, Genetics of Glycogen-Storage Disease Type I, [w:] Pediatrics: Genetics and Metabolic Disease Articles [online], Medscape, 10 sierpnia 2015 (ang.).
- ↑ Glycogen storage disease I w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ a b c Cystinosis, late-onset juvenile or adolescent nephropathic type w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ a b c
 Marlene Attard, Geneviève Jean, Lionel Forestier, Stèphanie Cherqui, William van’t Hoff. Severity of phenotype in cystinosis varies with mutations in the CTNS gene: predicted effect on the model of cystinosin. „Human Molecular Genetics”. 13, s. 2507–2514, 1999. DOI: 10.1093/hmg/8.13.2507. PMID: 10556299.
Marlene Attard, Geneviève Jean, Lionel Forestier, Stèphanie Cherqui, William van’t Hoff. Severity of phenotype in cystinosis varies with mutations in the CTNS gene: predicted effect on the model of cystinosin. „Human Molecular Genetics”. 13, s. 2507–2514, 1999. DOI: 10.1093/hmg/8.13.2507. PMID: 10556299.
- ↑ Cystinosis, nephropathic; CTNS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Cystinosis, adult nonnephropathic w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ H. Goldman i inni, Adolescent Cystinosis: Comparisons with Infantile and Adult Forms, „Pediatrics”, 47 (6), 1971, s. 979–988, PMID: 5141767 (ang.).
- ↑ J. Macías-Vidal i inni, Analysis of the CTNS gene in 32 cystinosis patients from Spain, „Clinical Genetics”, 76 (5), 2009, s. 486–489, DOI: 10.1111/j.1399-0004.2009.01222.x.
- ↑ Geraldine A. McDowell i inni, Linkage of the gene for cystinosis to markers on the short arm of chromosome 17, „Nature Genetics”, 10 (2), 1995, s. 246–248, DOI: 10.1038/ng0695-246.
- ↑ Epidermodysplasia verruciformis; EV w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Epidermodysplasia Verruciformis [online], Dermatology Information System (DermIS) (ang.).
- ↑ a b Stefania Jabłońska, Sławomir Majewski, Choroby skóry i choroby przenoszone drogą płciową, Wydawnictwo Lekarskie PZWL, 2005, ISBN 83-200-3367-5.
- ↑ Dziedziczny rak piersi i jajnika, [w:] Jacek Gronwald i inni, Nowotwory dziedziczne 2002. Profilaktyka, diagnostyka, leczenie, Jan Lubiński (red.), Poznań: Termedia Wydawnictwa Medyczne, 2002, s. 35–49, ISBN 83-916594-1-0 [zarchiwizowane z adresu 2008-09-20].
- ↑ Fiona Lalloo, D. Gareth R. Evans, The pathology of familial breast cancer: Clinical and genetic counselling implications of breast cancer pathology, „Breast Cancer Research”, 1, 1999, s. 48–51, DOI: 10.1186/bcr13.
- ↑ G.L. Harton i inni, ESHRE PGD Consortium Best Practice Guidelines for FISH-Based Preimplantation Genetic Diagnosis (PGD), „Human Reproduction”, 26 (1), 2011, s. 25–32, DOI: 10.1093/humrep/deq230.
- ↑ Marcel R. Zurflüh i inni, Molecular genetics of tetrahydrobiopterin-responsive phenylalanine hydroxylase deficiency, „Human Mutation”, 29 (1), 2008, s. 167–175, DOI: 10.1002/humu.20637.
- ↑ Phenylketonuria; PKU w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Joachim Pietz i inni, Large neutral amino acids block phenylalanine transport into brain tissue in patients with phenylketonuria, „The Journal of Clinical Investigation”, 103 (8), 1999, s. 1169–1178, DOI: 10.1172/JCI5017, PMID: 10207169, PMCID: PMC408272.
- ↑ Wrodzone błędy metabolizmu, [w:] R. Korf, L. Pawlak, Genetyka człowieka. Rozwiązywanie problemów medycznych, Warszawa: Wydawnictwo Naukowe PWN, 2003, s. 8–14, ISBN 83-01-14075-5.
- ↑ Asbjörn Fölling. Über Ausscheidung von Phenylbrenztraubensäure in den Harn als Stoffwechselanomalie in Verbindung mit Imbezillität. „Ztschr Physiol Chem”. 227 (1–4), s. 169–176, 1934. DOI: 10.1515/bchm2.1934.227.1-4.169.
- ↑ a b c d e Mizerski 2013 ↓, s. 316.
- ↑ Podstawy genetyki. Gerard Drewa (red.). Wrocław: Volumed, 1995. ISBN 83-85564-60-8.
- ↑ a b Galactosemia w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ a b c Annet M. Bosch. Classical galactosaemia revisited. „Journal of Inherited Metabolic Disease”. 29 (4), s. 516–525, 2006. DOI: 10.1007/s10545-006-0382-0.
- ↑ hematochromatosis [online], The Free Dictionary [dostęp 2017-03-08].
- ↑ Dennis Drayna, Mutacje założycielskie, „Świat Nauki”, 11 (171), listopad 2005, s. 35–41.
- ↑ Vinay Kumar, Ramzi S. Cotran, Stanley L. Robbins, Patologia, Włodzimierz T. Olszewski, Wrocław: Wydawnictwo Medyczne Urban&Partner, 2005, s. 707, ISBN 978-83-89581-92-1.
- ↑ HEMOCHROMATOSIS, TYPE 1; HFE1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ J.N. Feder i inni, A novel MHC class I-like gene is mutated in patients with hereditary haemochromatosis, „Nature Genetics”, 13 (4), 1996, s. 399–408, DOI: 10.1038/ng0896-399, PMID: 8696333.
- ↑ Paul C. Adams, James C. Barton, Haemochromatosis, „The Lancet”, 370 (9602), 2007, s. 1855–1860, DOI: 10.1016/S0140-6736(07)61782-6, PMID: 18061062.
- ↑ W.A. Muir i inni, Evidence for heterogeneity in hereditary hemochromatosis. Evaluation of 174 persons in nine families, „The American Journal of Medicine”, 76 (5), 1984, s. 806–814, PMID: 6720728.
- ↑ Z.J. Bulaj i inni, Clinical and biochemical abnormalities in people heterozygous for hemochromatosis, „The New England Journal of Medicine”, 335 (24), 1996, s. 1799–1805, DOI: 10.1056/NEJM199612123352403, PMID: 8943161.
- ↑ PROOPIOMELANOCORTIN; POMC w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ a b c Boczkowski 1990 ↓, s. 244.
- ↑ S. Harvey Mudd i inni, Homocystinuria: An enzymatic defect, „Science”, 143 (3613), 1964, s. 1443–1445, DOI: 10.1126/science.143.3613.1443, PMID: 14107447.
- ↑ a b Kraus JP, Janosik M, Kozich V, Mandell R, Shih V, Sperandeo MP, Sebastio G, de Franchis R, Andria G, Kluijtmans LA, Blom H, Boers GH, Gordon RB, Kamoun P, Tsai MY, Kruger WD, Koch HG, Ohura T, Gaustadnes M. Cystathionine beta-synthase mutations in homocystinuria. „Hum Mutat”. 13, s. 362–375, 1999. DOI: 10.1002/(SICI)1098-1004(1999)13:5<362::AID-HUMU4>3.0.CO;2-K. PMID: 10338090.
- ↑ Edith Wilson Miles, Jan P. Kraus, Cystathionine beta-synthase: structure, function, regulation, and location of homocystinuria-causing mutations, „Journal of Biological Chemistry”, 279, 2004, s. 29871–29874, DOI: 10.1074/jbc.R400005200.
- ↑ Ralph Carmel i inni, Congenital methylmalonic aciduria-homocystinuria with megaloblastic anemia: observations on response to hydroxycobalamin and on the effect of homocysteine and methionine on the deoxyuridine suppression test, „Blood”, 55 (4), 1980, s. 570–579, PMID: 7357085.
- ↑ Methylmalonic aciduria and homocystinuria, cblD type w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ CBS Mutation database..
- ↑ Brian Fowler i inni, Homocystinuria: evidence for three distinct classes of cystathionine β-synthase mutants in cultured fibroblasts, „The Journal of Clinical Investigation”, 61 (3), 1978, DOI: 10.1172/JCI108976, PMID: 641146, PMCID: PMC372577.
- ↑ O Reish i inni, Tyrosinase inhibition due to interaction of homocyst(e)ine with copper: the mechanism for reversible hypopigmentation in homocystinuria due to cystathionine beta-synthase deficiency, „American Journal of Human Genetics”, 57 (1), 1995, s. 127–132, PMID: 7611281, PMCID: PMC1801223.
- ↑
 Mudd SH, Finkelstein JD, Refsum H, Ueland PM, Malinow MR, Lentz SR, Jacobsen DW, Brattstrom L, Wilcken B, Wilcken DE, Blom HJ, Stabler SP, Allen RH, Selhub J, Rosenberg IH. Homocysteine and its disulfide derivatives: a suggested consensus terminology. „Arterioscler Thromb Vasc Biol”. 20 (7), s. 1704–1706, 2000. DOI: 10.1161/01.ATV.20.7.1704. PMID: 10894806.
Mudd SH, Finkelstein JD, Refsum H, Ueland PM, Malinow MR, Lentz SR, Jacobsen DW, Brattstrom L, Wilcken B, Wilcken DE, Blom HJ, Stabler SP, Allen RH, Selhub J, Rosenberg IH. Homocysteine and its disulfide derivatives: a suggested consensus terminology. „Arterioscler Thromb Vasc Biol”. 20 (7), s. 1704–1706, 2000. DOI: 10.1161/01.ATV.20.7.1704. PMID: 10894806.
- ↑ Geoff H. Werstuck i inni, Homocysteine-induced endoplasmic reticulum stress causes dysregulation of the cholesterol and triglyceride biosynthetic pathways, „The Journal of Clinical Investigation”, 107 (10), 2001, DOI: 10.1172/JCI11596, PMID: 11375416, PMCID: PMC209295.
- ↑ B. William Uhlendorf, S. Harvey Mudd, Cystathionine synthase in tissue culture derived from human skin: enzyme defect in homocystinuria, „Science”, 160 (3831), 1968, s. 1007–1009, DOI: 10.1126/science.160.3831.1007, PMID: 5647845.
- ↑ a b
 G. Di Minno, G. Davì, M. Margaglione, F. Cirillo, E. Grandone. Abnormally high thromboxane biosynthesis in homozygous homocystinuria. Evidence for platelet involvement and probucol-sensitive mechanism. „The Journal of Clinical Investigation”. 92 (3), 1993. DOI: 10.1172/JCI116715. PMID: 8376592. PMCID: PMC288283.
G. Di Minno, G. Davì, M. Margaglione, F. Cirillo, E. Grandone. Abnormally high thromboxane biosynthesis in homozygous homocystinuria. Evidence for platelet involvement and probucol-sensitive mechanism. „The Journal of Clinical Investigation”. 92 (3), 1993. DOI: 10.1172/JCI116715. PMID: 8376592. PMCID: PMC288283.
- ↑ Lubec B, Fang-Kircher S, Lubec T, Blom HJ, Boers GH. Evidence for McKusick’s hypothesis of deficient collagen cross-linking in patients with homocystinuria. „Biochim Biophys Acta”. 1315 (3), s. 159–162, 1996. PMID: 8611653.
- ↑ Homocystinuria due to cystathionine beta-synthase deficiency w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Sufin Yap: Homocystinuria due to cystathionine β-synthase deficiency. Orphanet encyclopedia, 2005. (ang.).
- ↑ Ailish Nugent, David R Hadden, Nina AJ Carson, Long-term survival of homocystinuria: the first case, „Lancet”, 352 (9128), 1998, s. 624–625, DOI: 10.1016/S0140-6736(05)79579-9, PMID: 9746031.
- ↑ Sufin Yap i inni, Vascular outcome in patients with homocystinuria due to cystathionine beta-synthase deficiency treated chronically: a multicenter observational study, „Arteriosclerosis, Thrombosis, and Vascular Biology”, 21 (12), 2001, s. 2080–2085, DOI: 10.1161/hq1201.100225, PMID: 11742888.
- ↑ P.J. Kelly i inni, Stroke in young patients with hyperhomocysteinemia due to cystathionine beta-synthase deficiency, „Neurology”, 60 (2), 2003, s. 275–279, PMID: 12552044.
- ↑ J.D. Schulman i inni, Pulmonary embolism in a homocystinuric patient during treatment with dipyridamole and acetylsalicylic acid, „The New England Journal of Medicine”, 299 (12), 1978, s. 661, DOI: 10.1056/NEJM197809212991212, PMID: 683242.
- ↑ D. Kerrin i inni, Homocystinuria presenting with sagittal sinus thrombosis in infancy, „Journal of Child Neurology”, 11 (1), 1996, s. 70–71, DOI: 10.1177/088307389601100118, PMID: 8745393.
- ↑ Janette Baloghova: Dermatologic Manifestations of Homocystinuria. Medscape, akt. 2015-09-22.
- ↑
 Mudd SH, Skovby F, Levy HL, Pettigrew KD, Wilcken B, Pyeritz RE, Andria G, Boers GHJ, Bromberg IL, Cerone R, Fowler B, Grobe H, Schmidt H, Schweitzer L. The natural history of homocystinuria due to cystathionine ß-synthase deficiency. „Am J Hum Genet”. 37 (1), s. 1–31, 1985. PMID: 3872065. PMCID: PMC1684548.
Mudd SH, Skovby F, Levy HL, Pettigrew KD, Wilcken B, Pyeritz RE, Andria G, Boers GHJ, Bromberg IL, Cerone R, Fowler B, Grobe H, Schmidt H, Schweitzer L. The natural history of homocystinuria due to cystathionine ß-synthase deficiency. „Am J Hum Genet”. 37 (1), s. 1–31, 1985. PMID: 3872065. PMCID: PMC1684548.
- ↑ Abbott, M.H.; Folstein, S.E.; Abbey, H.; Pyeritz, R.E. Psychiatric manifestations of homocystinuria due to cystathionine beta-synthase deficiency: prevalence, natural history, and relationship to neurologic impairment and vitamin B6-responsiveness. „American Journal of Medical Genetics”. 26 (4), s. 959–969, 1987. DOI: 10.1002/ajmg.1320260427. PMID: 3591841.
- ↑
 Agnieszka Jurecka, Anna Tylki-Szymańska. Wrodzona ksantynuria – bardzo rzadka przyczyna hipourykemii i kamicy nerkowej. „Urologia Polska”. 61 (2), 2008. ISSN 0500-7208.
Agnieszka Jurecka, Anna Tylki-Szymańska. Wrodzona ksantynuria – bardzo rzadka przyczyna hipourykemii i kamicy nerkowej. „Urologia Polska”. 61 (2), 2008. ISSN 0500-7208.
- ↑ T. Kojima i inni, Biochemical studies on the purine metabolism of four cases with hereditary xanthinuria, „Clinica Chimica Acta”, 137 (2), 1984, s. 189–198, PMID: 6423323.
- ↑ K Ichida i inni, Identification of two mutations in human xanthine dehydrogenase gene responsible for classical type I xanthinuria, „Journal of Clinical Investigation”, 99 (10), 1997, s. 2391–2397, DOI: 10.1172/JCI119421, PMID: 9153281, PMCID: PMC508078.
- ↑ C.E. Dent, G.R. Philpot, Xanthinuria, an inborn error (or deviation) of metabolism, „The Lancet”, 266 (6804), 1954, s. 182–185, DOI: 10.1016/S0140-6736(54)91257-X, PMID: 13118765.
- ↑ R. Hille, Structure and Function of Xanthine Oxidoreductase, „European Journal of Inorganic Chemistry”, 10, 2006, s. 1913–1926, DOI: 10.1002/ejic.200600087.
- ↑ a b Boczkowski 1990 ↓, s. 157.
- ↑ Krystyna Kubicka, Wanda Kawalec, Pediatria, Warszawa: Wydawnictwo Lekarskie PZWL, 2010, ISBN 978-83-200-4169-9.
- ↑ Anna Dobrzańska, Józef Ryżko, Pediatria, Wrocław: Urban&Partner, 2005, ISBN 83-89581-25-6.
- ↑ Boczkowski 1990 ↓, s. 155.
- ↑ Rolf Ohman, Hans Ekelund, Lars Svennerholm, The Diagnosis of Tay-Sachs Disease1, „Acta Pædiatrica”, 60 (4), 1971, s. 399–406, DOI: 10.1111/j.1651-2227.1971.tb06678.x, ISSN 1651-2227 [dostęp 2017-04-05] (ang.).
- ↑ P.J. Vinken, Leucodystrophies and poliodystrophies’, North-Holland, 1970, s. 212.
- ↑ Tay-Sachs Disease; TSD w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Sandhoff disease w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ F.Y. Choy, Intrafamilial clinical variability of type 1 Gaucher disease in a French-Canadian family, „Journal of Medical Genetics”, 25 (5), 1988, s. 322–325, PMID: 3385740, PMCID: PMC1050458.
- ↑ J. Goldblatt, Type I Gaucher disease, „Journal of Medical Genetics”, 25 (6), 1988, s. 415–418, PMID: 3294411, PMCID: PMC1050511.
- ↑ Marina Jmoudiak, Anthony H. Futerman, Gaucher disease: pathological mechanisms and modern management, „British Journal of Haematology”, 129 (2), 2005, s. 178–188, DOI: 10.1111/j.1365-2141.2004.05351.x, PMID: 15813845.
- ↑ Heredodegenerative disorders, [w:] J. Aicardi, Diseases of the nervous system in childchood, London: MacKeith Press, 1992, s. 518–588.
- ↑ Zaburzenia metaboliczne i genetyczne układu nerwowego, [w:] Wojciech Kozubski, Choroby układu nerwowego, Warszawa: Wydawnictwo Lekarskie PZWL, 2004, ISBN 83-200-2636-9.
- ↑ Krabbe’s disease w bazie Who Named It (ang.)
- ↑ Krabbe disease w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ David A. Wenger, Krabbe Disease, [w:] GeneReviews, Roberta A. Pagon (red.) i inni, Seattle: University of Washington, 1993–2017, ISSN 2372-0697.
- ↑ a b Fabry disease w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ J. Fabry, Ein Beitrag Zur Kenntnis der Purpura haemorrhagica nodularis (Purpura papulosa hemorrhagica Hebrae), „Archiv für Dermatologie und Syphilis”, 43, 1898, s. 187–200.
- ↑ Anderson-Fabry disease w bazie Who Named It (ang.)
- ↑ J.T. Clarke, Narrative review: Fabry disease, „Annals of Internal Medicine”, 146 (6), 2007, s. 425–433, DOI: 10.7326/0003-4819-146-6-200703200-00007, PMID: 17371887.
- ↑
 Karen, JK.; Hale, EK.; Ma, L. Angiokeratoma corporis diffusum (Fabry disease). „Dermatology Online Journal”. 11 (4), s. 8, 2005. PMID: 16403380.
Karen, JK.; Hale, EK.; Ma, L. Angiokeratoma corporis diffusum (Fabry disease). „Dermatology Online Journal”. 11 (4), s. 8, 2005. PMID: 16403380.
- ↑ Davidsohn, Israel; James, William D.; Henry, John Bernard; Berger, Timothy G.: Clinical diagnosis by laboratory methods. Philadelphia: Saunders Elsevier, 2006, s. 538. ISBN 0-7216-2921-0.
- ↑ Robert Drabczyk, Marian Klinger, Choroby kłębuszków nerkowych. Choroba Fabry’ego, [w:] Andrzej Szczeklik, Choroby wewnętrzne. Podręcznik multimedialny oparty na zasadach EBM, t. 2, Kraków: Medycyna Praktyczna, 2006, s. 1304–1305, ISBN 83-7430-069-8.
- ↑ Niemann-Pick disease, type A w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Niemann-Pick disease, type B w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Niemann-Pick disease, type C1; NPC1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Niemann-Pick disease, type C2 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Paweł P. Liberski i inni, Neuropatologia Mossakowskiego, Lublin: Wydawnictwo Czelej, 2005, s. 77–78, ISBN 83-89309-63-7.
- ↑ A. Niemann, Ein unbekanntes Krankheitsbild, „Jahrbuch für Kinderheilkunde”, 79, 1914, s. 1–10.
- ↑ Ewa Pronicka, Choroby metaboliczne, [w:] Krystyna Kubicka, Wanda Kawalec, Pediatria, t. 1, Wydawnictwo Lekarskie PZWL, 2010, ISBN 978-83-200-4169-9.
- ↑ Rowe, Steven M.; Clancy, J.P.; Sorscher, Eric J. Głęboki oddech. „Świat Nauki”. 9 (241), s. 51–53, 2011-09. Prószyński Media. ISSN 0867-6380.
- ↑ Dörk, T.; Macek, M.; Mekus, F.; Tümmler, B.; Tzountzouris, J. Characterization of a novel 21-kb deletion, CFTRdele2,3(21 kb), in the CFTR gene: a cystic fibrosis mutation of Slavic origin common in Central and East Europe. „Hum Genet”. 106 (3), s. 259–268, 2000. DOI: 10.1007/s004390000246. PMID: 10798353.
- ↑
 Kerem, E.; Corey, M.; Kerem, B.S.; Rommens, J.; Markiewicz, D. The relation between genotype and phenotype in cystic fibrosis--analysis of the most common mutation (delta F508). „N Engl J Med”. 323 (22), s. 1517–1522, 1990. DOI: 10.1056/NEJM199011293232203. PMID: 2233932.
Kerem, E.; Corey, M.; Kerem, B.S.; Rommens, J.; Markiewicz, D. The relation between genotype and phenotype in cystic fibrosis--analysis of the most common mutation (delta F508). „N Engl J Med”. 323 (22), s. 1517–1522, 1990. DOI: 10.1056/NEJM199011293232203. PMID: 2233932.
- ↑ Brian D. Riedel, Gastrointestinal manifestations of cystic fibrosis, „Pediatric Annals”, 26 (4), 1997, s. 235–241, PMID: 9114442.
- ↑ Brian D. Riedel, Objawy ze strony układu pokarmowego u chorych na mukowiscydozę, Kinga Kowalewska-Duplaga (tłum.), Wojciech Cichy, „Medycyna Praktyczna – Pediatria”, 2, 1999, s. 85–98.
- ↑
 Zasady rozpoznawania i leczenia mukowiscydozy. Stanowisko Polskiej Grupy Roboczej Mukowiscydozy przy Zarządzie Głównym Polskiego Towarzystwa Pediatrycznego. „Medycyna Praktyczna – Pediatria”. 3, s. 64–74, 2000.
Zasady rozpoznawania i leczenia mukowiscydozy. Stanowisko Polskiej Grupy Roboczej Mukowiscydozy przy Zarządzie Głównym Polskiego Towarzystwa Pediatrycznego. „Medycyna Praktyczna – Pediatria”. 3, s. 64–74, 2000.
- ↑ Gabriel, S.E.; Brigman, K.N.; Koller, B.H.; Boucher, R.C.; Stutts, M.J. Cystic fibrosis heterozygote resistance to cholera toxin in the cystic fibrosis mouse model. „Science”. 266 (5182), s. 107–109, 1994. DOI: 10.1126/science.7524148. PMID: 7524148.
- ↑
 Collazo, T.; Bofill, A.M.; Clark. Y.; Hernández, Y.; Gómez, M.; Rodríguez, F.; Ramos, M.D.; Giménez, J.; Casals, T.; Rojo, M. Common mutations in cuban cystic fibrosis patients. „Journal of Cystic Fibrosis”. 8 (1), s. 47–49, 2009. DOI: 10.1016/j.jcf.2008.09.004. PMID: 18938114.
Collazo, T.; Bofill, A.M.; Clark. Y.; Hernández, Y.; Gómez, M.; Rodríguez, F.; Ramos, M.D.; Giménez, J.; Casals, T.; Rojo, M. Common mutations in cuban cystic fibrosis patients. „Journal of Cystic Fibrosis”. 8 (1), s. 47–49, 2009. DOI: 10.1016/j.jcf.2008.09.004. PMID: 18938114.
- ↑ G. Fanconi, Familiäre, infantile perniciosähnliche Anämie (perniziöses Blutbild und Konstitution), „Jahrbuch für Kinderheilkunde und physische Erziehung”, 117, 1927, s. 257–280.
- ↑ Marieke Levitus i inni, Heterogeneity in Fanconi anemia: evidence for 2 new genetic subtypes, „Blood”, 103 (7), 2004, s. 2498–2503, DOI: 10.1182/blood-2003-08-2915, PMID: 14630800.
- ↑ Fanconi’s anaemia w bazie Who Named It (ang.)
- ↑ Myoclonic epilepsy of Unverricht and Lundborg w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ H. Unverricht, Die Myoclonie, Vien: F. Deutiche, 1891.
- ↑ H.B. Lundborg, Die progressive Myoklonus-Epilepsie (Unverricht’s Myoklonie), Uppsala: Almqvist & Wiksell, 1903.
- ↑ W. Weinberg, Weitere Beitrage zur Theorie der Vererbung. 4. Ueber Methode und Fehlerquellen der Untersuchung auf Mendelsche Zahlen beim Menschen, „Archiv für Rassen- und Gesellschafts-Biologie einschließlich Rassen- und Gesellschafts-Hygiene”, 9, 1912, s. 165–174.
- ↑ John Bland Sutton, A Case of General Seborrhœa or “Harlequin” Fœtus, „Medico-Chirurgical Transactions”, 69, 1886, s. 291–296, PMID: 20896676, PMCID: PMC2121560.
- ↑ P. David Kelsell i inni, Mutations in ABCA12 underlie the severe congenital skin disease harlequin ichthyosis, „American Journal of Human Genetics”, 76 (5), 2005, s. 794–803, DOI: 10.1086/429844, PMID: 15756637, PMCID: PMC1199369.
- ↑ Sherri J. Bale, Gabriele Richard, Autosomal Recessive Congenital Ichthyosis, [w:] GeneReviews, Roberta A. Pagon (red.) i inni, Seattle: University of Washington, 1993–2017, ISSN 2372-0697.
- ↑ Spinal muscular atrophy, Type 1, SMA 1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ M. Kaposi, Xeroderma pigmentosum, „Medizinische Jahrbucher”, 1882, s. 619–633.
- ↑ Vanessa Ngan, Xeroderma pigmentosum [online], DermNet New Zealand, New Zealand Dermatological Society, 2002 (ang.).
- ↑ F. Marlhens i inni, Mutations in RPE65 cause Leber’s congenital amaurosis, „Nature Genetics”, 17 (2), 1997, s. 139–141, DOI: 10.1038/ng1097-139, PMID: 9326927.
- ↑ Leber congenital amaurosis 1; LCA1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Maguire AM, High KA, Auricchio A, Wright JF, Pierce EA, Testa F et al. Age-dependent effects of RPE65 gene therapy for Leber’s congenital amaurosis: a phase 1 dose-escalation trial.. „Lancet”. 374 (9701), s. 1597–1605, 2009. DOI: 10.1016/S0140-6736(09)61836-5. PMID: 19854499.
- ↑ Alstrom syndrome; ALMS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Tom Hearn i inni, Mutation of ALMS1, a large gene with a tandem repeat encoding 47 amino acids, causes Alstrom syndrome, „Nature Genetics”, 31, 2002, s. 79–83, DOI: 10.1038/ng874, PMID: 11941370.
- ↑ CH Alstrom i inni, Retinal degeneration combined with obesity, diabetes mellitus and neurogenous deafness: a specific syndrome (not hitherto described) distinct from the Laurence-Moon-Biedl syndrome. A clinical endocrinological and genetic examination based on a large pedigree, „Acta Psychiatrica et Neurologica Scandinavica”, 34 (Suppl. 129), 1959, s. 1–35, PMID: 13649370.
- ↑ Alström’s syndrome w bazie Who Named It (ang.)
- ↑ Jan D. Marshall i inni, Alström Syndrome, „European Journal of Human Genetics”, 15, 2007, s. 1193–1202, DOI: 10.1038/sj.ejhg.5201933.
- ↑ Tisha Joy i inni, Alstrom syndrome (OMIM 203800): a case report and literature review, „Orphanet Journal of Rare Diseases”, 2 (49), 2007, DOI: 10.1186/1750-1172-2-49.
- ↑ D. Bloom, Congenital telangiectatic erythema resembling lupus erythematosus in dwarfs; probably a syndrome entity, „AMA American Journal of Diseases of Children”, 88 (6), 1954, s. 754–758, PMID: 13206391.
- ↑ a b Joel E. Straughen i inni, A rapid method for detecting the predominant Ashkenazi Jewish mutation in the Bloom’s syndrome gene, „Human Mutation”, 11 (2), 1998, s. 175–178, DOI: 10.1002/(SICI)1098-1004(1998)11:2<175::AID-HUMU11>3.0.CO;2-W, PMID: 9482582.
- ↑ J. Connor i inni, Podstawy genetyki medycznej, Warszawa: Wydawnictwo Lekarskie PZWL, 1998, s. 211, ISBN 83-200-2250-9.
- ↑ M. Amor-Guéret, Bloom syndrome, genomic instability and cancer: the SOS-like hypothesis, „Cancer Letters”, 236 (1), 2006, s. 1–12, DOI: 10.1016/j.canlet.2005.04.023, PMID: 15950375.
- ↑ Chediak-Higashi syndrome; CHS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Béguez César’s syndrome w bazie Who Named It (ang.)
- ↑ Developmental and genetic diseases [online], Geneva Foundation for Medical Education and Research [dostęp 2016-12-24] [zarchiwizowane z adresu 2016-03-04] (ang.).
- ↑ A. Béguez César, Neutropenia crònica maligna familial con granulaciones atipicas de los leucocitos, „Revista cubana de pediatría”, 15, 1943, s. 900–910.
- ↑ O. Higashi, Congenital gigantism of peroxidase granules. The first case ever reported of qualitative abnormality of proxidase, „Tohoku Journal of Experimental Medicine”, 59 (3), 1954, s. 315–332, DOI: 10.1620/tjem.59.315, PMID: 13169161.
- ↑ Krystyna Kubicka, Wanda Kawalec, Pediatria, Warszawa: Wydawnictwo Lekarskie PZWL, 2004, s. 176–179, ISBN 83-200-3001-3.
- ↑ Fanconi-Bickel syndrome; FBS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Fanconi-Bickel syndrome w bazie Who Named It (ang.)
- ↑ A. Slominski, G. Ermak, M. Mihm, ACTH receptor, CYP11A1, CYP17 and CYP21A2 genes are expressed in skin, „The Journal of Clinical Endocrinology & Metabolism”, 87 (7), 1996, s. 2746–2749, DOI: 10.1210/jcem.81.7.8675607.
- ↑ Adrenal hyperplasia, congenital, due to 21-hydroxylase deficiency w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Adrenal hyperplasia, congenital, due to steroid 11-beta-hydroxylase deficiency w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Michael Connor, Malcolm Ferguson-Smith, Podstawy genetyki medycznej, Wydawnictwo Lekarskie PZWL, 1998, ISBN 83-200-2250-9.
- ↑ Medycyna wewnętrzna, Gerd Herold (red.), Wydawnictwo lekarskie PZWL, 2006, ISBN 83-200-3380-2.
- ↑ a b c Mucopolysaccharidosis type IX; MPS9 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑
 Triggs-Raine, B.; Salo, T.J.; Zhang, H.; Wicklow, B.A.; Natowicz, M.R. Mutations in HYAL1, a member of a tandemly distributed multigene family encoding disparate hyaluronidase activities, cause a newly described lysosomal disorder, mucopolysaccharidosis IX. „Proc Natl Acad Sci U S A”. 96 (11), s. 6296–6300, 1999. DOI: 10.1073/pnas.96.11.6296. PMID: 10339581.
Triggs-Raine, B.; Salo, T.J.; Zhang, H.; Wicklow, B.A.; Natowicz, M.R. Mutations in HYAL1, a member of a tandemly distributed multigene family encoding disparate hyaluronidase activities, cause a newly described lysosomal disorder, mucopolysaccharidosis IX. „Proc Natl Acad Sci U S A”. 96 (11), s. 6296–6300, 1999. DOI: 10.1073/pnas.96.11.6296. PMID: 10339581.
- ↑ Hyaluronidase deficiency (ORPHA:67041). Orphanet. [dostęp 2016-06-18]. (ang.).
- ↑ F.B. Axelrod, G. Gold-von Simson, Hereditary sensory and autonomic neuropathies: types II, III, and IV, „Orphanet Journal of Rare Diseases”, 2, 2007, s. 39, DOI: 10.1186/1750-1172-2-39, PMID: 17915006, PMCID: PMC2098750.
- ↑ S.A. Slaugenhaupt i inni, Tissue-specific expression of a splicing mutation in the IKBKAP gene causes familial dysautonomia, „American Journal of Human Genetics”, 68 (3), 2001, s. 598–605, DOI: 10.1086/318810, PMID: 11179008, PMCID: PMC1274473.
- ↑ S.L. Anderson i inni, Familial dysautonomia is caused by mutations of the IKAP gene, „American Journal of Human Genetics”, 68 (3), 2001, s. 753–758, PMID: 11179021.
- ↑ P.W. Brunt, McKusick V.A., Familial dysautonomia. A report of genetic and clinical studies, with a review of the literature, „Medicine (Baltimore)”, 49 (5), 1971, s. 343–374, PMID: 4322121.
- ↑ C.M. Riley, R.L. Day, Central autonomic dysfunction with defective lacrimation; report of five cases, „Pediatrics”, 3 (4), 1949, s. 468–478, PMID: 18118947.
- ↑ Neuropathy, hereditary sensory and autonomic, Type III; HSAN3 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Isabelle Coupry i inni, Analysis of CBP (CREBBP) gene deletions in Rubinstein-Taybi syndrome patients using real-time quantitative PCR, „Human Mutation”, 23 (3), 2004, s. 278–284, DOI: 10.1002/humu.20001, PMID: 14974086.
- ↑ Angela Bentivegna i inni, Rubinstein-Taybi Syndrome: spectrum of CREBBP mutations in Italian patients, „BMC Medical Genetics”, 7 (77), 2006, DOI: 10.1186/1471-2350-7-77, PMID: 17052327, PMCID: PMC1626071.
- ↑ J.H. Rubinstein, H. Taybi, Broad małys and toes and facial abnormalities. A possible mental retardation syndrome, „American Journal of Diseases of Children”, 105, 1963, s. 588–608, PMID: 13983033.
- ↑ a b Nicola C. Ho i inni, Clinico-pathogenetic findings and management of chondrodystrophic myotonia (Schwartz-Jampel syndrome): a case report, „BMC Neurology”, 3 (3), 2003, DOI: 10.1186/1471-2377-3-3, PMID: 12839625, PMCID: PMC166146.
- ↑ Jennifer L. Ault, Schwartz-Jampel Syndrome [online], Medscape eMedicine, 9 października 2014 [dostęp 2007-09-22] (ang.).
- ↑ Schwartz-Jampel syndrome, type 1; SJS1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Nathalie Dagoneau i inni, Null leukemia inhibitory factor receptor (LIFR) mutations in Stuve-Wiedemann/Schwartz-Jampel type 2 syndrome, „American Journal of Human Genetics”, 74 (2), 2004, s. 298–305, DOI: 10.1086/381715, PMID: 14740318, PMCID: PMC1181927.
- ↑ Annick Raas-Rothschild i inni, Cardiovascular abnormalities associated with the Stuve-Wiedemann syndrome, „American Journal of Medical Genetics Part A”, 121A (2), 2003, s. 156–158, DOI: 10.1002/ajmg.a.20066, PMID: 12910496.
- ↑ M. Di Rocco i inni, Long-term survival in Stuve-Wiedemann syndrome: a neuro-myo-skeletal disorder with manifestations of dysautonomia, „American Journal of Medical Genetics Part A”, 118A (4), 2003, s. 362–368, DOI: 10.1002/ajmg.a.10242, PMID: 12687669.
- ↑ L.I. Al-Gazali i inni, Stüve-Wiedemann syndrome in children surviving infancy: clinical and radiological features, „Clin Dysmorphol”, 12 (1), 2003, s. 1–8, DOI: 10.1097/01.mcd.0000049260.13501.ec, PMID: 12514358.
- ↑ Isabel Mendes Gaspar i inni, Long-term follow-up in Stuve-Wiedemann syndrome: a clinical report, „American Journal of Medical Genetics Part A”, 146A (13), 2008, s. 1748–1753, DOI: 10.1002/ajmg.a.32325, PMID: 18546280.
- ↑ John Gardiner i inni, Defects in tongue papillae and taste sensation indicate a problem with neurotrophic support in various neurological diseases, „Neuroscientist”, 14 (3), 2008, s. 240–250, DOI: 10.1177/1073858407312382, PMID: 18270312.
- ↑ Stuve-Wiedemann syndrome w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Stüve-Wiedemann syndrome w bazie Who Named It (ang.)
- ↑ S.F. Pilley, H.S. Thompson. Familial syndrome of diabetes insipidus, diabetes mellitus, optic atrophy, and deafness (DIDMOAD) in childhood. „Br J Ophthalmol”. 60 (4), s. 294–298, 1976. PMID: 1276119.
- ↑ T.G. Barrett, S.E. Bundey, A.F. Macleod. Neurodegeneration and diabetes: UK nationwide study of Wolfram (DIDMOAD) syndrome. „Lancet”. 346 (8988), s. 1458–1463, 1995. PMID: 7490992.
- ↑ WOLFRAM SYNDROME 1; WFS1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ WOLFRAM SYNDROME 2; WFS2 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ A. Rötig, V. Cormier, P. Chatelain, R. Francois i inni. Deletion of mitochondrial DNA in a case of early-onset diabetes mellitus, optic atrophy, and deafness (Wolfram syndrome, MIM 222300). „J Clin Invest”. 91 (3), s. 1095–1098, 1993. DOI: 10.1172/JCI116267. PMID: 8383698.
- ↑ H. Inoue, Y. Tanizawa, J. Wasson, P. Behn i inni. A gene encoding a transmembrane protein is mutated in patients with diabetes mellitus and optic atrophy (Wolfram syndrome). „Nat Genet”. 20 (2), s. 143–148, 1998. DOI: 10.1038/2441. PMID: 9771706.
- ↑ H. El-Shanti, A.C. Lidral, N. Jarrah, L. Druhan i inni. Homozygosity mapping identifies an additional locus for Wolfram syndrome on chromosome 4q. „Am J Hum Genet”. 66 (4), s. 1229–1236, 2000. DOI: 10.1086/302858. PMID: 10739754.
- ↑ Nanna D. Rendtorff i inni, Identification of p.A684V missense mutation in the WFS1 gene as a frequent cause of autosomal dominant optic atrophy and hearing impairment, „American Journal of Medical Genetics Part A”, 155 (6), 2011, s. 1298–1313, DOI: 10.1002/ajmg.a.33970, PMID: 21538838, PMCID: PMC3100366.
- ↑ Von Graefe A. Bemerkungen über Tarsoraphie. „[Graefe’s] Arch Ophthal”. 4, s. 201–210, 1858. DOI: 10.1007/BF02720744.
- ↑ J.A. Minton, L.A. Rainbow, C. Ricketts, T.G. Barrett. Wolfram syndrome. „Rev Endocr Metab Disord”. 4 (1), s. 53–59, 2003. PMID: 12618560.
- ↑ C. Borgna-Pignatti, P. Marradi, L. Pinelli, N. Monetti i inni. Thiamine-responsive anemia in DIDMOAD syndrome. „J Pediatr”. 114 (3), s. 405–410, 1989. PMID: 2537896.
- ↑ S. Tekgül, O. Oge, E. Simşek, N. Yordam i inni. Urological manifestations of the Wolfram syndrome: observations in 14 patients. „J Urol”. 161 (2), s. 616–617, 1999. PMID: 9915470.
- ↑ A. Thanos, A. Farmakis, Z. Sami, E. Davillas i inni. Three cases of didmoad or Wolfram’s syndrome: urological aspects. „J Urol”. 148 (1), s. 150–152, 1992. PMID: 1613861.
- ↑ R.G. Swift, D.B. Sadler, M. Swift. Psychiatric findings in Wolfram syndrome homozygotes. „Lancet”. 336 (8716), s. 667–669, 1990. PMID: 1975860.
- ↑ R.G. Swift, D.O. Perkins, C.L. Chase, D.B. Sadler i inni. Psychiatric disorders in 36 families with Wolfram syndrome. „Am J Psychiatry”. 148 (6), s. 775–779, 1991. PMID: 2035720.
- ↑ M. Swift, R.G. Swift. Psychiatric disorders and mutations at the Wolfram syndrome locus. „Biol Psychiatry”. 47 (9), s. 787–793, 2000. PMID: 10812037.
- ↑ M. Swift, R.G. Swift. Wolframin mutations and hospitalization for psychiatric illness. „Mol Psychiatry”. 10 (8), s. 799–803, 2005. DOI: 10.1038/sj.mp.4001681. PMID: 15852062.
- ↑ P. Shannon, L. Becker, J. Deck. Evidence of widespread axonal pathology in Wolfram syndrome. „Acta Neuropathol”. 98 (3), s. 304–308, 1999. PMID: 10483789.
- ↑ a b „Miopatie mitochondrialne” A. Kotulska, E.J. Kucharz, „Terapia” 5/2004 (pdf).
- ↑ Mitochondrial myopathies. S. DiMauro, Curr Opin Rheumatol. 2006 Nov;18(6):636-41.
- ↑ United Mitochondrial Disease Foundation (ang.).
- ↑ Mitochondrial Disease Action Committee (ang.).
- ↑ a b Blanc H, Adams CA, Wallace DC. Differential nucleotide changes on the large rRNA gene of the mitochondrial DNA confer chloramphenicol resistance to two human cell lines. „Nucleic Acids Res”. 9, s. 5785–5795, 1981. PMID: 6273808.
- ↑ Kearsey SE, Craig IW. Altered ribosomal RNA genes in mitochondria from mammalian cells with chloramphenicol resistance. „Nature”. 290, s. 607–608, 1981. PMID: 7219548.
- ↑ a b c d Hanna Mierzejewska: Choroby mitochondrialne z przeważającym zajęciem ośrodkowego układu nerwowego. W: Choroby układu nerwowego. Wojciech Kozubski (red.), Paweł P. Liberski (red.). Warszawa: Wydawnictwo Lekarskie PZWL, 2004, s. 251–252. ISBN 83-200-2636-9.
- ↑ Filosto M., Tomelleri G., Tonin P., Scarpelli M., Vattemi G., Rizzuto N., Padovani A., Simonati A. Neuropathology of mitochondrial diseases. „Bioscience reports”. 1–3 (27), s. 23–30, 2007. DOI: 10.1007/s10540-007-9034-3. PMID: 17541738.
- ↑ Patrick Yu-Wai-Man, Patrick F Chinnery. Leber Hereditary Optic Neuropathy. „GeneRewievs”.
- ↑ Nikoskelainen EK, Marttila RJ, Huoponen K, Juvonen V, Lamminen T, Sonninen P, Savontaus ML. Leber’s „plus”: neurological abnormalities in patients with Leber’s hereditary optic neuropathy. „J Neurol Neurosurg Psychiatry”. 59. 2, s. 160–164, 1995. PMID: 7629530.
- ↑ LEIGH SYNDROME; LS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Dahl, H.-H. Getting to the nucleus of mitochondrial disorders: identification of respiratory chain-enzyme genes causing Leigh syndrome. (Editorial) Am. J. Hum. Genet. 63: 1594-1597, 1998.PubMed:9837811.
- ↑ COMPLEX I, SUBUNIT ND2; MTND2 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Hinttala R, Smeets R, Moilanen JS, Ugalde C, Uusimaa J, Smeitink JA, Majamaa K. Analysis of mitochondrial DNA sequences in patients with isolated or combined oxidative phosphorylation system deficiency. „J Med Genet”. 43. 11, s. 881–886, 2006. DOI: 10.1136/jmg.2006.042168. PMID: 16738010.
- ↑ COMPLEX I, SUBUNIT ND3; MTND3 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ COMPLEX I, SUBUNIT ND5; MTND5 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Sudo A, Honzawa S, Nonaka I, Goto Y. Leigh syndrome caused by mitochondrial DNA G13513A mutation: frequency and clinical features in Japan. „J Hum Genet”. 49. 2, s. 92–96, 2004. DOI: 10.1007/s10038-003-0116-1. PMID: 14730434.
- ↑ COMPLEX I, SUBUNIT ND6; MTND6 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Ugalde C, Triepels RH, Coenen MJ, van den Heuvel LP, Smeets R, Uusimaa J, Briones P, Campistol J, Majamaa K, Smeitink JA, Nijtmans LG. Impaired complex I assembly in a Leigh syndrome patient with a novel missense mutation in the ND6 gene. „Ann Neurol”. 54. 5, s. 665–669, 2003. DOI: 10.1002/ana.10734. PMID: 14595656.
- ↑ NADH-UBIQUINONE OXIDOREDUCTASE FLAVOPROTEIN 1; NDUFV1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Schuelke M, Smeitink J, Mariman E, Loeffen J, Plecko B, Trijbels F, Stöckler-Ipsiroglu S, van den Heuvel L. Mutant NDUFV1 subunit of mitochondrial complex I causes leukodystrophy and myoclonic epilepsy. „Nat Genet”. 21. 3, s. 260–261, 1999. DOI: 10.1038/6772. PMID: 10080174.
- ↑ NADH-UBIQUINONE OXIDOREDUCTASE Fe-S PROTEIN 1; NDUFS1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ NADH-UBIQUINONE OXIDOREDUCTASE Fe-S PROTEIN 3; NDUFS3 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Bénit P, Slama A, Cartault F, Giurgea I, Chretien D, Lebon S, Marsac C, Munnich A, Rötig A, Rustin P. Mutant NDUFS3 subunit of mitochondrial complex I causes Leigh syndrome. „J Med Genet”. 41. 1, s. 14–17, 2004. PMID: 14729820.
- ↑ NADH-UBIQUINONE OXIDOREDUCTASE Fe-S PROTEIN 4; NDUFS4 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ NADH-UBIQUINONE OXIDOREDUCTASE Fe-S PROTEIN 7; NDUFS7 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ NADH-UBIQUINONE OXIDOREDUCTASE Fe-S PROTEIN 8; NDUFS8 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Loeffen J, Smeitink J, Triepels R, Smeets R, Schuelke M, Sengers R, Trijbels F, Hamel B, Mullaart R, van den Heuvel L. The first nuclear-encoded complex I mutation in a patient with Leigh syndrome. „Am J Hum Genet”. 63. 6, s. 1598–1608, 1999. PMID: 9837812.
- ↑ SUCCINATE DEHYDROGENASE COMPLEX, SUBUNIT A, FLAVOPROTEIN; SDHA w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Bourgeron T, Rustin P, Chretien D, Birch-Machin M, Bourgeois M, Viegas-Péquignot E, Munnich A, Rötig A. Mutation of a nuclear succinate dehydrogenase gene results in mitochondrial respiratory chain deficiency. „Nat Genet”. 11. 2, s. 144–149, 1995. DOI: 10.1038/ng1095-144. PMID: 7550341.
- ↑ BCS1, S. CEREVISIAE, HOMOLOG-LIKE; BCS1L w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ de Lonlay P, Valnot I, Barrientos A, Gorbatyuk M, Tzagoloff A, Taanman JW, Benayoun E, Chrétien D, Kadhom N, Lombès A, de Baulny HO, Niaudet P, Munnich A, Rustin P, Rötig A. A mutant mitochondrial respiratory chain assembly protein causes complex III deficiency in patients with tubulopathy, encephalopathy and liver failure. „Nat Genet”. 29. 1, s. 57–60, 2001. DOI: 10.1038/ng706. PMID: 11528392.
- ↑ CYTOCHROME c OXIDASE III; MTCO3 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Tiranti V, Corona P, Greco M, Taanman JW, Carrara F, Lamantea E, Nijtmans L, Uziel G, Zeviani M. A novel frameshift mutation of the mtDNA COIII gene leads to impaired assembly of cytochrome c oxidase in a patient affected by Leigh-like syndrome. „Hum Mol Genet”. 9. 18, s. 2733–2742, 2000. PMID: 11063732.
- ↑ CYTOCHROME c OXIDASE ASSEMBLY FACTOR COX10; COX10 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ CYTOCHROME c OXIDASE ASSEMBLY FACTOR COX15; COX15 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ SCO2 CYTOCHROME c OXIDASE ASSEMBLY PROTEIN; SCO2 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ SURFEIT 1; SURF1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ ATP SYNTHASE 6; MTATP6 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ TRANSFER RNA, MITOCHONDRIAL, VALINE; MTTV w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ TRANSFER RNA, MITOCHONDRIAL, LYSINE; MTTK w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ TRANSFER RNA, MITOCHONDRIAL, TRYPTOPHAN; MTTW w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ DIHYDROLIPOAMIDE DEHYDROGENASE; DLD w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Grafakou O, Oexle K, van den Heuvel L, Smeets R, Trijbels F, Goebel HH, Bosshard N, Superti-Furga A, Steinmann B, Smeitink J. Leigh syndrome due to compound heterozygosity of dihydrolipoamide dehydrogenase gene mutations. Description of the first E3 splice site mutation. „Eur J Pediatr”. 162. 10, s. 714–718, 2003. DOI: 10.1007/s00431-003-1282-z. PMID: 12925875.
- ↑ PYRUVATE DEHYDROGENASE, ALPHA-1; PDHA1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ LEUCINE-RICH PPR MOTIF-CONTAINING PROTEIN; LRPPRC w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ COENZYME Q10 DEFICIENCY, PRIMARY, 1; COQ10D1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Van Maldergem L, Trijbels F, DiMauro S, Sindelar PJ, Musumeci O, Janssen A, Delberghe X, Martin JJ, Gillerot Y. Coenzyme Q-responsive Leigh’s encephalopathy in two sisters. „Ann Neurol”. 52. 6, s. 750–754, 2002. DOI: 10.1002/ana.10371. PMID: 12447928.
- ↑ Feigin I, Wolf A. A disease in infants resembling chronic Wernicke’s encephalopathy. „J Pediatr”. 45. 3, s. 243–263, 1955. PMID: 13202022.
- ↑ Montpetit VJ, Andermann F, Carpenter S, Fawcett JS, Zborowska-Sluis D, Giberson HR. Subacute necrotizing encephalomyelopathy. A review and a study of two families. „Brain”. 94. 1, s. 1–30, 1971. PMID: 5552162.
- ↑ Rutledge JC, Haas JE, Monnat R.: Hypertrophic cardiomyopathy is a feature of subacute necrotizing encephalomyelopathy. Am J Hum Genet 33, 89A, 1981.
- ↑ Paweł P. Liberski, Mirosław J. Mossakowski: Neurodegeneracje. T. 1, Biologia molekularna, podstawy strukturalne, choroby neurodegeneracyjne. Warszawa: CUN PAN, 2003, s. 95. ISBN 83-88443-26-7.
- ↑ S.G. Pavlakis, P.C. Phillips, S. DiMauro, D.C. De Vivo i inni. Mitochondrial myopathy, encephalopathy, lactic acidosis, and strokelike episodes: a distinctive clinical syndrome. „Ann Neurol”. 16 (4), s. 481–488, 1984. DOI: 10.1002/ana.410160409. PMID: 6093682.
- ↑ MITOCHONDRIAL MYOPATHY, ENCEPHALOPATHY, LACTIC ACIDOSIS, AND STROKE-LIKE EPISODES; MELAS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Michio Hirano, G. Silvestri, D.M. Blake, A. Lombes, C. Minetti, E. Bonilla, A.P. Hays, R.E. Lovelace, I. Butler, T.E. Bertorini, A.B. Threlkeld, H. Mitsumoto, L.M. Salberg, L.P. Rowland, S. DiMauro. Mitochondrial neurogastrointestinal encephalomyopathy (MNGIE): clinical, biochemical, and genetic features of an autosomal recessive mitochondrial disorder. „Neurology”. 44 (4), s. 721–727, 1994. PMID: 8164833.
- ↑ a b Thymidine phosphorylase: TYMP w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ a b Polymerase, DNA, Gamma; POLG w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ MITOCHONDRIAL NEUROGASTROINTESTINAL ENCEPHALOPATHY SYNDROME; MNGIE w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ NEUROPATHY, ATAXIA, AND RETINITIS PIGMENTOSA w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Rotig A, Colonna M, Bonnefont JP, Blanche S, Fischer A, Saudubray JM, Munnich A. Mitochondrial DNA deletion in Pearson’s marrow/pancreas syndrome (Letter). „Lancet”. I, s. 902–903, 1989.
- ↑ PEARSON MARROW-PANCREAS SYNDROME w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Boczkowski 1990 ↓, s. 174–176.
- ↑ Datta AK, Ghosh T, Nayak K, Ghosh M. Menkes kinky hair disease: A case report. „Cases J”. 1. 1, s. 158, 2008. DOI: 10.1186/1757-1626-1-158. PMID: 18801184.
- ↑ Kim BE., Smith K., Meagher CK., Petris MJ. A conditional mutation affecting localization of the Menkes disease copper ATPase. Suppression by copper supplementation. „The Journal of biological chemistry”. 46 (277), s. 44079–44084, 2002. DOI: 10.1074/jbc.M208737200. PMID: 12221109.
- ↑ Tønnesen T., Kleijer WJ., Horn N. Incidence of Menkes disease. „Human genetics”. 4 (86), s. 408–410, 1991. PMID: 1999344.
- ↑ Voskoboinik I., Camakaris J. Menkes copper-translocating P-type ATPase (ATP7A): biochemical and cell biology properties, and role in Menkes disease. „Journal of bioenergetics and biomembranes”. 5 (34), s. 363–371, 2002. PMID: 12539963.
- ↑ OMIM#304150.
- ↑ Neurologia. Podręcznik dla studentów medycyny. Wojciech Kozubski, Paweł P. Liberski (red.). Warszawa: Wydawnictwo Lekarskie PZWL, 2006, s. 252–253. ISBN 83-200-3244-X.
- ↑ Sharpe, L.T.; Stockman, A.; Jägle, H.; Nathans, J. (1999). Opsin genes, cone photopigments, color vision and color blindness, rozdział w: Gegenfurtner, K.R.; Sharpe, L.T. Color Vision: From Genes to Perception. Cambridge University Press. ISBN 978-0-521-00439-8.
- ↑ daltonizm, [w:] Encyklopedia PWN [dostęp 2014-11-02].
- ↑ MUSCULAR DYSTROPHY, DUCHENNE TYPE; DMD w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ JR Mendell, Z Sahenk, TW Prior. The childhood muscular dystrophies: diseases sharing a common pathogenesis of membrane instability. „J Child Neurol”. 10 (2), s. 150–159, 1995. DOI: 10.1177/088307389501000219. PMID: 7782608.
- ↑ P. Ferrier, F. Bamatter, D. Klein, Muscular Dystrophy (Duchenne) in a Girl with Turner’s Syndrome, „Journal of Medical Genetics”, 2 (1), 1965, s. 38–46, DOI: 10.1136/jmg.2.1.38, PMID: 14296923, PMCID: PMC1012803.
- ↑ Biuletyn informacyjny Polskiego Stowarzyszenia Chorych na Hemofilię.
- ↑ A. Buczma, J. Windyga. Acquired haemophilia. „Pol Arch Med Wewn”. 117 (5–6), s. 241–245, 2007. PMID: 18030874. (wersja polska: Hemofilia nabyta).
- ↑ Podstawy hematologii. Anna Dmoszyńska, Tadeusz Robak. Lublin: Wydawnictwo Czelej, 2003, s. 374–382. ISBN 83-88063-94-4.
- ↑ a b c d e f g
 Bożena Werner, Joanna Trubicka, Ewa Pronicka. Aspekty kliniczne i diagnostyczne zespołu Bartha (kardiomiopatia sprzężona z chromosomem X). „Kardiologia Polska”. 11 (69), s. 1177–1180, 2011.
Bożena Werner, Joanna Trubicka, Ewa Pronicka. Aspekty kliniczne i diagnostyczne zespołu Bartha (kardiomiopatia sprzężona z chromosomem X). „Kardiologia Polska”. 11 (69), s. 1177–1180, 2011.
- ↑ a b c d e f g h
 Clarke, Sarah L.N.; Bowron, Ann; Gonzalez, Iris L.; Groves, Sarah J.; Newbury-Ecob, Ruth; Clayton, Nicol; Martin, Robin P.; Tsai-Goodman, Beverly; Garratt, Vanessa; Ashworth, Michael; Bowen, Valerie M.; McCurdy, Katherine R.; Damin, Michaela K.; Spencer, Carolyn T.; Toth, Matthew J.; Kelley, Richard I.; Steward, Colin G. Barth syndrome. „Orphanet Journal of Rare Diseases”. 8, 2013. DOI: 10.1186/1750-1172-8-23. PMID: 23398819. PMCID: PMC3583704.
Clarke, Sarah L.N.; Bowron, Ann; Gonzalez, Iris L.; Groves, Sarah J.; Newbury-Ecob, Ruth; Clayton, Nicol; Martin, Robin P.; Tsai-Goodman, Beverly; Garratt, Vanessa; Ashworth, Michael; Bowen, Valerie M.; McCurdy, Katherine R.; Damin, Michaela K.; Spencer, Carolyn T.; Toth, Matthew J.; Kelley, Richard I.; Steward, Colin G. Barth syndrome. „Orphanet Journal of Rare Diseases”. 8, 2013. DOI: 10.1186/1750-1172-8-23. PMID: 23398819. PMCID: PMC3583704.
- ↑ Barth syndrome, BTHS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ L. Tranebjaerg i inni, A new X linked recessive deafness syndrome with blindness, dystonia, fractures, and mental deficiency is linked to Xq22, „Journal of Medical Genetics”, 32 (4), 1995, s. 257–263, DOI: 10.1136/jmg.32.4.257, PMID: 7643352 (ang.).
- ↑ Mohr-Tranebjaerg syndrome; MTS w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Lisbeth Tranebjærg. Deafness-Dystonia-Optic Neuronopathy Syndrome. „GeneReviews”.
- ↑ Jin H, May M, Tranebjaerg L, Kendall E, Fontán G, Jackson J, Subramony SH, Arena F, Lubs H, Smith S, Stevenson R, Schwartz C, Vetrie D. A novel X-linked gene, DDP, shows mutations in families with deafness (DFN-1), dystonia, mental deficiency and blindness. „Nat Genet”. 14. 2, s. 177–180, 1996. DOI: 10.1038/ng1096-177. PMID: 8841189.
- ↑ Tranebjaerg L, Schwartz C, Eriksen H, Andreasson S, Ponjavic V, Dahl A, Stevenson RE, May M, Arena F, Barker D. A new X linked recessive deafness syndrome with blindness, dystonia, fractures, and mental deficiency is linked to Xq22. „J Med Genet”. 4 (32), s. 257–263, 1995. PMID: 7643352.
- ↑ Tranebjaerg L, Van Ghelue M, Nilssen O, Hodes ME, Dlouhy SR, Farlow MR, Hamel B, Arts WFM, Jankovic J, Beach J, Jensen PKA (1997) Jensen syndrome is allelic to Mohr-Tranebjaerg syndrome and both are caused by mutations in the DDP gene. Am J Hum Genet 61S:A349.
- ↑ Binder V, Albert MH, Kabus M, Bertone M, Meindl A, Belohradsky BH. The genotype of the original Wiskott phenotype. „N. Engl. J. Med.”. 355 (17), s. 1790–1793, 2006. DOI: 10.1056/NEJMoa062520. PMID: 17065640.
- ↑ Aldrich RA, Steinberg AG, Campbell DC. Pedigree demonstrating a sex-linked recessive condition characterized by draining ears, eczematoid dermatitis and bloody diarrhea. „Pediatrics”. 13. 2, s. 133–139, 1954. PMID: 13133561.
- ↑ Jin Y., Mazza C., Christie JR., Giliani S., Fiorini M., Mella P., Gandellini F., Stewart DM., Zhu Q., Nelson DL., Notarangelo LD., Ochs HD. Mutations of the Wiskott-Aldrich Syndrome Protein (WASP): hotspots, effect on transcription, and translation and phenotype/genotype correlation. „Blood”. 13 (104), s. 4010–4019, 2004. DOI: 10.1182/blood-2003-05-1592. PMID: 15284122.
- ↑ A Wiskott. Familiärer, angeborener Morbus Werlhofii? („Familial congenital Werlhof’s disease?”). „Montsschr Kinderheilkd”. 68, s. 212–216, 1937.
- ↑ Boczkowski 1990 ↓, s. 176.
- ↑ Katarzyna Grzanka, Eugeniusz Józef Kucharz, Krzywica oporna na witaminę D, „ResearchGate” [dostęp 2016-12-22].
- ↑
 Macedo L.C., Soardi F.C., Ananias N., Belangero V.M., Rigatto S.Z., De-Mello M.P., D’Souza-Li L. Mutations in the vitamin D receptor gene in four patients with hereditary 1,25-dihydroxyvitamin D-resistant rickets. „Arquivos Brasileiros de Endocrinologia & Metabologia”. 52 (8), s. 1244–1251, 2008. DOI: 10.1590/S0004-27302008000800007. PMID: 19169476.
Macedo L.C., Soardi F.C., Ananias N., Belangero V.M., Rigatto S.Z., De-Mello M.P., D’Souza-Li L. Mutations in the vitamin D receptor gene in four patients with hereditary 1,25-dihydroxyvitamin D-resistant rickets. „Arquivos Brasileiros de Endocrinologia & Metabologia”. 52 (8), s. 1244–1251, 2008. DOI: 10.1590/S0004-27302008000800007. PMID: 19169476.
- ↑ Nicolaidou P., Tsitsika A., Papadimitriou A., Karantana A., Papadopoulou A., Psychou F., Liakopoulou D., Georgouli H., Kakourou T., Chrousos G. Hereditary vitamin D-resistant rickets in Greek children: genotype, phenotype, and long-term response to treatment. „Journal of Pediatric Endocrinology & Metabolism”. 20 (3), s. 425–430, 2007. PMID: 17451081.
- ↑ a b c E.E.J. Smeets, K. Pelc, B. Dan, Rett Syndrome, „Molecular Syndromology”, 2 (3–5), 2012, s. 113–127, DOI: 10.1159/000337637, ISSN 1661-8769, PMID: 22670134, PMCID: PMC3366703 [dostęp 2017-08-06].
- ↑ Rett A. Cerebral atrophy associated with hyperammonaemia. „Clin Neurol”, s. 305–329, 1977.
- ↑ Bentkowski Z., Tylko-Szymańska A. Zespół Retta – aktualny stan wiedzy. „Pediatria Polska”. LXXII.2, s. 104, 1997.
- ↑ Richards RI. Dynamic mutations: a decade of unstable expanded repeats in human genetic disease. „Hum Mol Genet”. 10 (20), s. 2187–2194, 2001. PMID: 11673400.
- ↑ a b Brown T.A.: Genomy. Warszawa: Wydawnictwo Naukowe PWN, 2001. ISBN 83-01-13439-9.
- ↑ a b c
 Delatycki MB, Williamson R, Forrest SM. Friedreich ataxia: an overview. „J Med Genet”. 1 (37), s. 1–8, 2000. DOI: 10.1136/jmg.37.1.1. PMID: 10633128. PMCID: PMC1734457.
Delatycki MB, Williamson R, Forrest SM. Friedreich ataxia: an overview. „J Med Genet”. 1 (37), s. 1–8, 2000. DOI: 10.1136/jmg.37.1.1. PMID: 10633128. PMCID: PMC1734457.
- ↑ European Friedreich’s Ataxia Consortium for Translational Studies.
- ↑ K. Christodoulou i inni, Mapping of the second Friedreich’s ataxia (FRDA2) locus to chromosome 9p23-p11: evidence for further locus heterogeneity, „Neurogenetics”, 3 (3), 2001, s. 127–32, PMID: 11523563.
- ↑ Joel M. Gottesfeld, Small molecules affecting transcription in Friedreich ataxia, „Pharmacology & Therapeutics”, 116 (2), 2007, s. 236–48, DOI: 10.1016/j.pharmthera.2007.06.014, PMID: 17826840, PMCID: PMC2080619.
- ↑ J.M. Cooper, A.H.V. Schapira, Friedreich’s ataxia: coenzyme Q10 and vitamin E therapy, „Mitochondrion”, 7 (Suppl), 2007, s. S127-35, DOI: 10.1016/j.mito.2007.04.001, PMID: 17485244.
- ↑ H. Puccio, M. Koenig, Friedreich ataxia: a paradigm for mitochondrial diseases, „Current Opinion in Genetics & Development”, 12 (3), 2002, s. 272–7, PMID: 12076669.
- ↑ FRDA1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ FRDA2 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ F. Palau, Friedreich’s ataxia and frataxin: molecular genetics, evolution and pathogenesis, „International Journal of Molecular Medicine”, 7 (6), 2001, s. 581–9, PMID: 11351269.
- ↑ Harding, A.E., Thomas, P.K., Baraitser, M., Bradbury, P.G., Morgan-Hughes, J.A., Ponsford, J.R. X-linked recessive bulbospinal neuronopathy: a report of ten cases. J. Neurol. Neurosurg. Psychiat. 45: 1012-1019, 1982.
- ↑ a b Spinal and bulbar muscular atrophy, X-linked 1; SMAX1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Albert R. La Spada i inni, Meiotic stability and genotype – phenotype correlation of the trinucleotide repeat in X–linked spinal and bulbar muscular atrophy, „Nature Genetics”, 4, 1992, s. 301–304, DOI: 10.1038/ng1292-301.
- ↑ Choroby układu nerwowego. Wojciech Kozubski, Paweł P. Liberski (red.). Warszawa: Wydawnictwo Lekarskie PZWL, 2004. ISBN 83-200-2636-9.
- ↑ Natasha J. Caplen i inni, Rescue of polyglutamine-mediated cytotoxicity by double-stranded RNA-mediated RNA interference, „Human Molecular Genetics”, 2, 2002, s. 175–184, DOI: 10.1093/hmg/11.2.175, PMID: 11809726.
- ↑ S. Dejager i inni, A Comprehensive Endocrine Description of Kennedy’s Disease Revealing Androgen Insensitivity Linked to CAG Repeat Length, „The Journal of Clinical Endocrinology & Metabolism”, 8, 2002, s. 3893–3901, DOI: 10.1210/jcem.87.8.8780.
- ↑ a b c d e f Machado-Joseph disease; MJD w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ E.C. Twist i inni, Machado Joseph disease maps to the same region of chromosome 14 as the spinocerebellar ataxia type 3 locus., „Journal of Medical Genetics”, 1, 1995, s. 25–31, DOI: 10.1136/jmg.32.1.25, PMID: 7897622.
- ↑ André Toulouse i inni, Ribosomal frameshifting on MJD-1 transcripts with long CAG tracts, „Human Molecular Genetics”, 18, 2005, s. 2649–2660, DOI: 10.1093/hmg/ddi299, PMID: 16087686.
- ↑ S. Gispert i inni, Chromosomal assignment of the second locus for autosomal dominant cerebellar ataxia (SCA2) to chromosome 12q23–24.1, „Nature Genetics”, 3, 1993, s. 295–299, DOI: 10.1038/ng0793-295.
- ↑ M.C. França, A. D’Abreu, A. Nucci, I. Lopes-Cendes. Muscle excitability abnormalities in Machado-Joseph disease. „Arch Neurol”. 65 (4), s. 525–529, 2008. DOI: 10.1001/archneur.65.4.525. PMID: 18413477.
- ↑ A Trott i inni, Spinocerebellar ataxias in 114 Brazilian families: clinical and molecular findings, „Clinical Genetics”, 2, 2006, s. 173–176, DOI: 10.1111/j.1399-0004.2006.00656.x.
- ↑ P. Coutinho, C. Andrade. Autosomal dominant system degeneration in Portuguese families of the Azores Islands. A new genetic disorder involving cerebellar, pyramidal, extrapyramidal and spinal cord motor functions. „Neurology”. 28 (7), s. 703–709, 1978. PMID: 566869.
- ↑ K. Eto, S.M. Sumi, T.D. Bird, T. McEvoy-Bush i inni. Family with dominantly inherited ataxia, amyotrophy, and peripheral sensory loss. Spinopontine atrophy or Machado-Joseph Azorean disease in another non-Portuguese family?. „Arch Neurol”. 47 (9), s. 968–974, 1990. PMID: 2396938.
- ↑ Anthony J.F. Griffiths, Susan R. Wessler, Sean B. Carroll, John Doebley: Introduction to Genetic Analysis. Wyd. 10. New York: W.H. Freeman and Company, 2012, s. 58. ISBN 978-1-4292-2943-2.
- ↑ Mizerski 2013 ↓.
- ↑ Choroby wewnętrzne. Przyczyny, rozpoznanie i leczenie, tom I. Andrzej Szczeklik (red.), Jerzy Alkiewicz, Kraków: Wydawnictwo Medycyna Praktyczna, 2005, ISBN 83-7430-031-0, OCLC 830805120.
- ↑ a b c d Dystrophia myotonica 1 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Zuzana Musova i inni, Highly unstable sequence interruptions of the CTG repeat in the myotonic dystrophy gene, „American Journal of Medical Genetics Part A”, 7, 2009, s. 1365–1374, DOI: 10.1002/ajmg.a.32987.
- ↑ P.S. Harper, P.R. Dyken. Early-onset dystrophia myotonica. Evidence supporting a maternal environmental factor. „Lancet”. 2 (7767), s. 53–55, 1972. PMID: 4113301.
- ↑ Antonini, G., Giubilei, F., Mammarella, A., Amicucci, P., Fiorelli, M., Gragnani, F., Morino, S., Ceschin, V., Fragola, P.V., Gennarelli, M. Natural history of cardiac involvement in myotonic dystrophy: correlation with CTG repeats. Neurology 55: 1207-1209, 2000.
- ↑ P. Turnpenny, C. Clark, K. Kelly, Intelligence quotient profile in myotonic dystrophy, intergenerational deficit, and correlation with CTG amplification., „Journal of Medical Genetics”, 4, 1994, s. 300–305, DOI: 10.1136/jmg.31.4.300, PMID: 8071955.
- ↑ T. Suominen, L.L. Bachinski, S. Auvinen, P. Hackman i inni. Population frequency of myotonic dystrophy: higher than expected frequency of myotonic dystrophy type 2 (DM2) mutation in Finland. „Eur J Hum Genet”. 19 (7), s. 776–782, 2011. DOI: 10.1038/ejhg.2011.23. PMID: 21364698.
- ↑ DH Cho, SJ Tapscott. Myotonic dystrophy: emerging mechanisms for DM1 and DM2. „Biochim Biophys Acta”. 1772 (2), s. 195–204, 2007. DOI: 10.1016/j.bbadis.2006.05.013. PMID: 16876389.
- ↑ a b Dystrophia myotonica 2; DM2 w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ Glossary > Premutation. Genetics Home Reference, November 19, 2013. [dostęp 2013-11-23]. (ang.).
- ↑ Janusz Krzyżowski: Leksykon Psychiatrii i Nauk Pokrewnych. Warszawa: Medyk, 2010. ISBN 978-83-89745-68-2.
- ↑ Fragile X Syndrome. [w:] Medical TheFreeDictionary [on-line]. Farlex. [dostęp 2013-11-23]. (ang.).
- ↑ a b c Fragile X mental retardation syndrome w bazie Online Mendelian Inheritance in Man (ang.)
- ↑ a b Boczkowski 1990 ↓, s. 138.
- ↑ Boczkowski 1990 ↓, s. 132–142.
- ↑ Gary R. Lichtenstein, Stephen B. Hanauer, William J. Sandborn. Management of Crohn’s Disease in Adults. „The American Journal of Gastroenterology”. 104, s. 465–483, 2009. DOI: 10.1038/ajg.2008.168. (ang.).
- ↑ E F Stange, S P L Travis, S Vermeire, C Beglinger i inni. European evidence based consensus on the diagnosis and management of Crohn’s disease: definitions and diagnosis. „GUT. An International Journal of Gastroenterology and Hepatology”. 55(suppl 1), s. i1-i15, 2006. DOI: 10.1136/gut.2005.081950a. (ang.).
- ↑ Leśniowski, A. Przyczynek do chirurgii kiszek. „Medycyna (Warszawa)”. 31, s. 460–464, 483–489, 514–518, 1903.
- ↑ Crohn, BB, Ginzburg, L, Oppenheimer, GD. Regional ileitis; a pathologic and clinical entity. „Journal of the American Medical Association (Chicago)”. 99, s. 1323–1329, 1932.
- ↑ Vermeire S. NOD2/CARD15: relevance in clinical practice. „Best Pract Res Clin Gastroenterol”. 18, s. 569–575, 2004. PMID: 15157828.
- ↑ Hugot J P et al. Prevalence of CARD15/NOD2 mutations in Caucasian healthy people. „Am J Gastroenterol”. 102, s. 1259–1267, 2007. DOI: 10.1111/j.1572-0241.2007.01149.x. PMID: 17319929.
- ↑ Agata Witanowska, Grażyna Rydzewska: Epidemiologia i przebieg kliniczny choroby Leśniowskiego-Crohna. W: Grażyna Rydzewska, Ewa Małecka-Panas (red): Choroba Leśniowskiego-Crohna – 100 lat diagnostyki i terapii. Poznań: Termedia Wydawnictwa Medyczne, 2008, s. 23–36. ISBN 978-83-89825-53-7.
- ↑ a b Hanauer SB. Inflammatory bowel disease. „N Engl J Med”. 334 (13), s. 841–848, 1996. DOI: 10.1056/NEJM199603283341307. PMID: 8596552.
- ↑ Mueller, M.H.; Kreis, M.E.; Gross M.L.; Becker, H.D.; Zittel, T.T.; Jehle, E.C. Anorectal functional disorders in the absence of anorectal inflammation in patients with Crohn’s disease. „Br J Surg”. 89 (8), s. 1027–1031, 2002. DOI: 10.1046/j.1365-2168.2002.02173.x. PMID: 12153630.
- ↑ Hampe, J, Grebe, J, Nikolaus, S, Solberg, C, Croucher, PJ, Mascheretti, S, Jahnsen, J, Moum, B, Klump, B, Krawczak, M, Mirza, MM, Foelsch, UR, Vatn, M, Schreiber, S. Association of NOD2 (CARD 15) with clinical course of Crohn’s disease: a cohort study. „Lancet”. 359. 9318, s. 1661–1665, 2002. PMID: 12020527.
- ↑ Wu, S, Lim, KC, Huang, J, Saidi, RF, Sears, CL. Bacteroides fragilis enterotoxin cleaves the zonula adherens protein, E-cadherin. „Proc Natl Acad Sci U S A”. 95. 25, s. 14979–14984, 1998. PMID: 9844001.
Bibliografia[edytuj | edytuj kod]
- Witold Mizerski: Tablice Biologiczne. Wydawnictwo Adamantan, 2013. ISBN 978-83-7350-243-7.
- Krzysztof Boczkowski: Zarys genetyki medycznej: podręcznik dla studentów medycyny. Wyd. 2. zmienione i uzupełnione. Warszawa: Wydawnictwo Lekarskie PZWL, 1990. ISBN 978-83-200-1475-4. OCLC 25511069.
- OMIM – Online Mendelian Inheritance in Man [online], omim.org [dostęp 2017-02-09] (ang.).
Linki zewnętrzne[edytuj | edytuj kod]
- Zasoby fachowych informacji o chorobach genetycznych człowieka
- Genetic and Rare Diseases Information Center (GARD). rarediseases.info.nih.gov. [zarchiwizowane z tego adresu (2008-12-16)]. Biuro Chorób Rzadkich (ORD), Narodowy Instytut Zdrowia (NIH) (ang.)
- CDC’s National Center on Birth Defects and Developmental Disabilities (ang.)
- Informacje o chorobach rzadkich (Orphanet) (ang.)
- OMIM – Online Mendelian Inheritance in Man, katalog genów człowieka i chorób genetycznych (ang.)
- Global Genes Project, Genetic and Rare Diseases Organization
- Strony internetowe organizacji wspierających w chorobach genetycznych człowieka